问诊分析:肺炎与肺癌共存时,区分它们这点无比重要!
时间:2024-10-20 15:01:30 热度:37.1℃ 作者:网络
前言:肺部多发病灶,一般来说感染性病变的可能性大些,但由于近些年来多原发早期肺癌越来越常见,所以若是多处病灶表面为磨玻璃密度或混合密度的,也有仍有许多是肿瘤性的。但在感染性肺部疾病的恢复期或病病毒性肺炎表现为混合密度阴影的,却在影像上与混合磨玻璃表现的肺癌难以区分。这在我们之前的文章中也有多次举例与分析过。近日有位问诊的患者再次提醒我们需要提高对这类疾病的警惕性,因为肺癌可以与感染性病变同时存在,却在影像上无法区分。只有抓住一个关键才能把握正确的方向,这关键是什么呢?
病史信息:
基本信息:
女性,77岁 。
主诉:
发现肺结节及体重下降,乏力2个月余。
相关情况:
患者2024年7月发现肺结节,肺炎后体重下降8公斤,身体无力。
辅检:23-1-7肺CT诊断结论:两肺炎症,请结合临床复查。附见:心脏起搏器植入术后。心影增大;升主动脉增宽;主动脉及冠脉钙化。两侧甲状腺增大伴多发结节。肝及左肾多发囊肿。
24-7-24肺CT诊断结论:右肺上叶结片灶,肿瘤待排,请结合临床抗炎后复查。附见:右肺上叶肺囊肿。两肺支气管病变;两肺少许间质性改变。甲状腺增大,密度不均。肝左肾低密度影。心脏起搏器置入术后。(本急诊报告仅提供急诊相关的影像描述和诊断,供急诊医生处理急症时参考。)
2024-9-6肺CT诊断结论:右肺上叶斑片影,对比2024-07-24CT大致相仿,对比2023-01-07CT稍增大,病灶性质待定,肿瘤性病灶可能,请结合临床及其他复查。两肺小钙化灶。两肺胸膜下少许间质性改变。右肺上叶肺囊肿。附见:心脏起搏器植入术后。升主动脉增宽;主动脉及冠脉钙化。两侧甲状腺增大伴多发结节。肝及左肾多发囊性灶。
2024-9-12PET-CT检查结果:影像诊断:1、右肺上叶后段FDG代谢略增高灶,考虑肺原发低代谢恶性肿瘤可能,建议活检及专科诊疗;纵隔及双肺门多发小淋巴结,FDG代谢略增高,考虑炎性可能,建议随诊;右肺上叶肺大泡;余扫描所见区域PET显像未见FDG代谢明显异常增高灶。附见:1、双侧甲状腺增大,多发结节,未见FDG代谢增高,建议结合甲功及甲状腺超声随诊;2、肝、左肾多发囊肿;部分胸腰椎退行性变;今为咨询特来就诊。
曾就诊医院:
某大学医学院附属第一医院。
既往史:
手术:1995年阑尾切除,1997年双副乳切除,2017年植入心脏起搏器。
希望获得的帮助:
1、根据4次影像资料,判断是否为恶性肿瘤?2、根据病灶大小,判断是否手术或随访?
影像展示与分析:
先来看2023年1月时的影像:
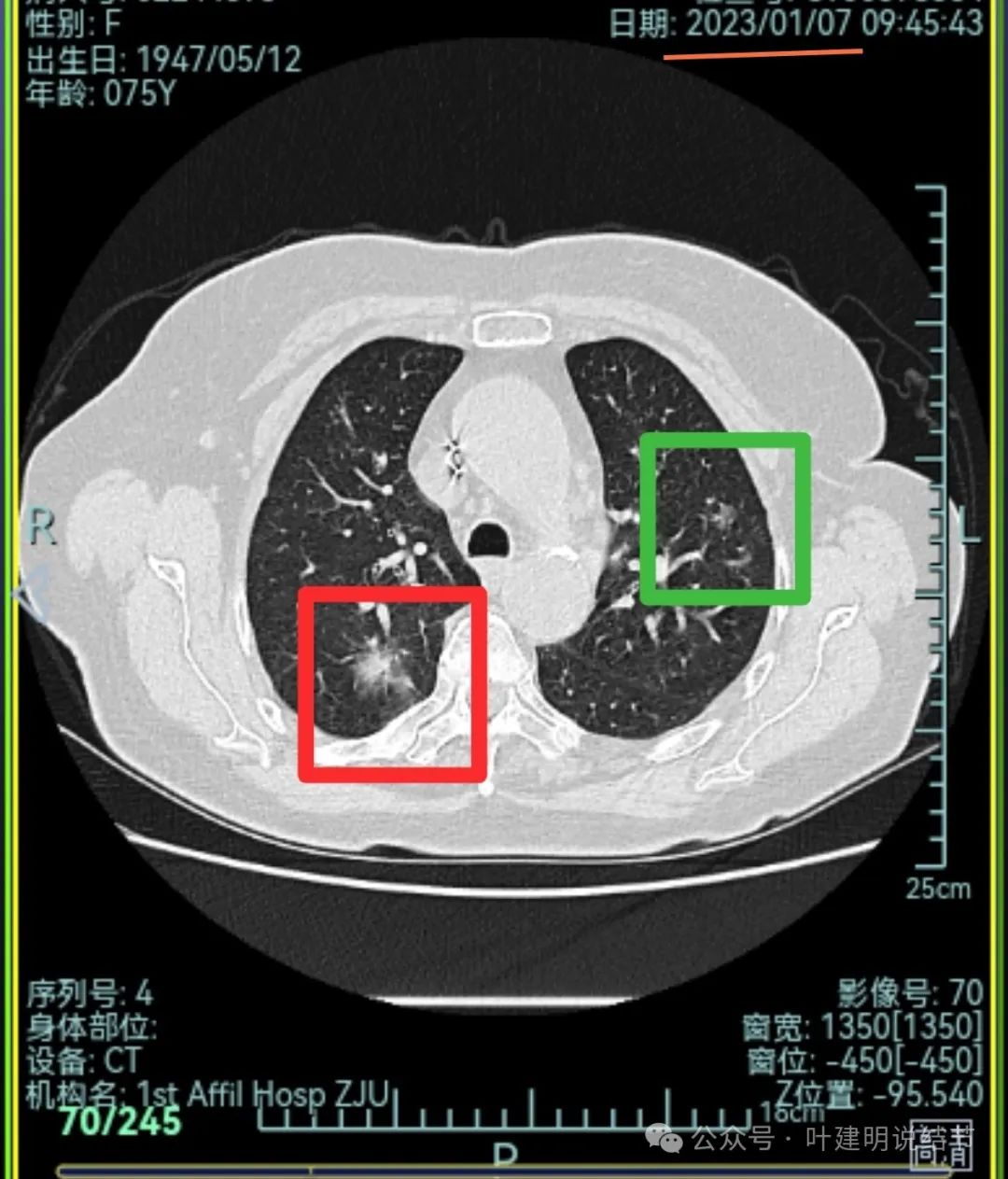
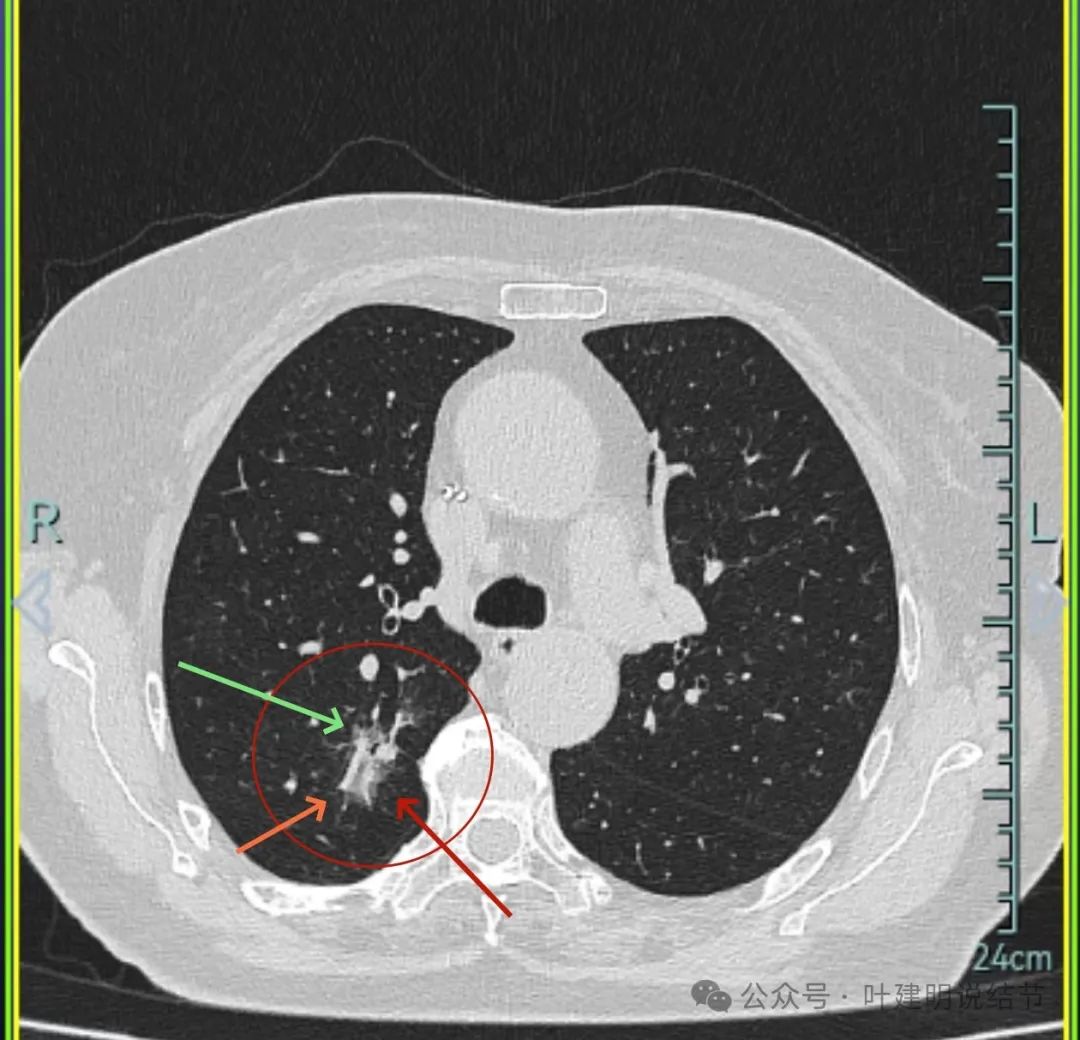
右上叶混合密度病灶,有毛刺征,轮廓较清,单次单处看是要考虑恶性的;左上叶磨玻璃结节,轮廓较清,密度较淡,瘤肺边界部分边缘稍不清。
右上叶混合密度结节了,瘤肺边界欠清,周围有晕;左上叶磨玻璃结节,有毛刺征,整体轮廓较清,瘤肺边界略显糊。
右上叶混合密度结节,有分叶征,内部密度杂乱,有毛刺征,灶内有空泡征,单处单灶看也是与恶性较为符合;左上叶两处磨玻璃阴影,轮廓稍糊,边界稍不清,感染稍倾向炎性些。
右下混合密度结节,有明显血管进入,轮廓较清,瘤肺边界较清,单灶单处看也像恶性些;
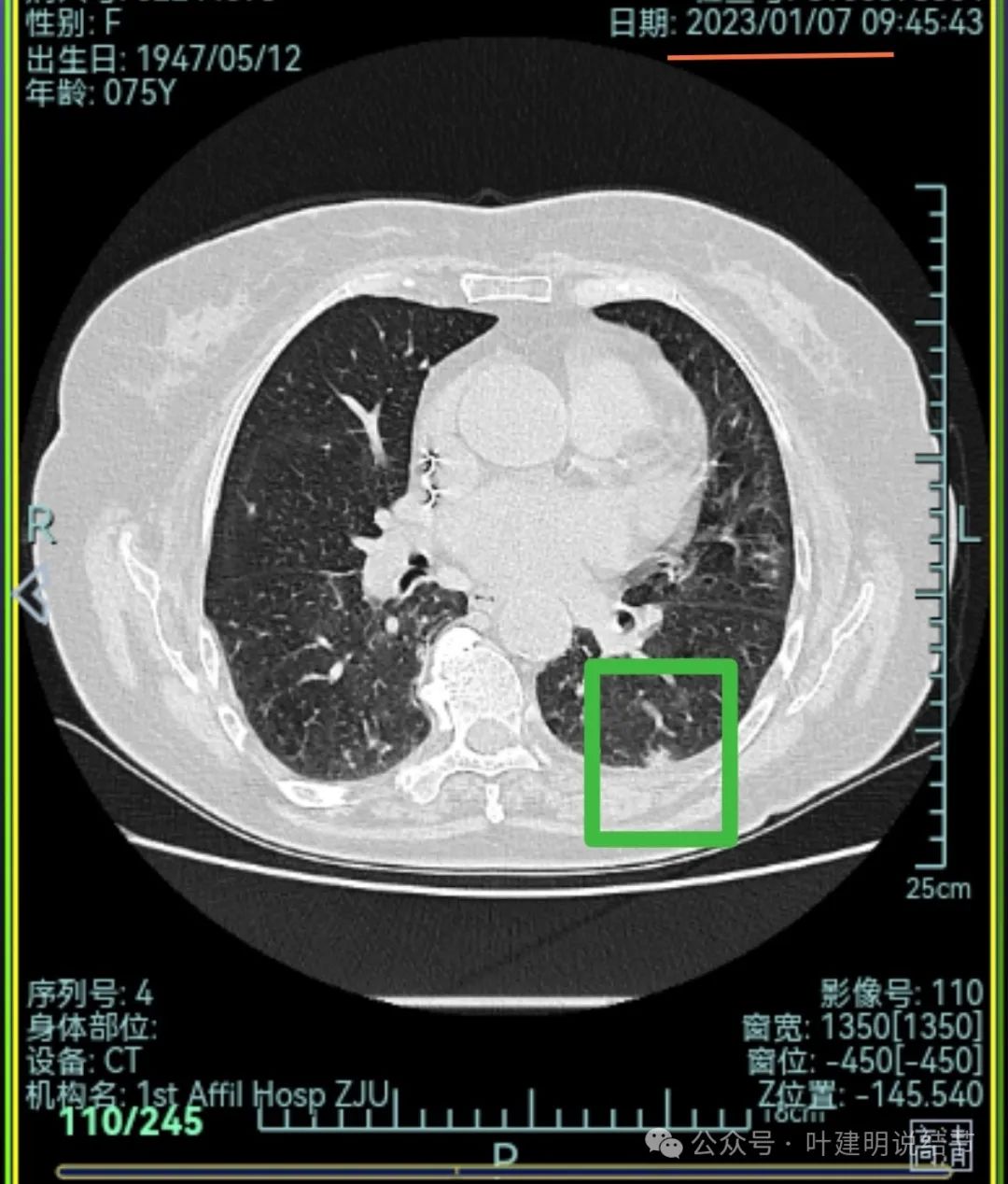
左下胸膜下混合密度结节,边缘不平有毛刺,但毛刺不是很锐利,与胸膜侧紧贴,没有明显牵拉。
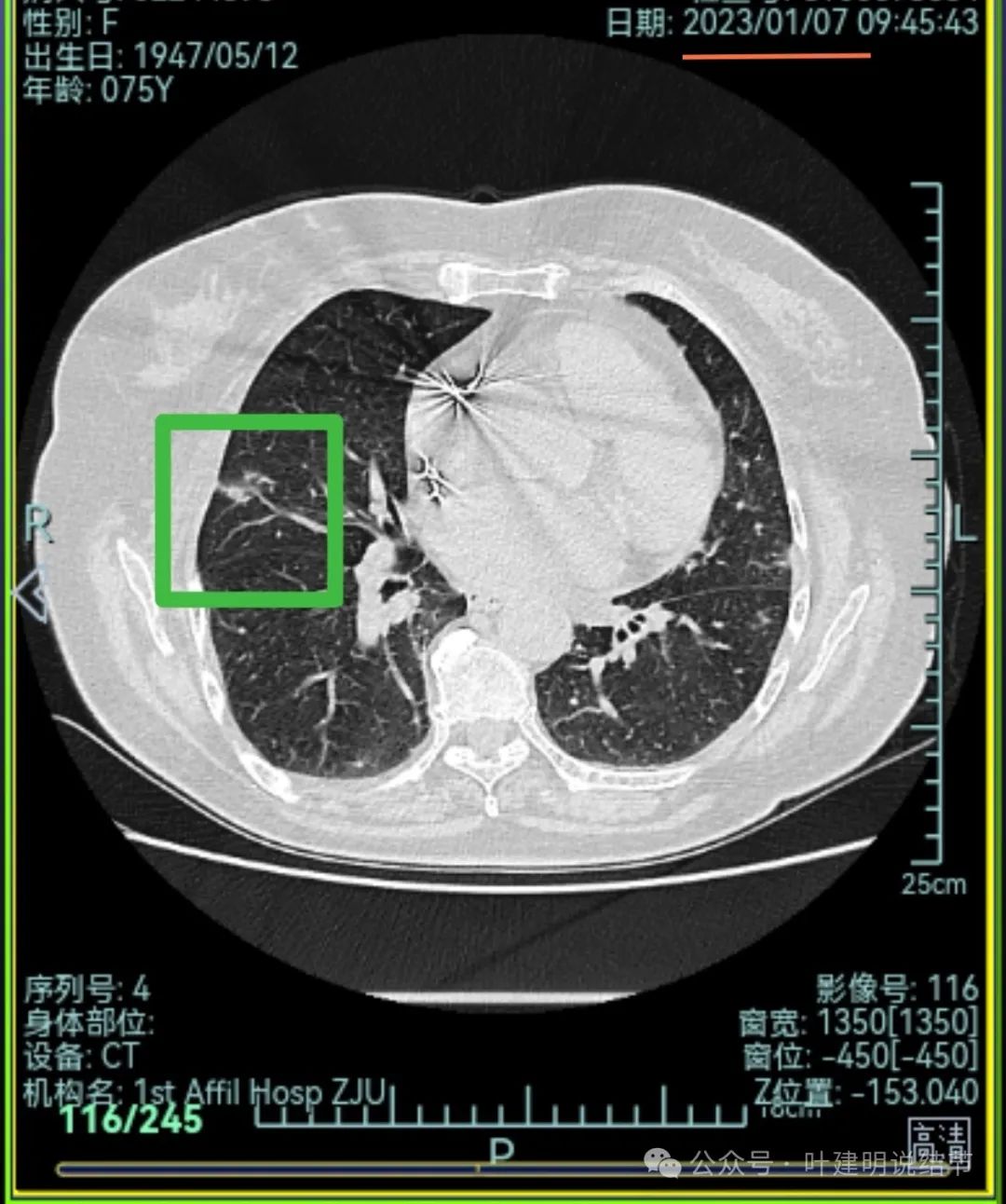
右中叶混合密度结节,有血管进入,表面不平,略有胸膜牵拉,但感觉病灶显散,聚拢性不够。
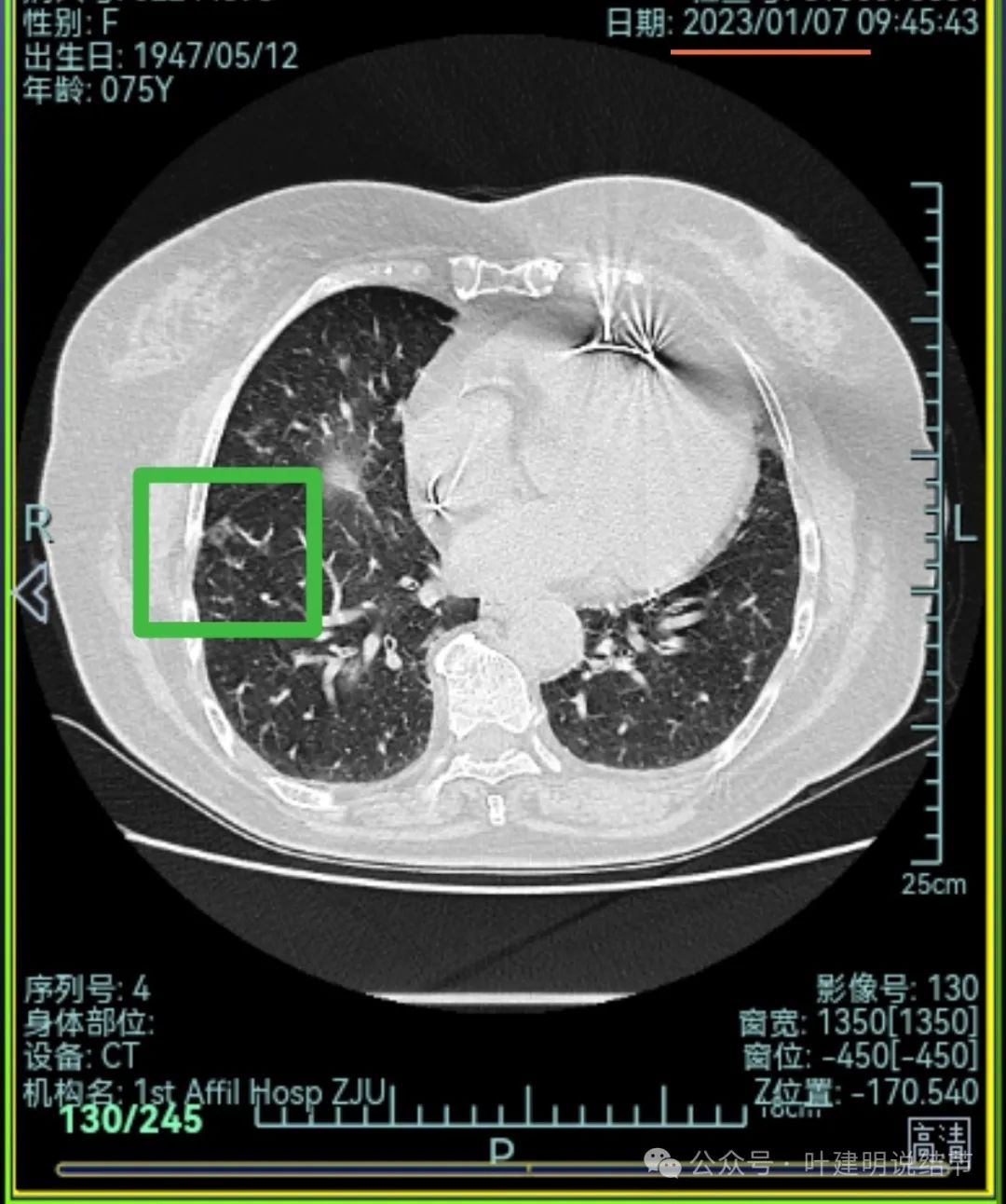
右下叶磨玻璃结节,贴着叶间裂,缺乏收缩力,中间有小空泡,单灶单看恶性不能除外,但略倾向炎性点。
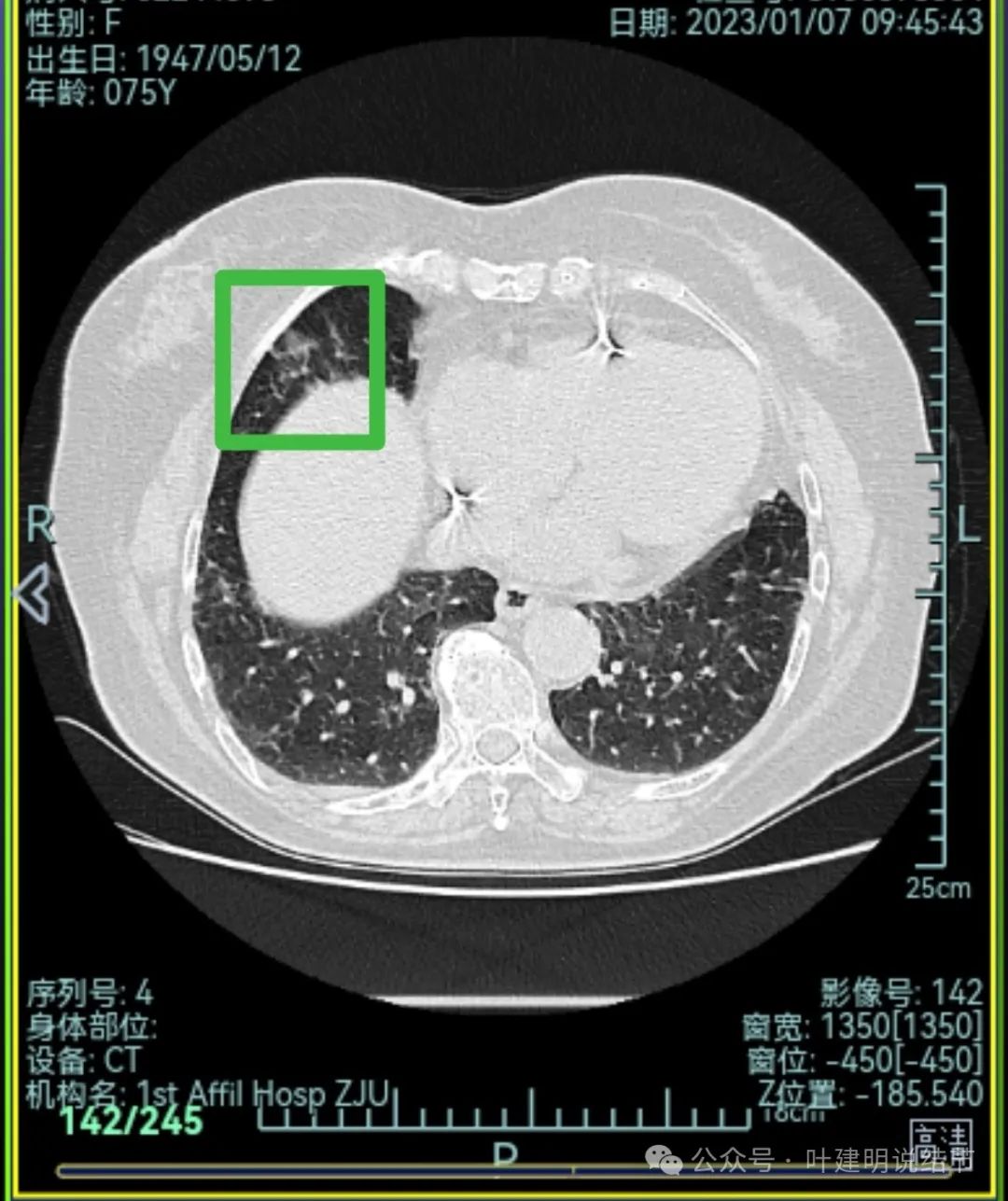
右中叶磨玻璃病灶,轮廓稍糊,瘤肺边界欠清,呈片状,与炎性更符合点。
当时影像考虑:
从上述两肺多发病灶来看,虽有多处也恶性的混合密度结节也是符合的,但由于病灶太多,有的轮廓与边界模糊,首次发现肯定要先考虑感染性病变,并依病毒感染予以治疗并适时复查。因为退一步讲,即使多原发肺癌是这个样子,近80岁的高龄,也肯定不能先考虑手术来解决,那是切不光的。
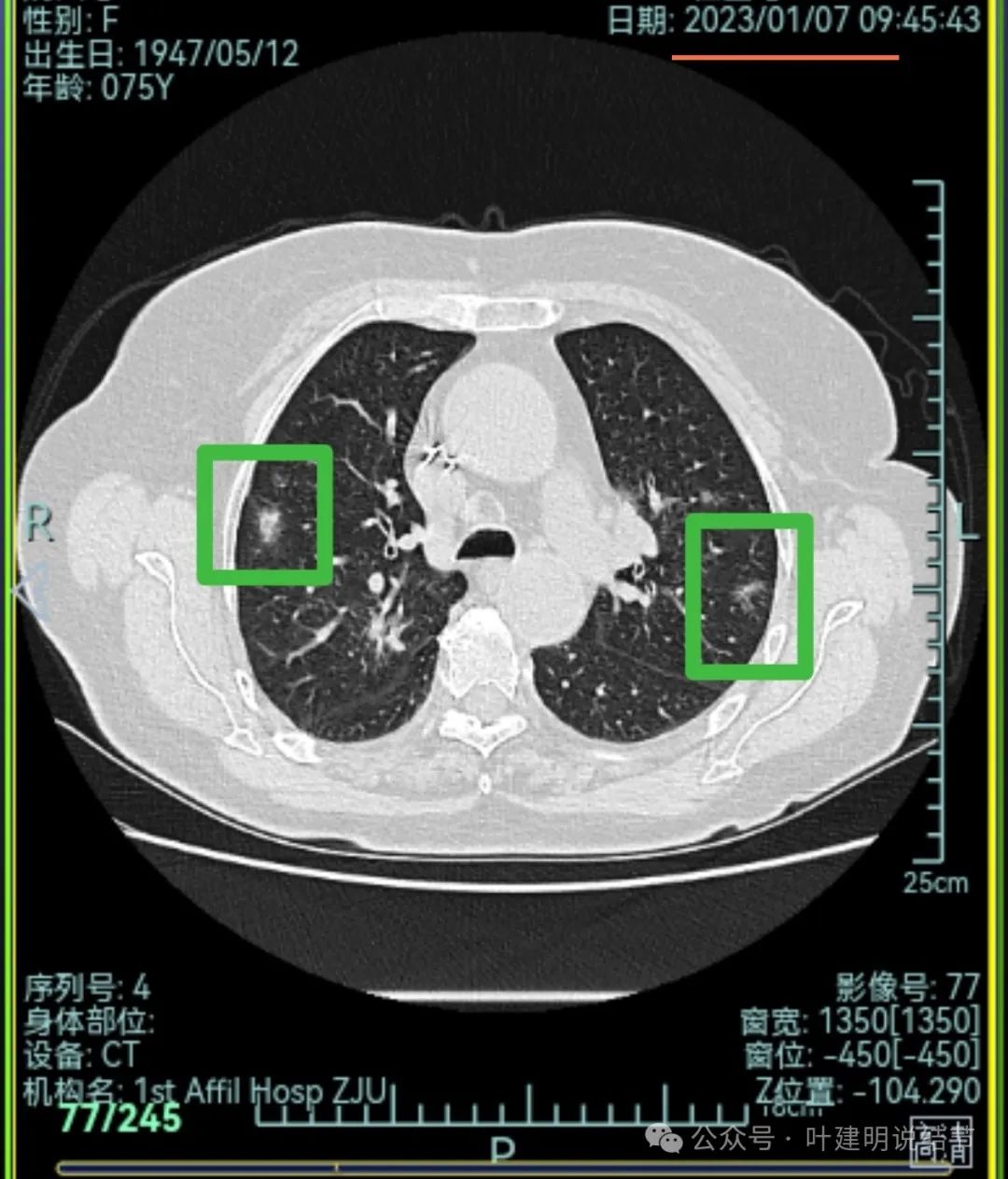
再来看2024年9月时的关键影像:
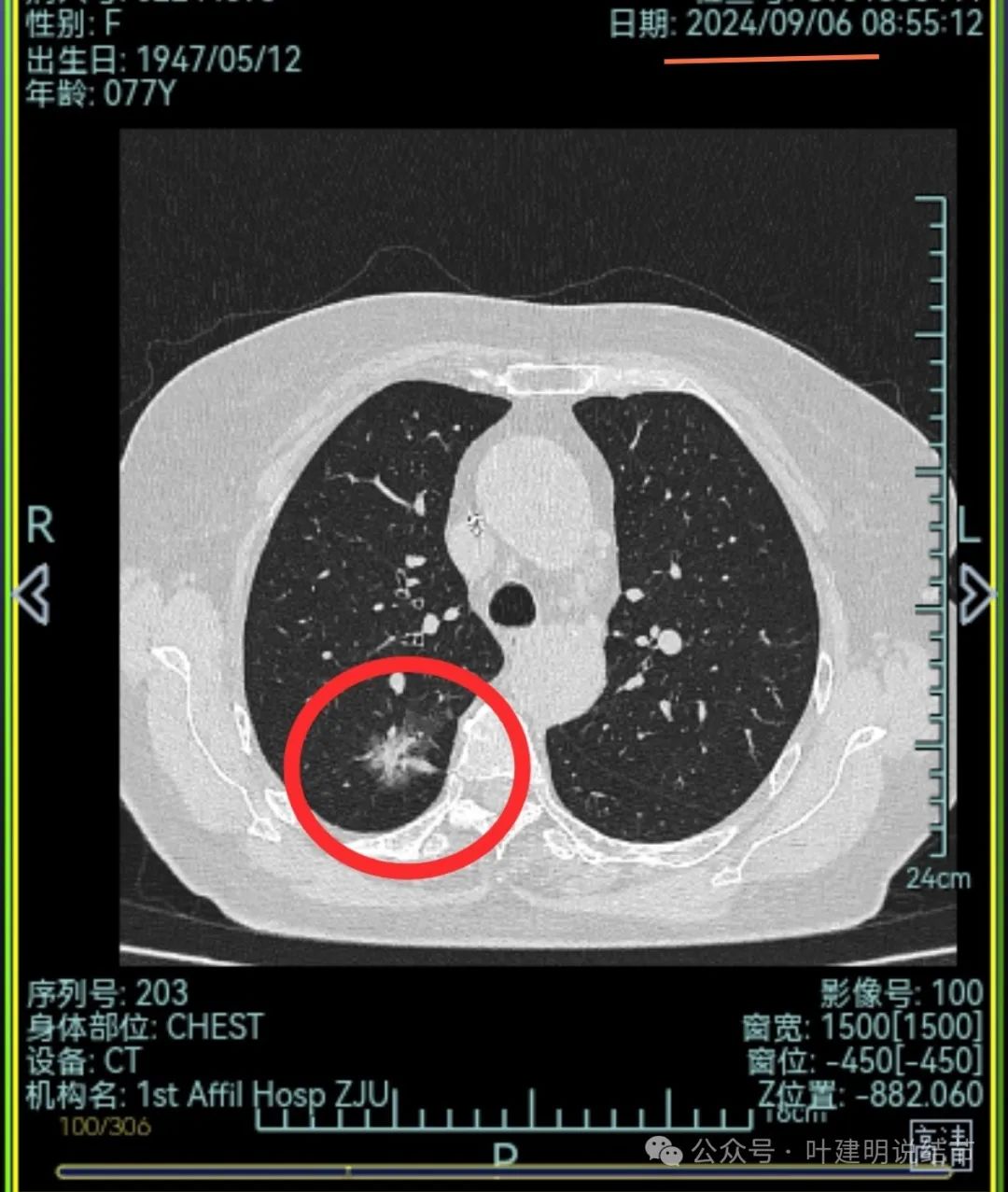
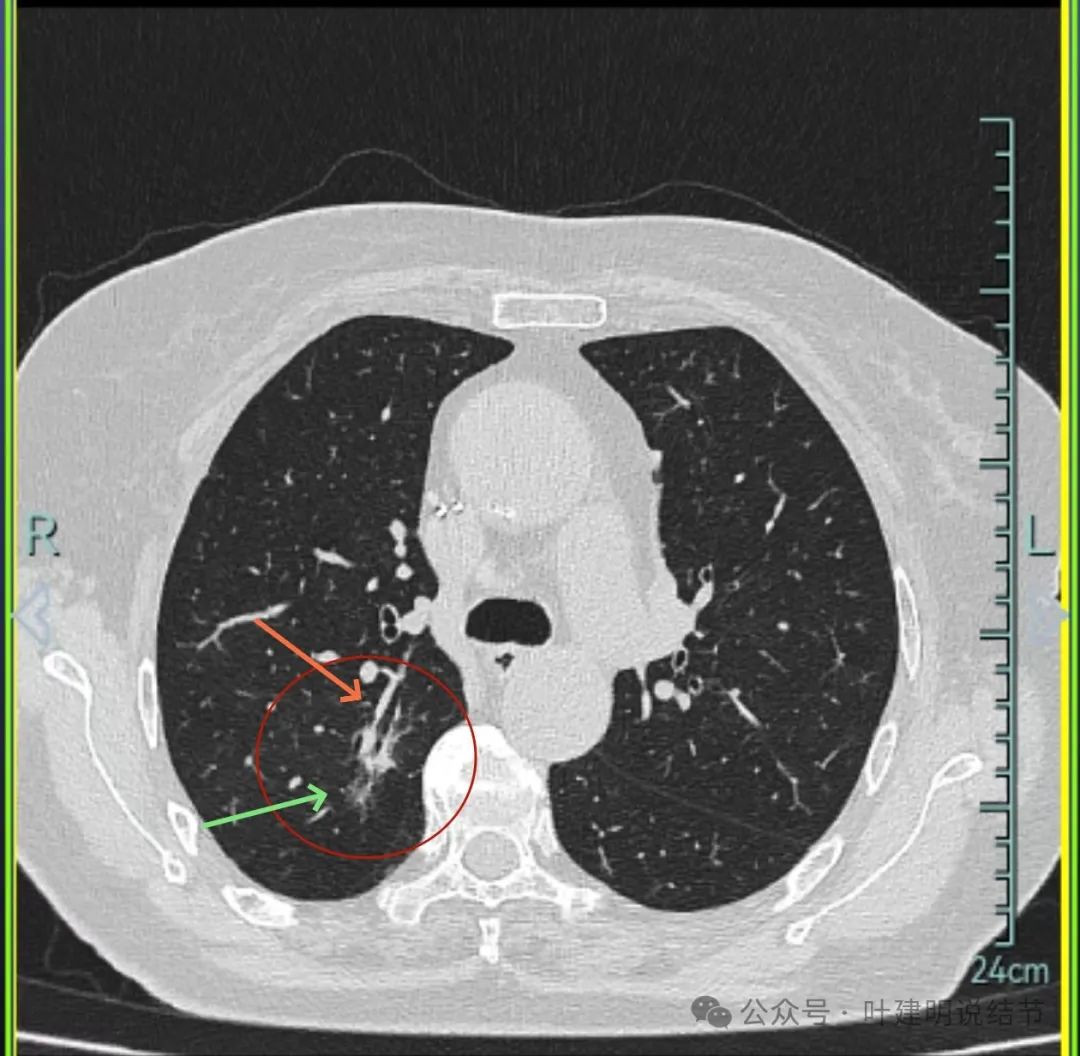
右上后段灶病灶不单没有好转,灶内密度是有增加进展的!
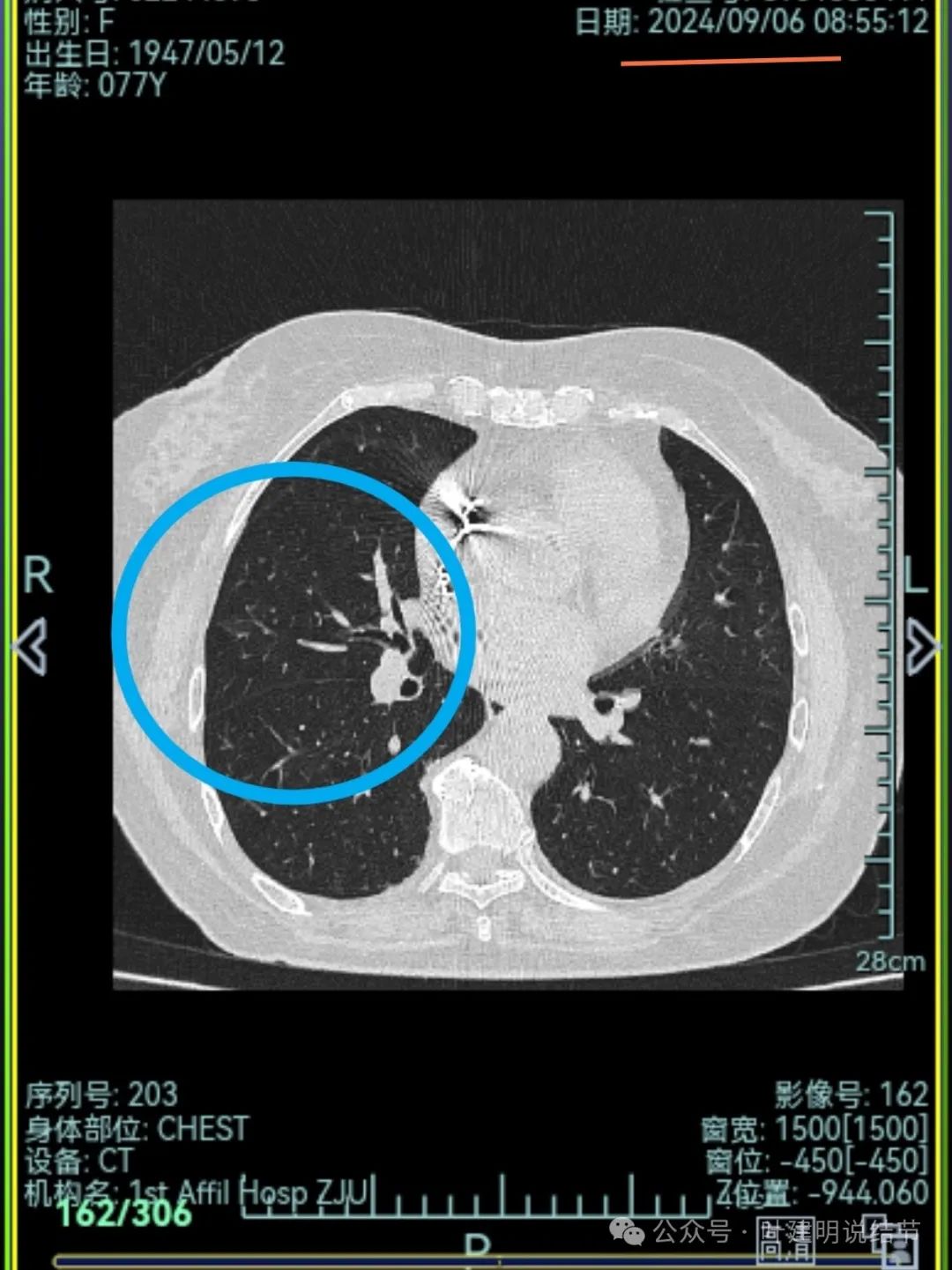
中叶处病灶不见了。
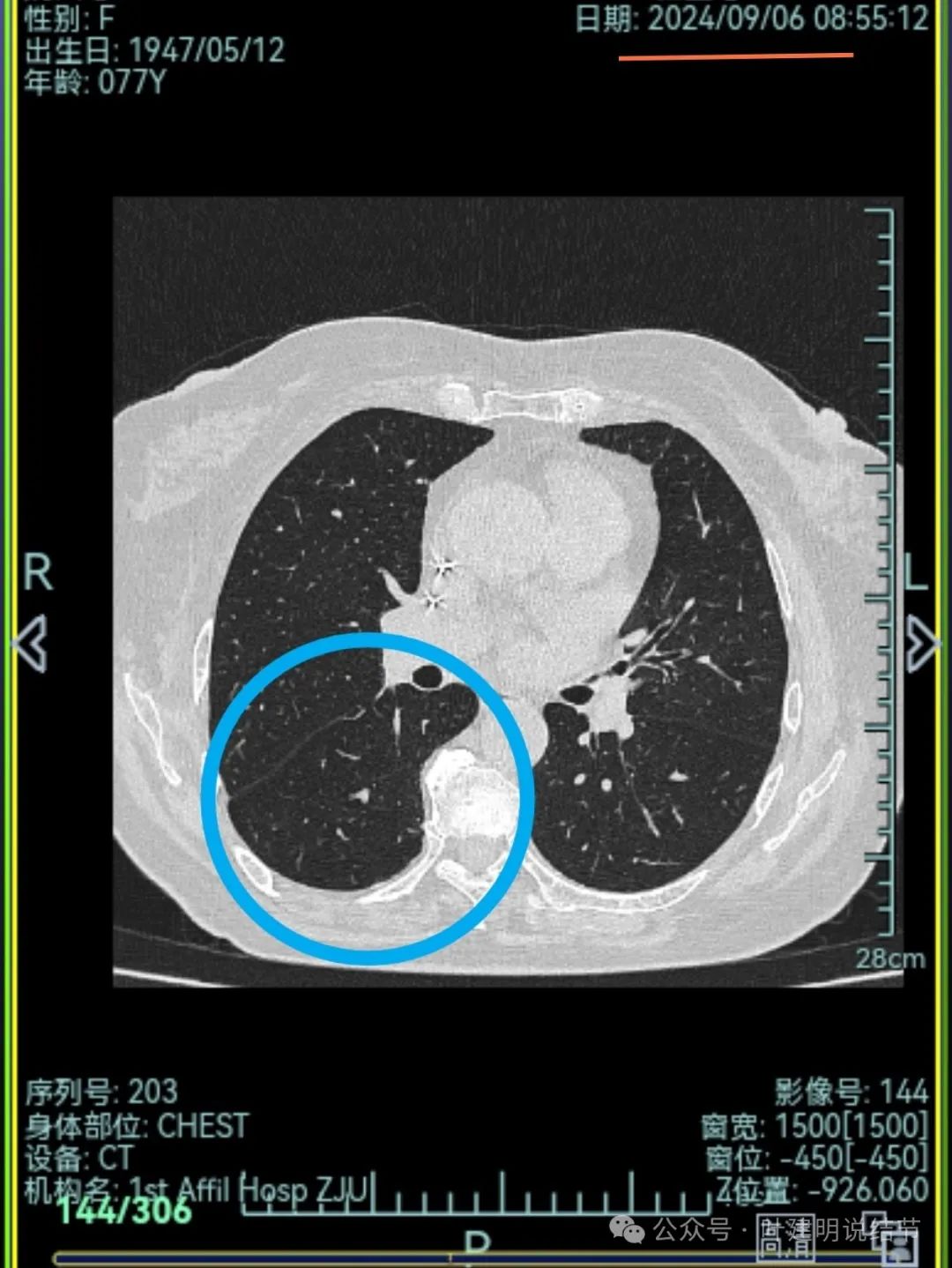
下叶背段伴血管征的病灶也不见了。
现在的影像考虑:
不单是右中叶以及右下叶的病灶吸收消失了,两肺其他病灶也基本上都不见了,唯独右上后段的病灶仍在而且有进展!再加上此灶原来单看也像恶性的,所以这位结友是感染与肿瘤并存,右上病灶基本上肯定是恶性的,而且是浸润性腺癌。
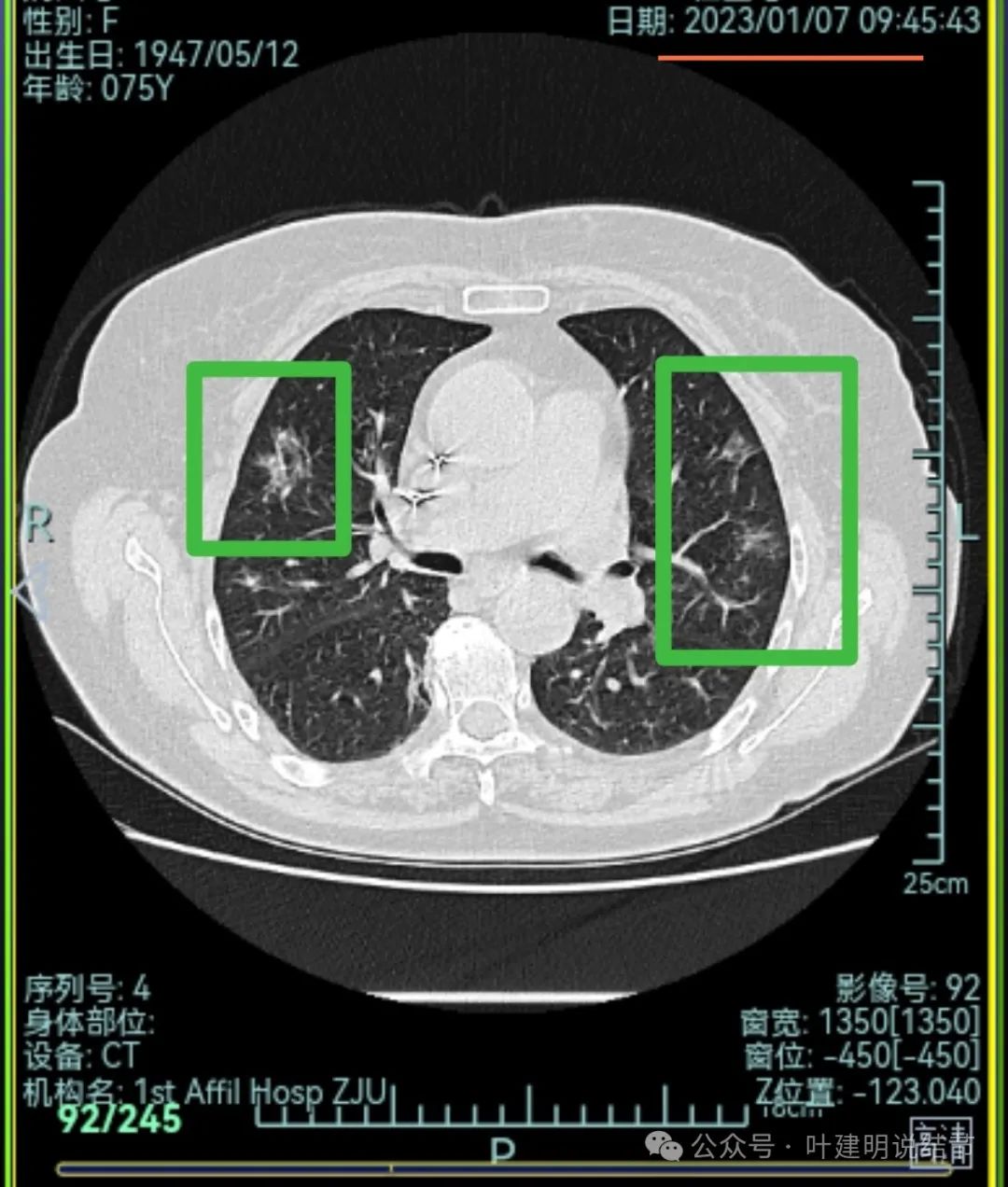
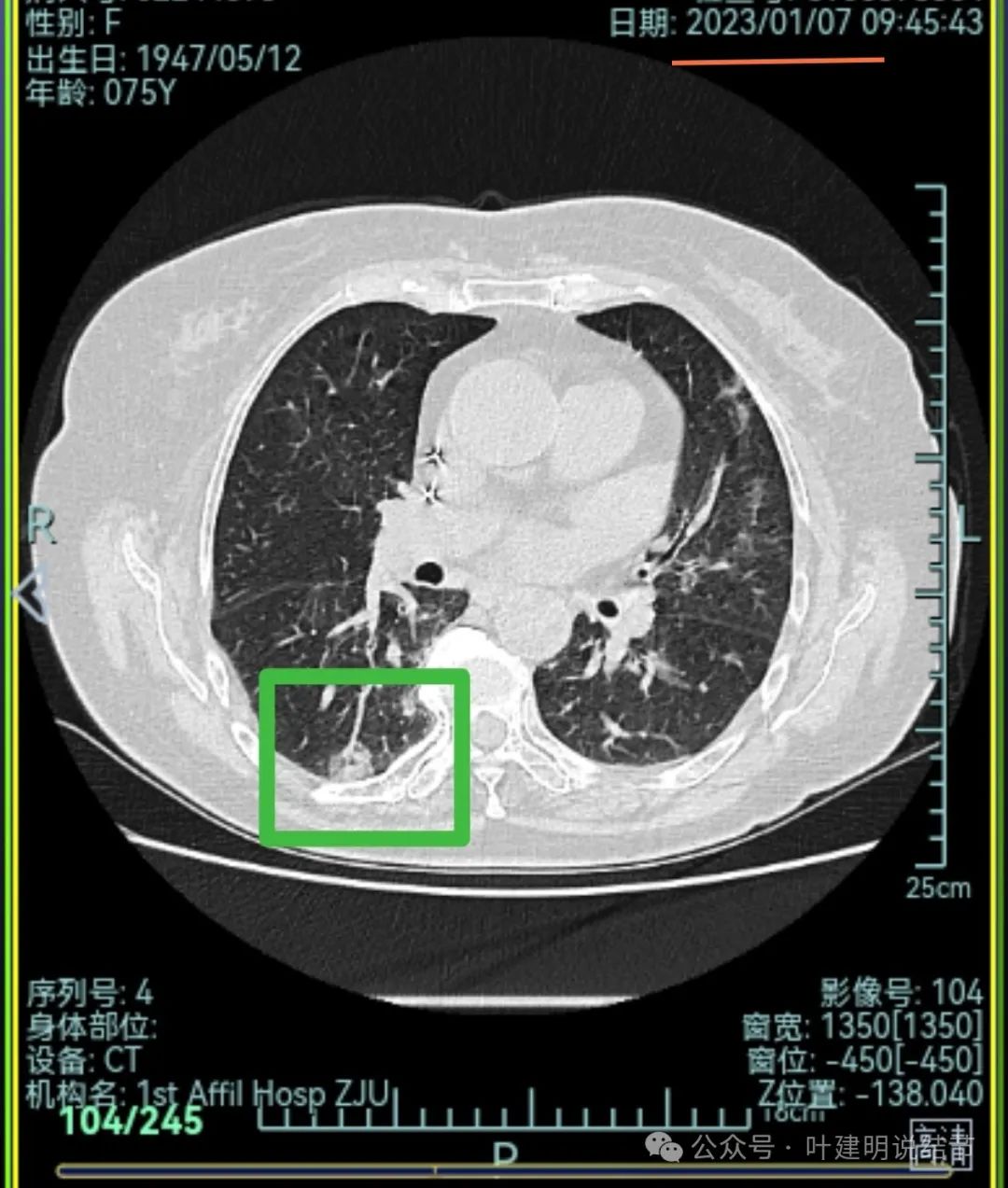
主病灶连续层面展示分析:
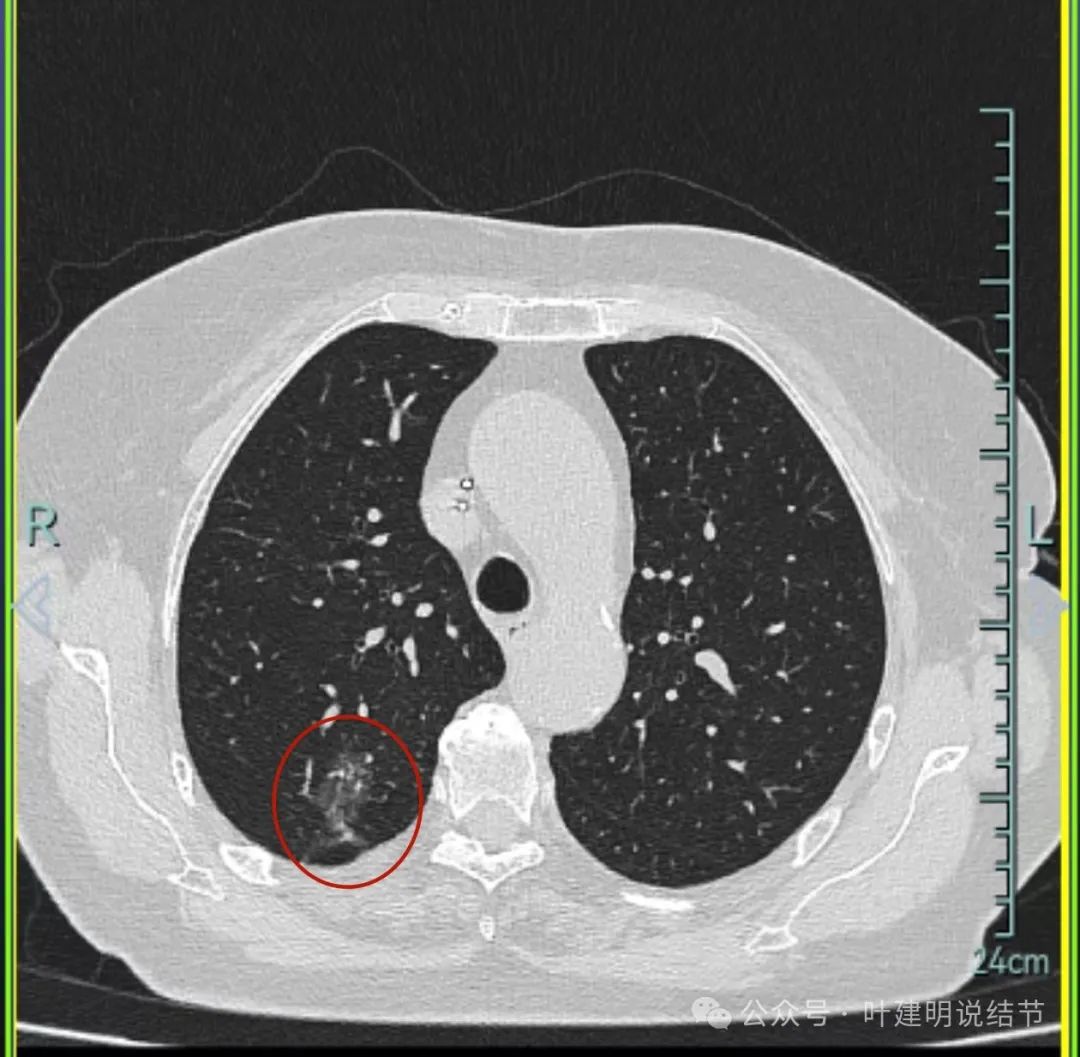
病灶出现,磨玻璃密度,轮廓与边界均清楚,灶内密度稍不均。
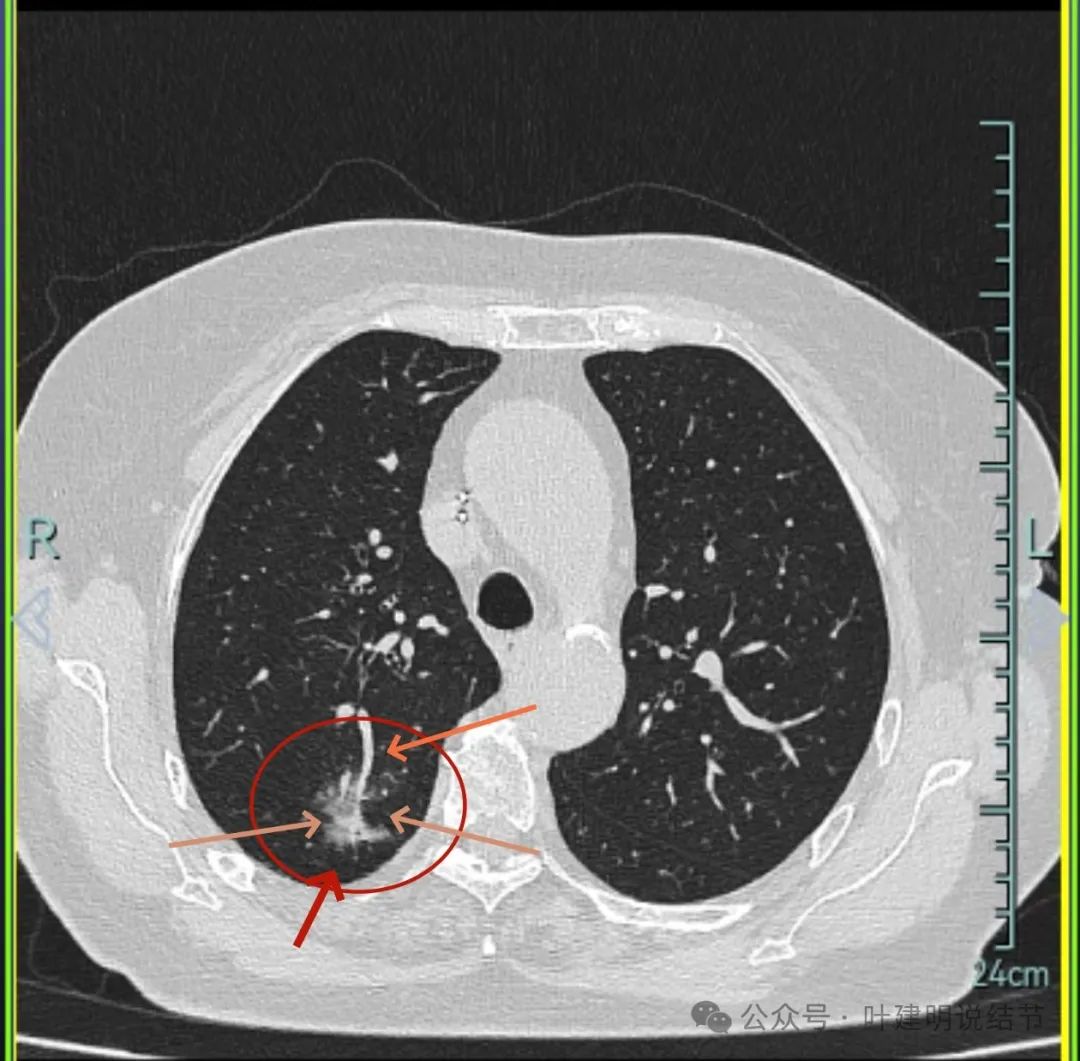
有明显血管进入,表面分叶,边缘不平,整体轮廓清。
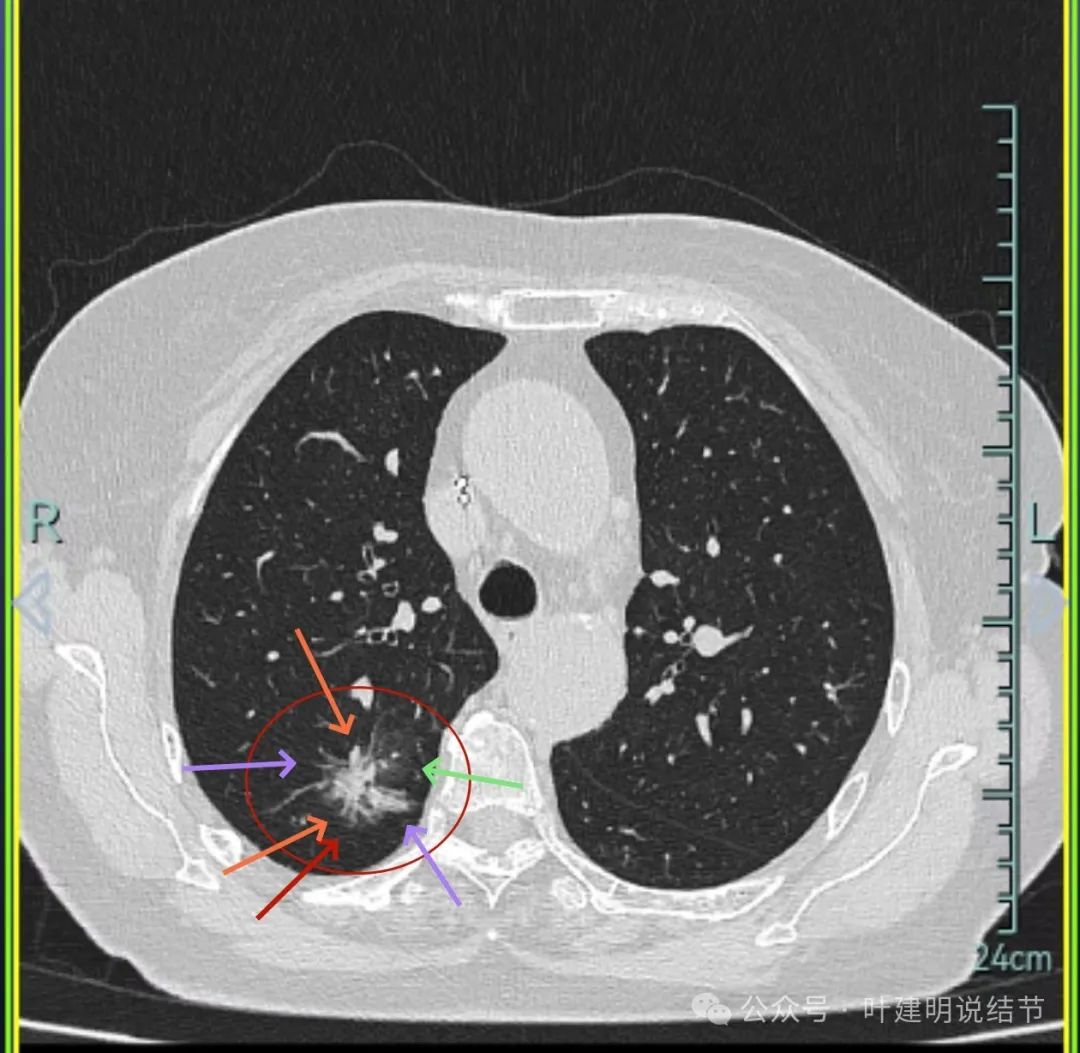
边缘毛刺、表面不平、灶内偏实性成分、分叶明显,整体轮廓与瘤肺边界较为清楚。
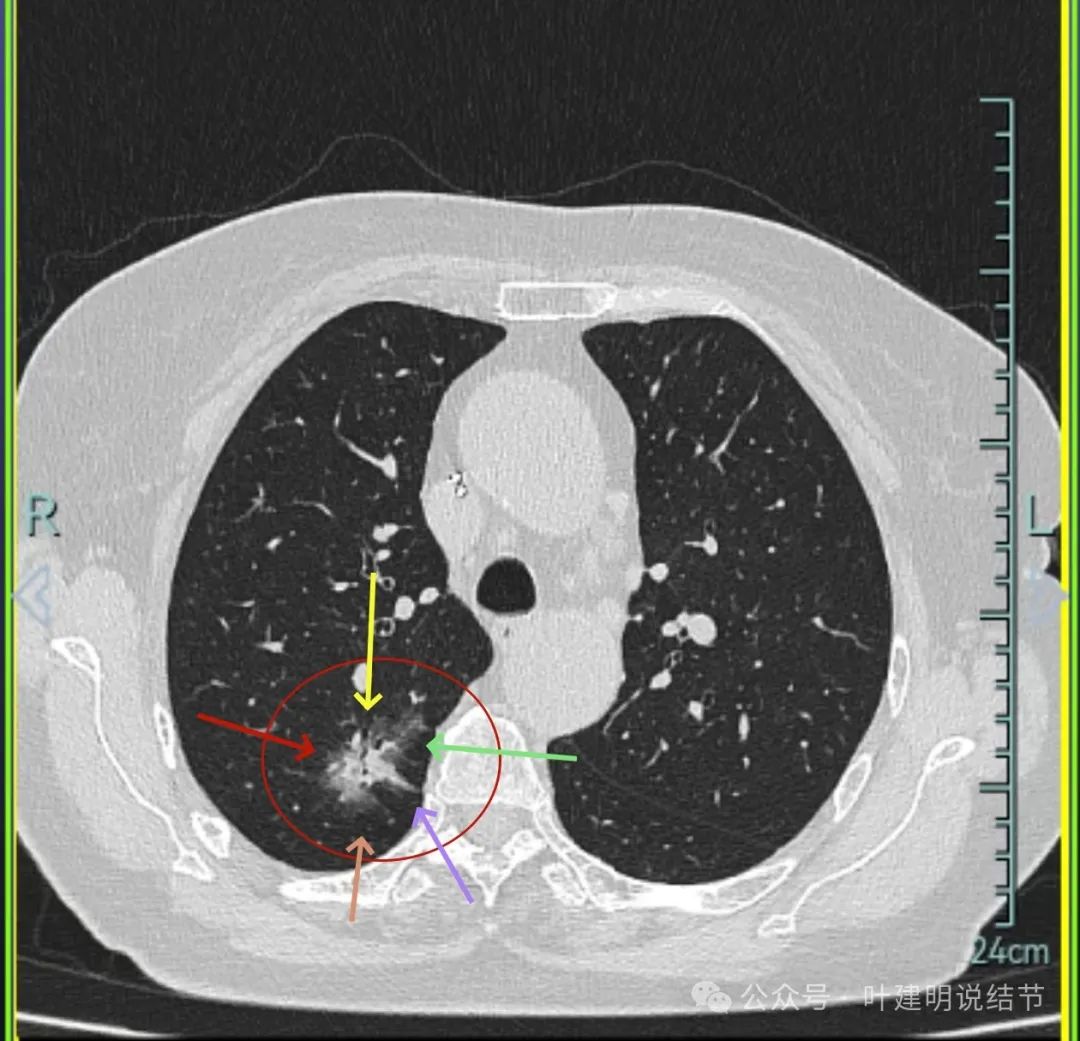
灶内细支气管扩张、边缘毛刺较为锐利、有明显磨玻璃成分,磨玻璃成分的瘤肺边界清楚,病灶分叶明显。
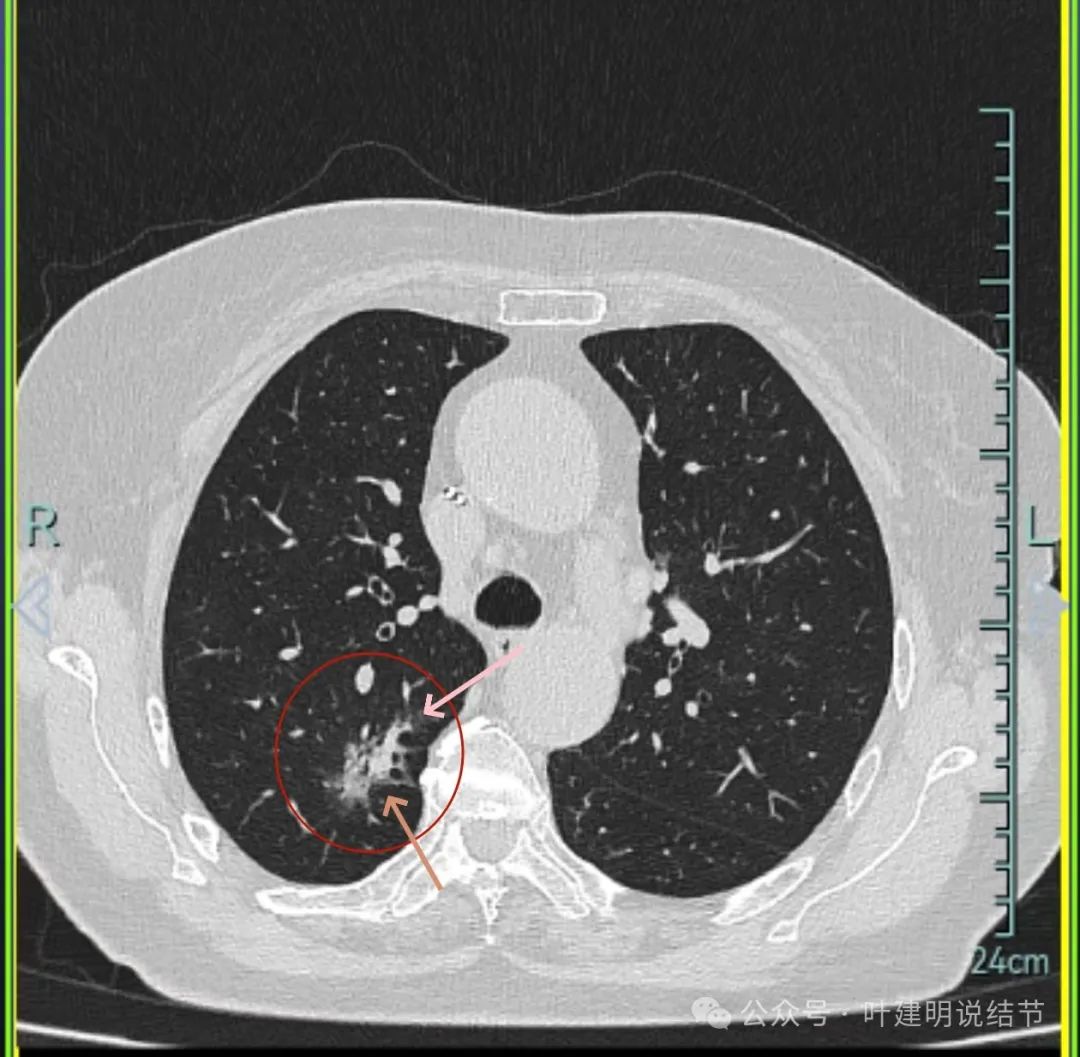
灶内密度杂乱不均,内有小空泡征,表面不平。
灶内血管增粗穿行、磨玻璃成分明显,轮廓较清。
血管进入,磨玻璃成分,支气管扩张,边缘不平。
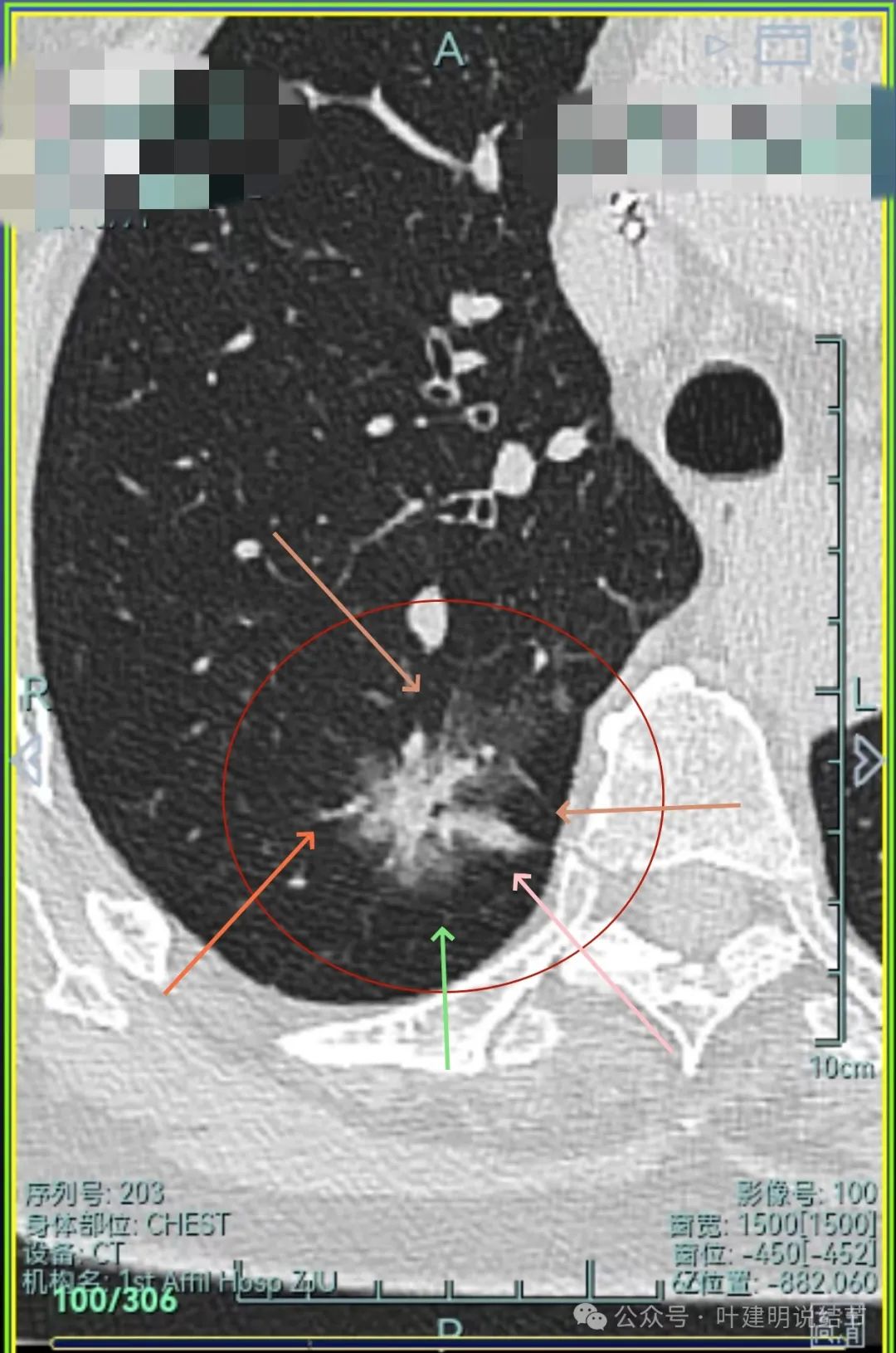
典型混合密度病灶,中间部分密度高偏实性,外围部分磨玻璃密度,两者之间交错存在,说明偏实性部分有侵袭性。磨玻璃成分与正常肺组织之间界限清楚,表面分叶,部分边缘毛刺,整体轮廓清。是非常符合恶性的影像表现。
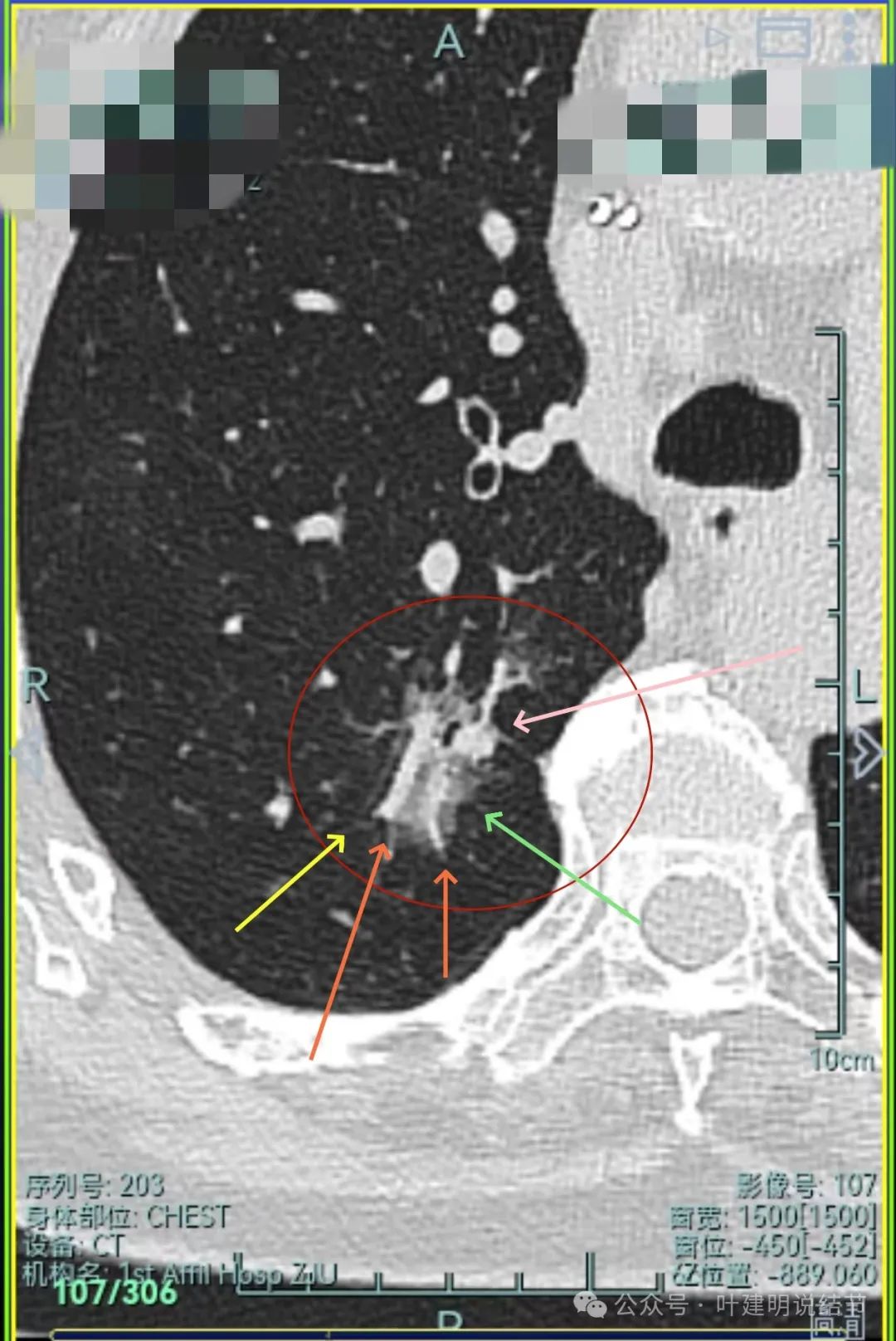
灶内磨玻璃成分明显,并有异常增粗血管僵硬穿行于病灶内,支气管有扩张通气征,瘤肺边界清楚,实性成分明显。
影像再判断:
此灶连续层面上看已经是非常典型的恶性表现,再加上从发现到此次复查已经过去20个月,那是持续存在并有进展的。而同期发现的其他病灶都吸收消失了!由于仍有较多占比的磨玻璃成分,考虑仍是早期肺癌,转移的概率不大。如果我来决定,那是要考虑手术的,什么增强或PET-CT价值都不是很大,当然要查下也没什么坏处。
其他检查:

就诊医院给她做了PET-CT,报告示右上叶后段FDG代谢增高灶,考虑肺原发低代谢恶性肿瘤可能。
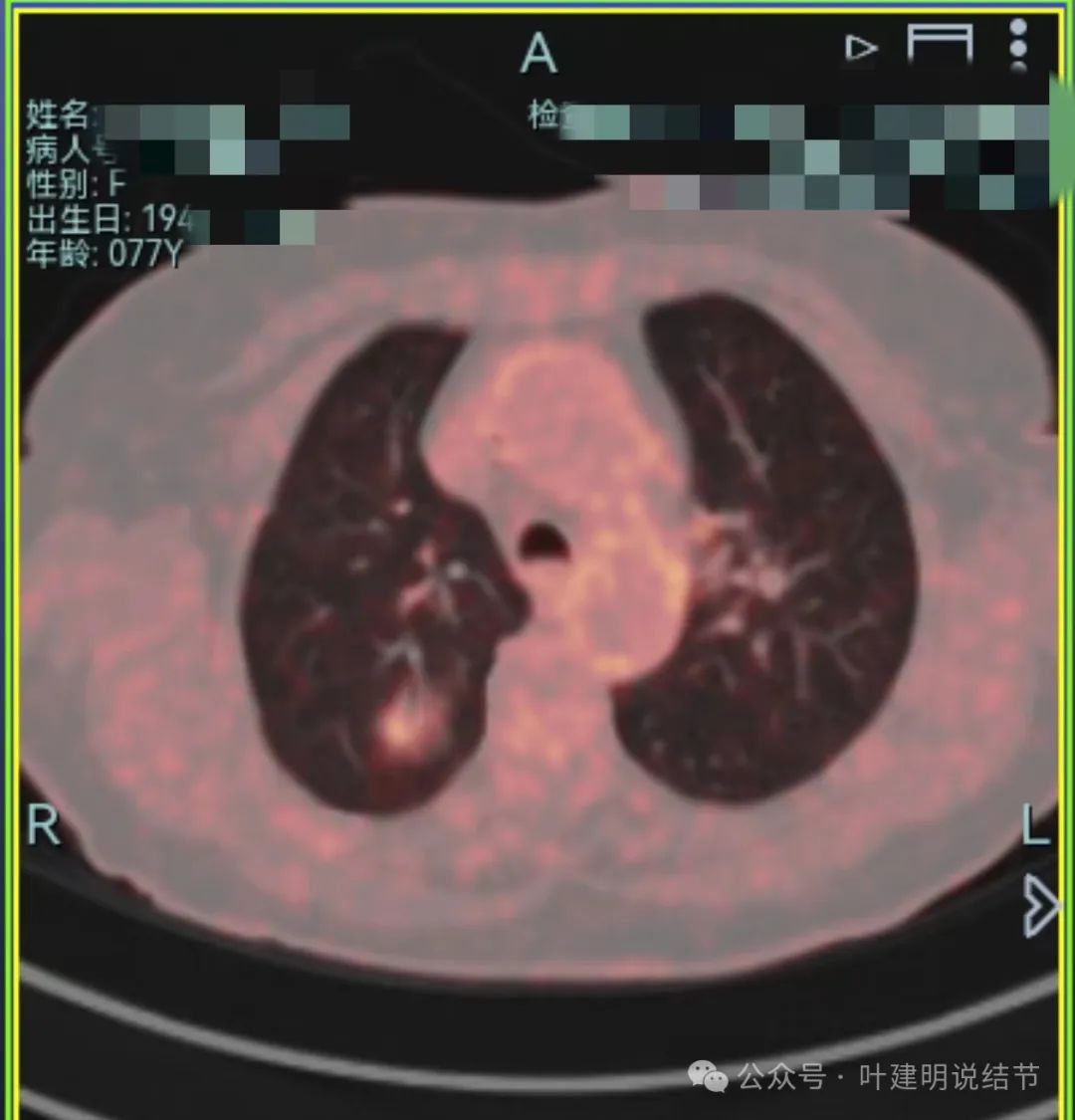
上图示代谢有增高。
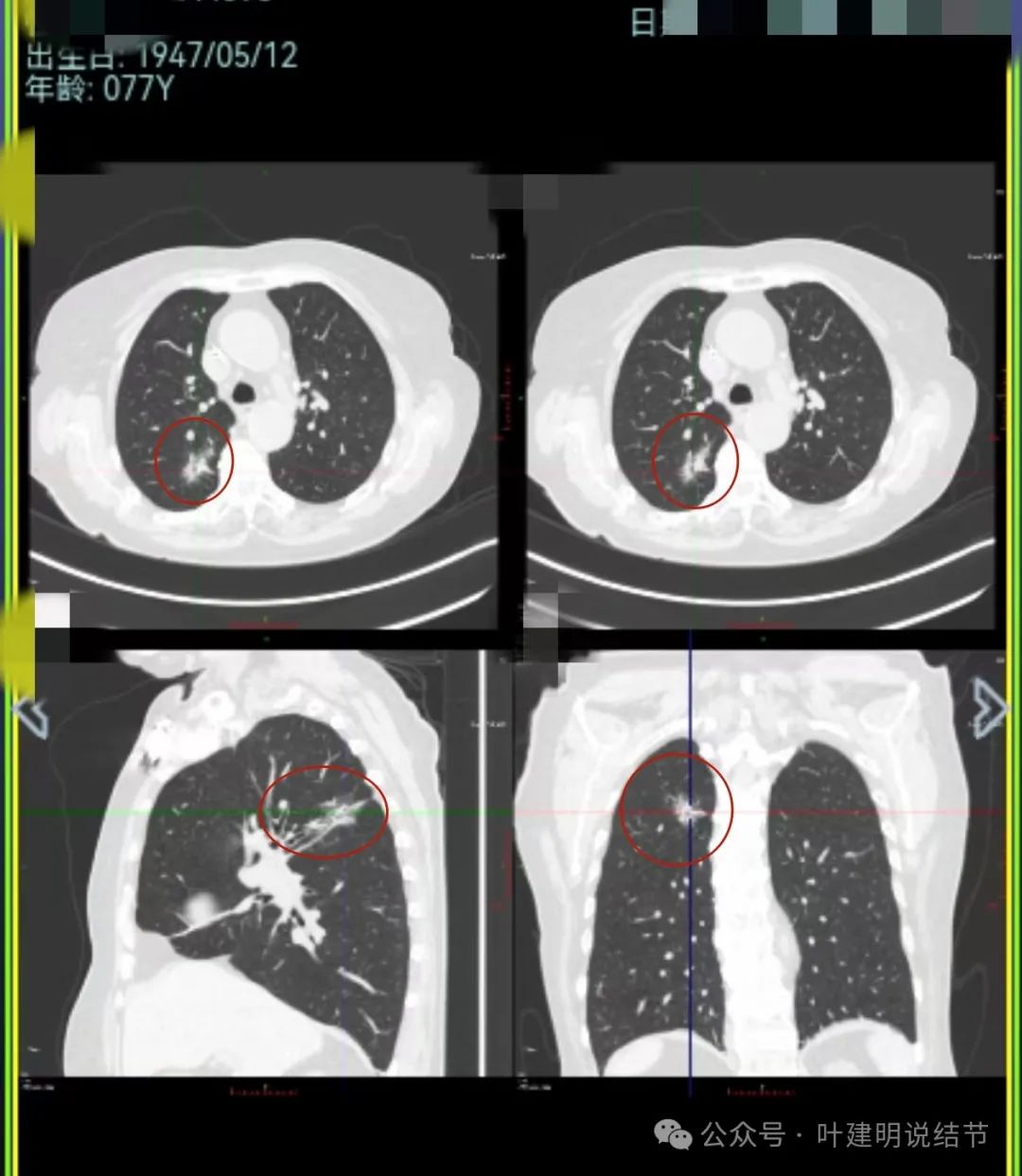
上图显示冠状位与矢状位形态。其实已经不重要,本来就已经基本可断定是恶性的了。
我的意见:
如果单单看2021年的,两肺多发混合磨玻璃密度阴影,那时候的影像比较难以判断红色支出一定是肺癌。但是经过随访,原来绿色的病毒性炎症的地方都吸收了,和红色这处没有好转。这一处是混合磨玻璃密度,表面不平,有毛刺征,有磨玻璃成分,病灶内部密度不均匀,是挺典型的浸润性腺癌的影像表现。位置靠背侧边缘比较近,能够单孔胸腔镜下楔形切除。我的想法还是尽早手术切除更为彻底。这种密度与形态大概率仍然是早期,一般不大容易会有转移,PET也没有说考虑有淋巴结或者远处转移。单孔局部楔形切掉效果肯定比消融或者立体定向放疗更加确切彻底。意见供参考!
感悟:
炎性的恢复期或病毒性肺炎在影像表现上真的与混合密度肺癌难以区分,因为也可以表现为轮廓较为清楚的混合磨玻璃阴影,也可有血管增粗进入,也有表面不平分叶,基本以靠近胸膜的也可有轻微的胸膜牵拉。特别是在新冠流行期间,许多病例提醒我们仅凭影像难以区分。但感染性与肿瘤性有是根本性的区别就是:感染性经过随访与治疗会吸收好转消失,而肿瘤性经过随访是稳定或进展的!所以适当的随访对比会给我们真相。其实本例本不必观察这么久的,可以更早时候就能确定右上后段的病灶是肺癌,在其他病灶吸收好转的时候!

