病例分享:检查发现肺结节2年了,两肺均考虑恶性,这种情况的不建议继续随访!
时间:2024-08-30 14:00:43 热度:37.1℃ 作者:网络
前言:肺结节考虑恶性范畴的何时该干预是个值得说道与探究的话题,而多发结节考虑多原发早期肺癌的更是非常有争议的话题,包括什么时候该干预、如休干预、若是手术怎么切、切了怎么随访,以及双侧病灶的话,分期手术还是同期,主病灶与次病灶如何定等一系列的问题。我想经验来源于实践、原则来源于利弊分析,以指南为根本、以共识为准绳,并结合实际病例采取个性化措施与策略才是更为合理的。归根结底是风险的把控以及患者利益的维护。有越多的分析与思考就会有更多的合理性决策,遇到越多病例并一一细致分析才能不断修正、提升与提高。我希望自己的临床思路与思维能无偿分享给大家,既是供同道参考,也是供结友学习。我不敢说自己的决策必最优,但我们的决策出发点是为了结友利益的最大化与风险的可控化。
简要病史:

结友查出肺结节2年了,前次来我门诊就诊咨询。我考虑是早期肺癌,而且是建议她手术为宜的。
影像展示与分析:
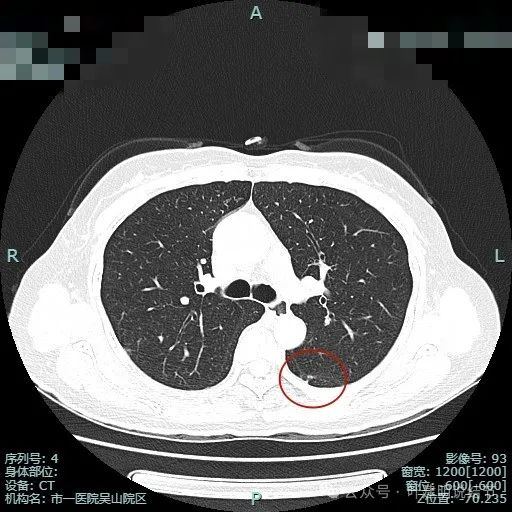
左下叶背段病灶出现(病灶1),靠叶间裂,密度不纯,若单此层当然并不一定是恶性,也可能是慢性炎的。
胸膜似略有牵拉密度不纯。
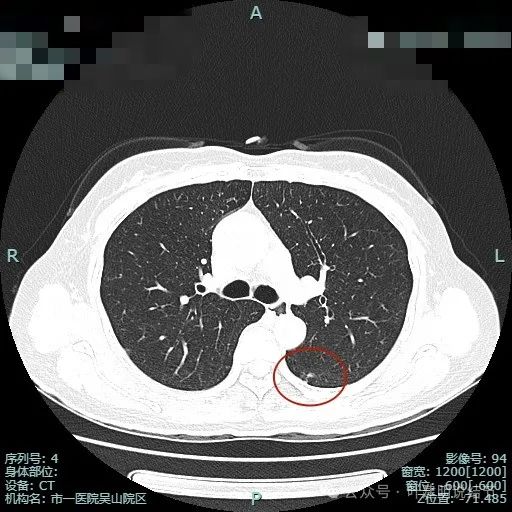
出现小空泡征以及偏实性成分,并有淡磨玻璃成分,整体轮廓较清,瘤肺边界较为清楚。
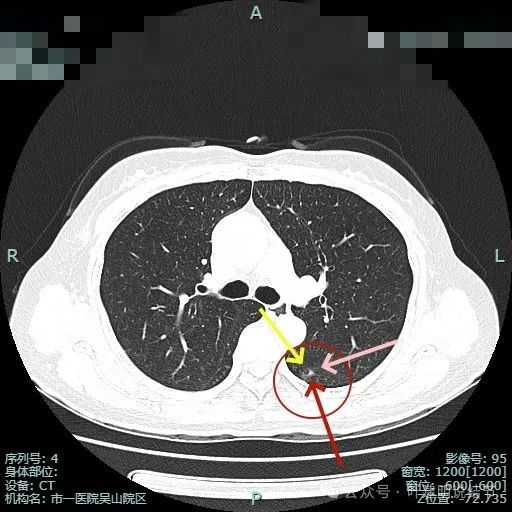
叶间胸膜有牵拉,病灶内部密度欠均匀。表面有浅分叶征。
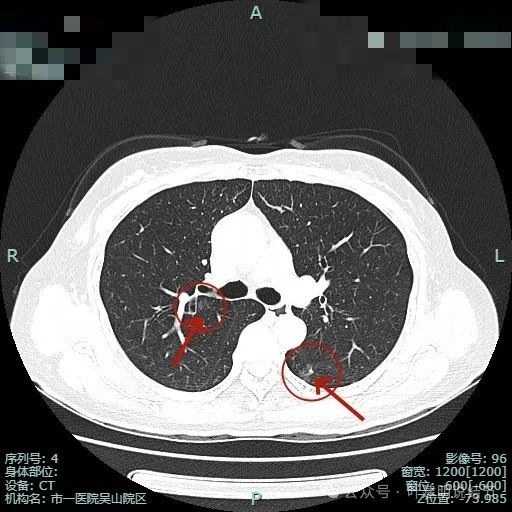
右上主病灶出现(病灶2),离肺门部非常近,密度较淡。
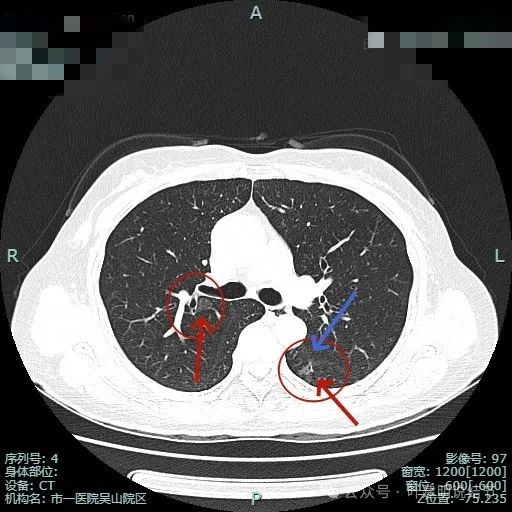
病灶1有明显叶间裂牵拉影响;病灶2密度虽淡,但轮廓清,贴着支气管壁。也有小血管走向病灶。
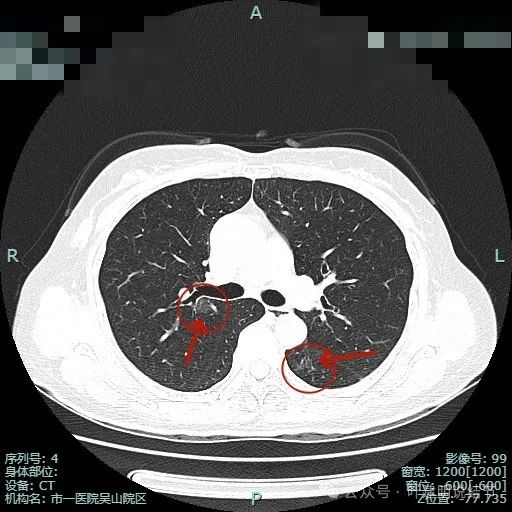
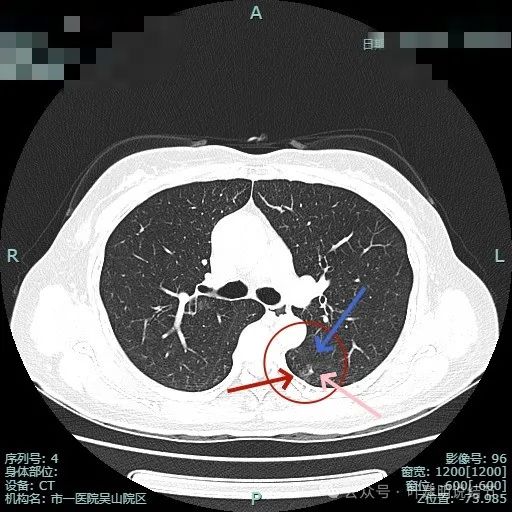
病灶1密度已经淡了;病灶2刚好位于上叶支气管发现后段支气管处,与支气管壁没显著间隙。
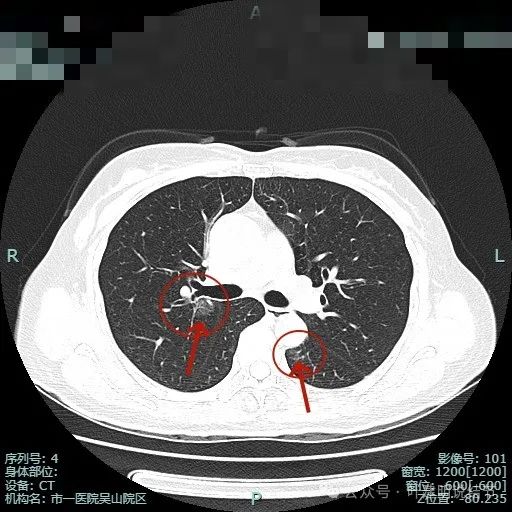
病灶1已经淡,且靠降主动脉近;病灶2密度其实也不纯,灶内有微小血管穿行,边缘侧有血管贴边,与支气管管壁间没有间隙。

病灶1边缘部分的样子;病灶表面欠光滑,有血管贴边。整体轮廓与边界清楚。
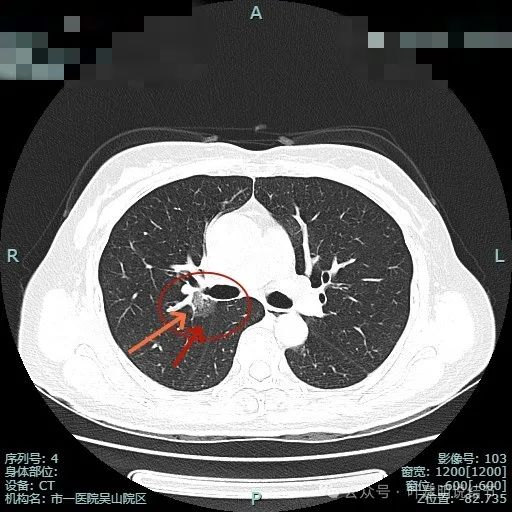
病灶2血管与病灶间没有间隙,表面浅分叶,并贴着斜裂。
斜裂略有牵拉向病灶,灶内密度稍不均,边缘有短细小毛刺征。
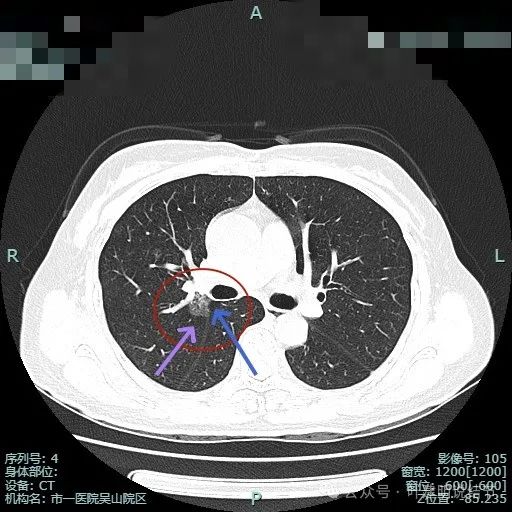
上叶前段有新的病灶出现(病灶3),也是磨玻璃密度,轮廓与边界清,有空泡征;病灶2密度不纯,轮廓较清,与斜裂没有间隙。
病灶2密度较淡,病灶3其实也不太纯的。
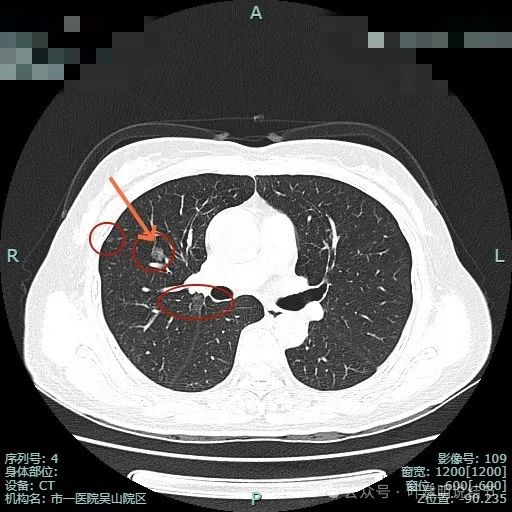
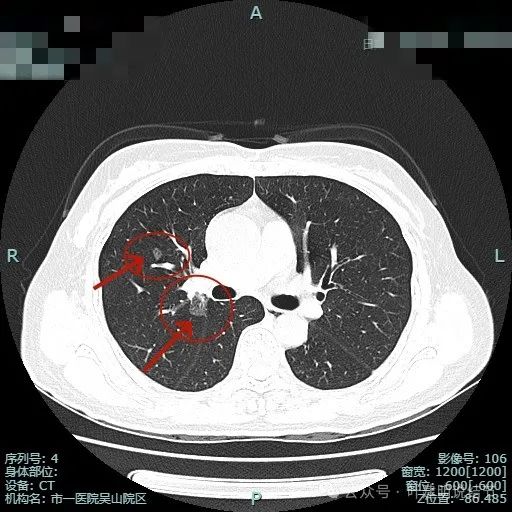
病灶2边缘部分的样子;病灶3有血管贴边,表面不光滑,有微小血管进入。胸膜下另有一微小淡磨玻璃结节,考虑也是肿瘤范畴的,大概是肺泡上皮增生之类(病灶4)。
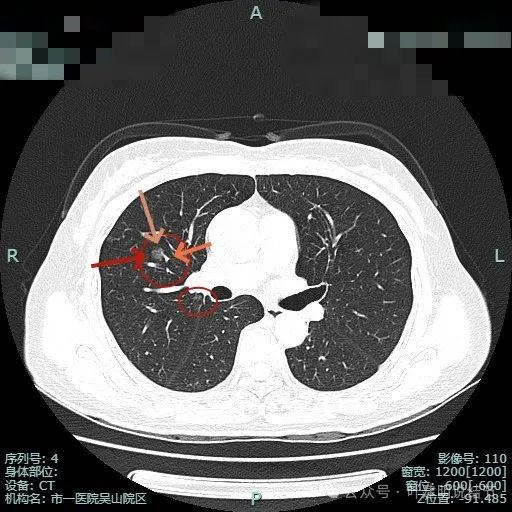
病灶2几乎不见了;病灶3有血管进入,表面浅分叶,整体轮廓与边界清。
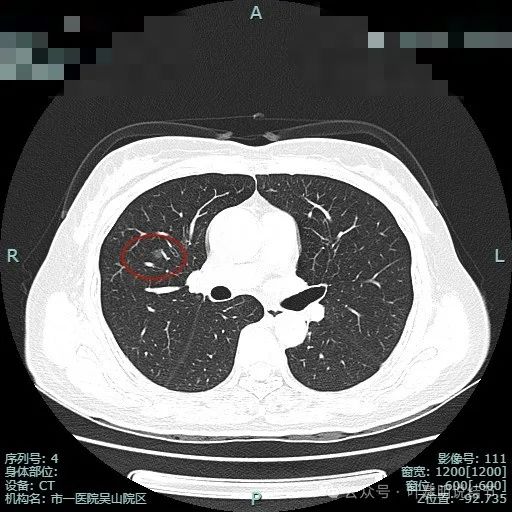
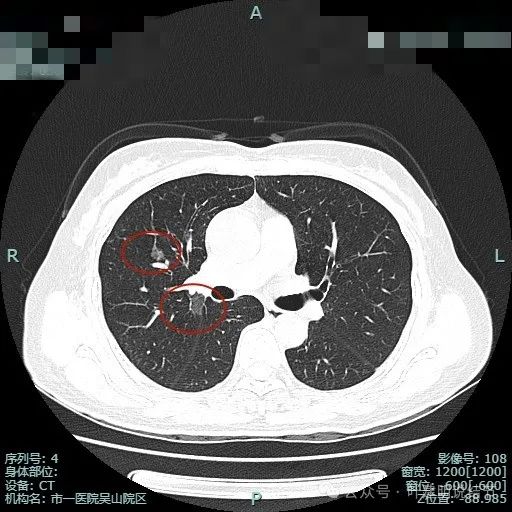
病灶3血管贴边走行。
临床考虑:
1、患者多发磨玻璃结节,均考虑是肿瘤范畴的。相对来说病灶2最大,病灶1收缩力最明显,而且密度相对更不纯。病灶3与病灶2类似密度,病灶4过小没有意义。
2、病灶2贴着斜裂,表面不平,考虑至少是微浸润性腺癌,也可能是浸润性的,而它贴着叶裂,不处理存在一定风险。病灶1也密度不纯,同样有风险,需要干预。但从位置形态以及病灶个数来讲,右上的宜优先处理。因左下的到时候只需简单小范围的楔形切除便可。当然也不能随访过久,待右侧手术后恢复相对较为正常,就可考虑也予以手术了的。
3、两肺多发结节同期手术不单与医保DRGS相关,也可能会导致围手术期并发症的增加,双侧手术的创伤以及切口疼痛可能影响术后有效咳嗽与排痰,容易并发肺部感染或肺不张,不利于恢复。所以分期手术的安全性要优于同期手术。
4、右上主病灶靠肺门根部过近,再加上有病灶3位于于前段的与后段交界处附近,肺叶切除相对更为彻底与可靠,即使勉强保留尖段,一是组织比较游离,二次保留肺组织少,肺功能的维护价值有限。
最后结果:
经过与患者及家属的充分沟通,由杭州市第一人民医院叶建明团队为其进行手术,拟定两侧分期手术,先行微创右上叶切除加淋巴结清扫。二期再考虑左侧病灶1的楔形切除。
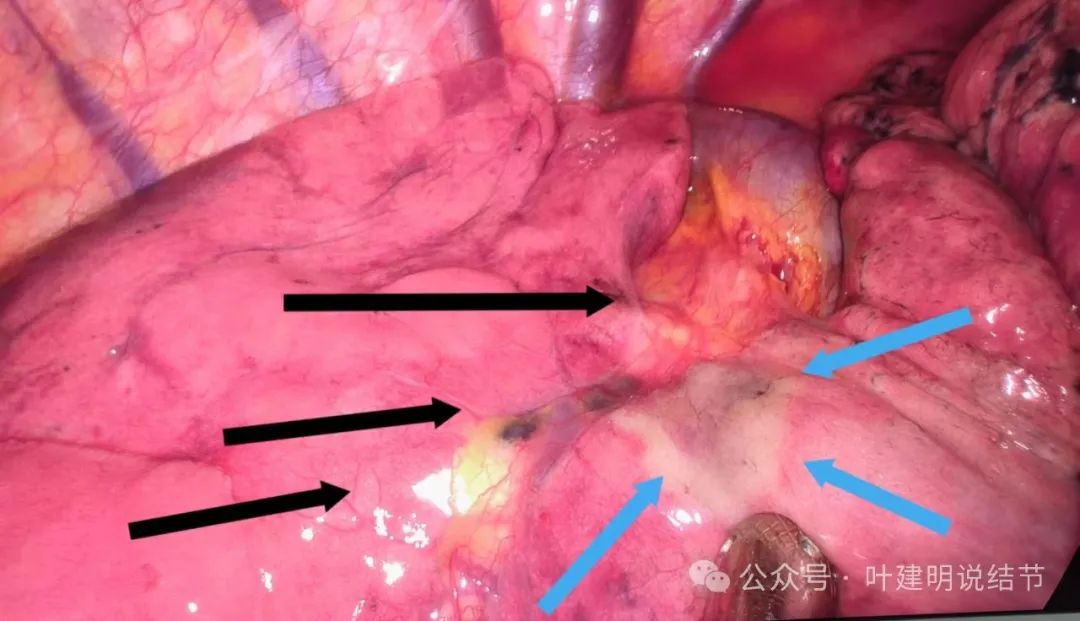
镜下见病灶2贴着叶间裂侧的胸膜,略显灰白,但没有影响下叶。上图黑色箭头示叶间裂;蓝色箭头示肿瘤。
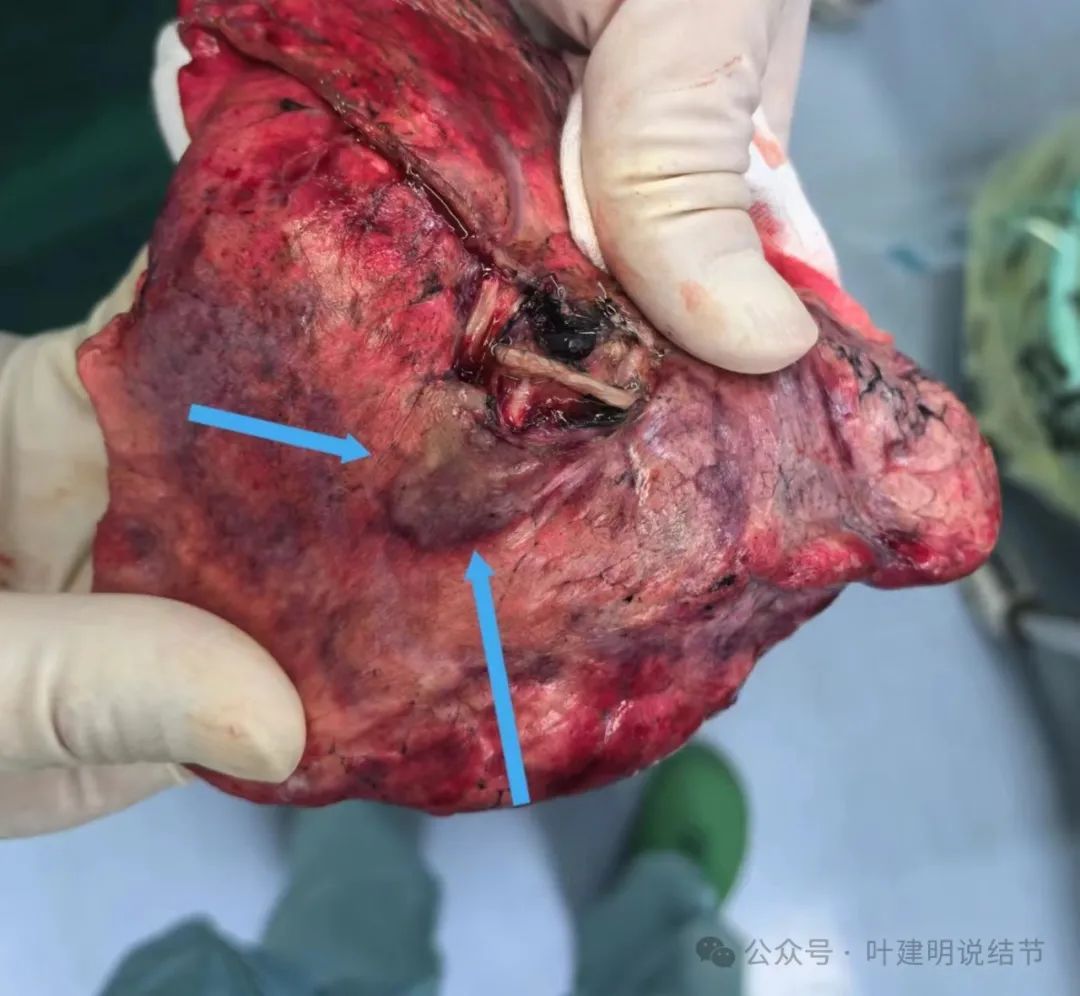
标本表面观见病灶贴着胸膜,但支气管断端距其仍有一定距离的。
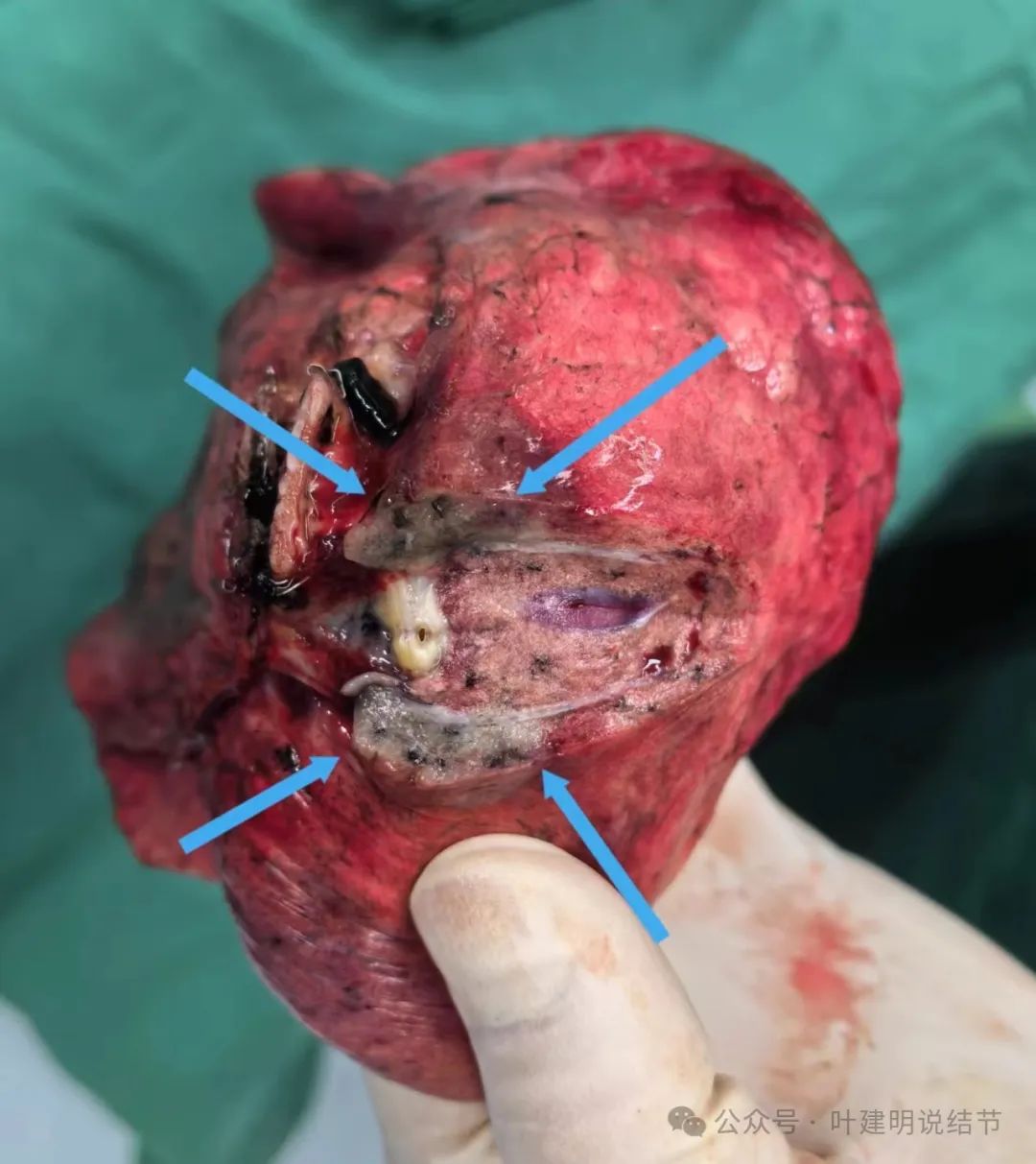
剖面灰白,质较硬,离支气管近。

主病灶(病灶2)是中高分化腺癌,贴壁生长型60%,腺泡型25%,乳头型15%,长径1.8厘米;次病灶是原位腺癌,最大径0.8厘米。淋巴结未见转移。
感悟:
多原发早期肺癌现在越来越常见,大多数是集中在磨玻璃为表现的肺癌中,干预时机与手术方式的选择既考验医生也考验患者。如何全面评估风险以及选择需要不断的积累与总结并不断修正自己的意见。也要学习指南与共识的精神,但指南与共识往往规定不了那么细致,因为个体的差异是巨大的。唯有详细分析并观察不同病灶的细致影像信息,有更为准确的影像判断,再来将不同病灶的风险与随访情况进行评估,并对采取不同术式的利弊进行预判,而且要与患方充分沟通,解释清楚不同方案的利弊与可能的结果,让患者参与到决策中来,才是符合医学伦理,也是符合人文精神的决策。


