【麻海新知】围手术期超敏反应的处理
时间:2024-08-19 18:01:32 热度:37.1℃ 作者:网络
背景
围手术期超敏反应(Perioperative Hypersensitivity)是一种罕见但可能危及生命的事件。最常见的病原体是神经肌肉阻滞剂(NMBA)和抗生素。β内酰胺类药物是常见的罪魁祸首。氯己定和医用染料也是常见的致病因子,但它们的使用通常不会记录在麻醉表上。2024年8月,Curr Opin Allergy Clin Immunol刊发综述就围手术期超敏反应的处理进行了详细描述。
超敏反应分根据Ring和Messmer分级体系可分为I-IV级,详见如下表1。超敏反应包括过敏性和非过敏性。过敏反应由经典的IgE抗体介导的途径介导,该途径中,药物暴露导致产生特异性的抗药物IgE抗体,该抗体与肥大细胞和嗜碱性粒细胞上的FceRI受体结合。再次接触药物会导致肥大细胞(和嗜碱性粒细胞)激活和脱颗粒,并释放过敏的化学介质。但这方面的证据大多仅限于小鼠模型。在非过敏反应中,肥大细胞和/或嗜碱性粒细胞直接通过天然免疫系统的途径被激活。这可能包括补体激活和过敏毒素C3a和C5a激活效应细胞,或者通过Mas相关的G蛋白偶联受体成员X2(MRGPRX2)直接激活肥大细胞。超敏反应也可以独立于嗜碱性粒细胞和肥大细胞发生,例如通过激活环氧合酶-1途径或激肽释放酶系统。
表1 急性超敏反应的临床严重程度评分

1.识别
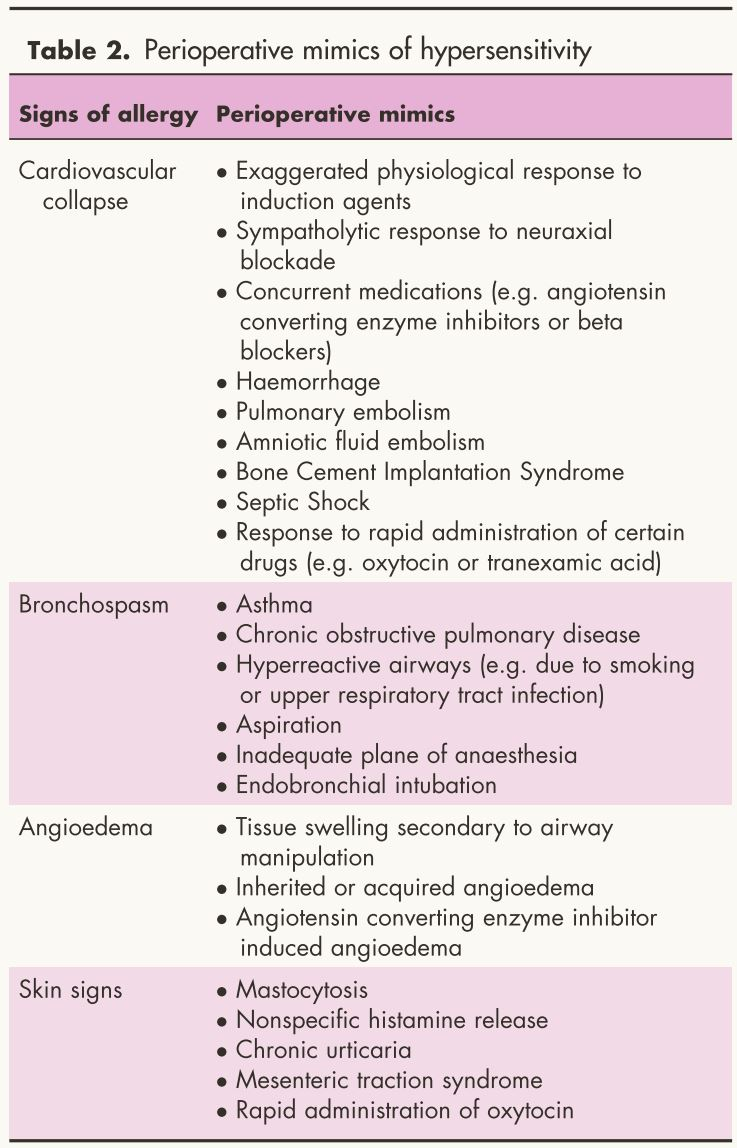
及时识别过敏是有效处理围手术期超敏反应的关键。临床表现的多样性是导致识别延迟的因素之一,50%的病例以突发循环障碍为唯一表现;18%的病例表现为呼吸道反应,患有基础气道疾病和肥胖的患者更易发生;典型的皮肤特征如荨麻疹和红斑在围手术期反而不常见,外周灌注不足导致血管收缩和苍白,皮肤体征通常在循环容量和灌注恢复后出现。此外,由于手术单的遮挡,皮肤体征变化也可能更难检测。围手术期超敏反应的临床表现见表2。
表2 围手术期超敏反应的临床表现
2.初步管理
初始管理包括早期给予肾上腺素及大量液体复苏。肾上腺素除了其正性肌力、血管收缩和支气管扩张作用外,还起到稳定肥大细胞的作用。围手术期通过静脉途径给药,因其与肌肉注射相比,反应时间更快,更方便滴定剂量。建议初始剂量为50ug,如果重复推注无效或者不能持续改善循环,则推荐小剂量静脉微泵。2019年国际共识指南建议3次推注后开始泵注。无法立即建立中心静脉通路时应通过外周管路输注,避免延迟。
充分的液体复苏在围手术期超敏反应的管理中至关重要。超敏反应过程中发生大量液体外渗,在最初几分钟内损失1/3的循环量,15分钟内超过2/3。成人推荐500-1000ml重复输注,儿童推荐20ml/kg输注。成人可能需要高达3000-5000ml,而儿童则需 60-100ml/kg的液体以获得足够的循环量。胶体相较于晶体液在复苏的使用暂无证据支持,但有证据表明胶体是过敏的独立因素。NAP6研究强调经审查,近1/5的病例(非致命性和致命性)接受治疗的肾上腺素、液体或两者的剂量均不足。
3.更改类固醇和抗组胺药建议
皮质类固醇和抗组胺药的使用已从许多已发表的治疗方案中删除,皮质类固醇因其抗炎和其他作用起效时间慢,对于过敏的即时管理没有作用,但可作为数小时后的皮肤瘙痒及支气管痉挛等症状的辅助手段,抗组胺药物有助于治疗荨麻疹和皮肤瘙痒,但对于过敏的即时复苏并没有作用。
4.二线血管加压药和支气管扩张剂
当使用肾上腺素和液体复苏后循环反应不佳时,应增加二线血管加压药。对于选择何种血管加压药的证据有限。国际疑似围手术期过敏反应(ISPAR)小组共识指南建议,如果10分钟后循环未稳定,则使用血管加压素、去甲肾上腺素、苯肾上腺素或间羟胺,并建议使用β受体阻滞剂的患者使用胰高血糖素。在持续性支气管痉挛中,推荐吸入支气管扩张剂和挥发性麻醉剂作为肾上腺素输注的替代品。还应考虑静脉支气管扩张剂,如氯胺酮。舒更葡糖被提议作为罗库溴铵的超敏反应管理药物,在少量病例报告提及,但这一证据质量较低,且舒更葡糖本身存在致敏可能。ISPAR小组建议此情况不要使用舒更葡糖。
5.胸外按压
为保证极低心输出量状态下的灌注,建议收缩压下降低于50mmHg时开始心肺复苏,而不是等到心搏骤停;ISPAR小组还建议在排除通气和监测等原因后,呼气末二氧化碳水平低于20mmHg时开始按压;如果发生心脏骤停,建议延长心肺复苏时间,并经静脉注射肾上腺素。
6.病人病情稳定后怎么办
继续或放弃手术必须基于风险-受益分析做决定,取决于过敏症状的严重程度、达到的生理稳定程度、手术的紧迫性和放弃手术的预期伤害程度。过敏测试要到反应发生后4 - 6周才能进行,因为在此期间皮肤和血液测试可能出现假阴性;
如果手术是限期、抢救等任何紧急原因,应当继续进行手术,但是应当心:严重超敏反应后存在不应期,在此期间,即使暴露于患者过敏的药物也不会发生进一步的反应。然而作为预防措施,因尽可能规避各种致敏因素,并联系术后转入重症监护室。
7.后续管理
静脉血肥大细胞类胰蛋白酶浓度对于过敏反应的临床后续研究至关重要,采样的任务一般由麻醉医生完成。血清类胰蛋白酶的半衰期很短,约为2小时。血浆浓度在脱颗粒事件后升高,在1- 2小时达到峰值,并在6- 8小时内恢复正常。肥大细胞脱颗粒的确认依赖于类胰蛋白酶的动态升高,使用公式1.2x基线值+2,而不是绝对升高。即使所有类胰蛋白酶测量值均在正常实验室范围内,也可能发生粘附性升高,因此低于正常上限的峰浓度并不能排除显著的超敏反应。需要连续采样来监测动态上升。对于麻醉医生而言,优先考虑的是取前两个样本:第一次是在患者病情稳定且不延误任何立即治疗的情况下进行。第三个样本至少在症状出现24小时后采集,可在任何时间采集,必要时也可在过敏诊所采集。值得注意的是,胰蛋白酶的测量结果并没有100%的阴性预测值,所以没有升高也不能排除超敏反应。
8.转诊至过敏诊所进行调查
对于所有怀疑患有围手术期过敏的患者必须转诊至过敏诊所进行调查,发起转诊的任务由麻醉医生承担,不论反应等级或类胰蛋白酶取样结果如何,都需要在过敏事件发生后尽快转诊,并提供事件的全面文件以及麻醉相关文书的副本。需要提供明确的事件时间脉络,包括给药时间和体征和症状的出现的时间,病人接触的所有潜在过敏原,除了麻醉相关可以过敏原,还包括手术皮肤消毒,骨水泥,手术胶水和医用染料。英国围手术期过敏网络最近对此提供了进一步的指导。临床调查建议在有免疫学家/过敏症专家和麻醉医生的多学科投入的专业中心进行。
“过敏追踪包”包括诊所转诊表、给予患者和医生的医疗文书、类胰蛋白酶采样的详细信息和确保所有转诊任务完成的清单,以提高转诊质量。提供给患者及接诊医生的文书里提供可疑过敏药物的信息,以避免再次过敏。手术室外接触到的抗生素、局麻药、止吐药以及其他药物是潜在罪魁祸首。
9.如果病人死亡怎么办
围手术期超敏反应的死亡率估计约为4%。在英国,致死性过敏病例应通过BSACI网站向英国致死性过敏反应登记处报告。应尽快转诊,指导临床医生和实验室工作人员留存检验样本,有助于后续调查并提供临床指南。
10.如果患者在门诊调查前需要手术怎么办
过敏测试要到反应发生后4 - 6周才能进行,因为在此期间皮肤和血液测试可能出现假阴性。英国皇家麻醉科医师学院(Royal College of Anaesthetists)提出了一项管理计划。作为指导原则,应避免给予在过敏事件发生1小时内给予过的所有可能的致敏药物,避免使用吸入麻醉剂。如果在过敏事件前给予过NMBA(神经肌肉阻滞剂),则应避免使用所有的NMBA,如麻醉/手术原因需要使用NMBA,则应使用不同类型的肌松药。氯己定和乳胶也是围术期过敏的潜在因素。
11.避免未来的过敏反应
未来过敏反应的最大风险是,之前发生过,却未经调查清楚的过敏反应事件。在此情况下,过去的事件可能被错误的归因于非过敏原因,或确认过敏却被归因于错误的药物,或未能转诊,未参加过敏测试。所有发生符合潜在超敏反应标准的不良事件的患者,包括原因不明的心脏骤停,应在进一步手术前进行调查。医院之间的消息传播对患者未来就医安全至关重要,包括在电子记录中记录,与下级医院告知过敏情况,使用医疗警报手环,并为患者提供有关其诊断的信息。需额外注意避免再次意外接触某些过敏原,例如:氯己定。
将替考拉宁作为“青霉素过敏”患者替代药物的国家,围术期替考拉宁过敏的发生率相对较高。由于大多数青霉素过敏标签在测试时发现是不正确的,因此术前过敏测试和去除标签是有充分理由的。在最近的外科患者青霉素过敏管理指南中强调了这一需求。福尔可定已撤出市场,不建议在计划使用NMBA之前筛查患者是否使用福尔可定,因含有福尔可定的产品可能与NMBA之间存在过敏可能。如有临床需求,使用福尔可定的患者仍应使用NMBA。在未来几年中,将评估停药对NMBA过敏发生率的影响。
12.总结
最近更新的围手术期过敏指南强调静脉注射肾上腺素和大容量液体复苏的重要性。肾上腺素应小剂量静脉滴注,在难治性病例早期开始输注。不建议立即使用皮质类固醇和抗组胺药。稳定后,治疗麻醉科医师有责任确保适当的类胰蛋白酶取样并将患者转诊进行检查。转诊者应提供清晰、详细的事件记录,包括麻醉相关文书的副本。
麻海新知的述评
基于来自于不同国家的各种研究,据估计围手术期超敏反应在全球范围内非常罕见但非常重要。在麻醉过程中,其发生率为1/18600~1/353。据报道,其病死率为1.4%~4.8%。这些数据上的差异可能受一些因素影响,如当地医疗操作和用药偏好的不同,检测和推荐的处理方法不同,综合过敏评估方法不同,以及基因和环境不同等。
当患者在围手术期突然发生心血管损害或支气管痉挛时,麻醉科医师应高度怀疑超敏反应。围手术期超敏反应和过敏反应的管理指南最近被更新。及时静脉注射肾上腺素和充分的液体复苏是成功管理的关键。胸外按压应该在持续低血压时开始。继续进行手术还是放弃手术的决定取决于个体风险-效益分析,平衡手术紧迫性和进一步恶化的风险,承认过敏测试可能在反应后4-6周之前是不可靠的。患者稳定后,治疗麻醉科医师应确保对血清胰蛋白酶浓度进行适当采样,并将患者转诊进行正式的临床调查。恰当的过敏警示,识别可供替代的药物,教育有此诊断的患者和同医疗卫生机构进行沟通,都十分重要。
原始文献:
Littlejohns A, Savic L. Management and treatment of perioperative hypersensitivity. Curr Opin Allergy Clin Immunol. 2024;24(4):210-217. doi: 10.1097/ACI.0000000000001000.


