提前20年发现痴呆!3项重磅研究揭示:这几种指标极具预测潜力
时间:2024-08-01 16:01:02 热度:37.1℃ 作者:网络
据统计,中国60岁以上人群中有983万阿尔茨海默病(AD)患者。当前国际趋势是将诊断与干预窗口前移,即关注AD临床前期阶段。在此阶段,患者临床症状尚不严重,但神经病理改变已经开始形成,若能及时干预则有机会延缓甚至终止进展到痴呆阶段。
β-淀粉样蛋白(Aβ)或Tau是AD重要病理特征,也是诊断AD的重要生物标记物,经典方式是通过脑脊液(CSF)检测或PET扫描,但这两种方式因有创性、可用性等原因在临床普及上存在一定局限性。因此,开发更多简单有效的AD血液生物标记物检测方式,对于临床开展AD初级保健和二级保健是非常必要的。血浆磷酸化Tau-217蛋白(P-Tau217)、P-tau181等是具有潜力的诊断标记物,相关研究显示,当Aβ病理发生细微变化时,CSF中的P-Tau217、P-tau181水平会在临床前阶段早期显著增加,可准确区分Aβ阳性和Aβ阴性的认知正常个体。
近日,《美国医学会杂志》(JAMA)及其子刊JAMA Neurology接连发表了P-Tau217、P-tau181等诊断标记物在预测认知功能障碍、AD等神经功能障碍疾病方面的作用3项重磅研究,对临床干预和延缓AD具有一定参考价值。
Aβ42/Aβ40和P-Tau217是临床早期诊断AD的重要方式
多个研究团队发现,淀粉样蛋白Aβ42/Aβ40(APS2)和P-Tau217的AD诊断准确性均较高且无明显差异,准确率范围在88%~92%,是临床早期诊断AD的重要方式,特别有益于协助初级保健医生临床诊断。

截图来源:JAMA
这项研究纳入因出现认知关症状而接受临床干预的患者1213例并进行分组,两组患者无交叉重复,且均采集一次血浆,单次组收集齐全所有参与者血浆后分析,每2周定期分析组则是收集到一批参与者血浆后即分析,而后再收集一批再分析。
-
单次血浆分析(下简称“单次组”):2020年2月至2022年10月入组参与者,其中初级保健队列入组307例,二级保健队列入组300例。
-
前瞻性,每两周一次血浆分析(下简称“每2周定期分析组”):2022年10月至2023年10月入组的参与者,其中初级保健队列入组208例,二级保健队列入组398例。每2周定期分析组的设计主要是为了更真实地反应真实世界情况。
研究人员对所有入组参与者进行了认知功能测试和评估,结果显示23%存在主观功能认知下降、44%有轻度认知功能障碍、33%存在痴呆。
研究主要结局为通过Aβ42/Aβ40比值和P-Tau217确认的AD病理变化,从结果来看,在初级保健和二级保健队列中,分别有近50%的参与者存在AD病理变化。四个队列的诊断准确性均较高,范围在88%~92%。
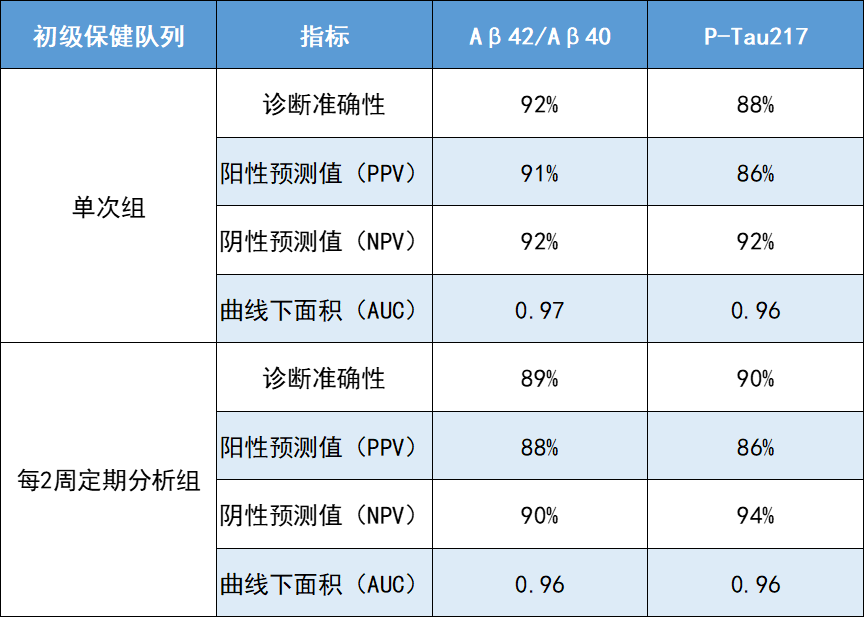
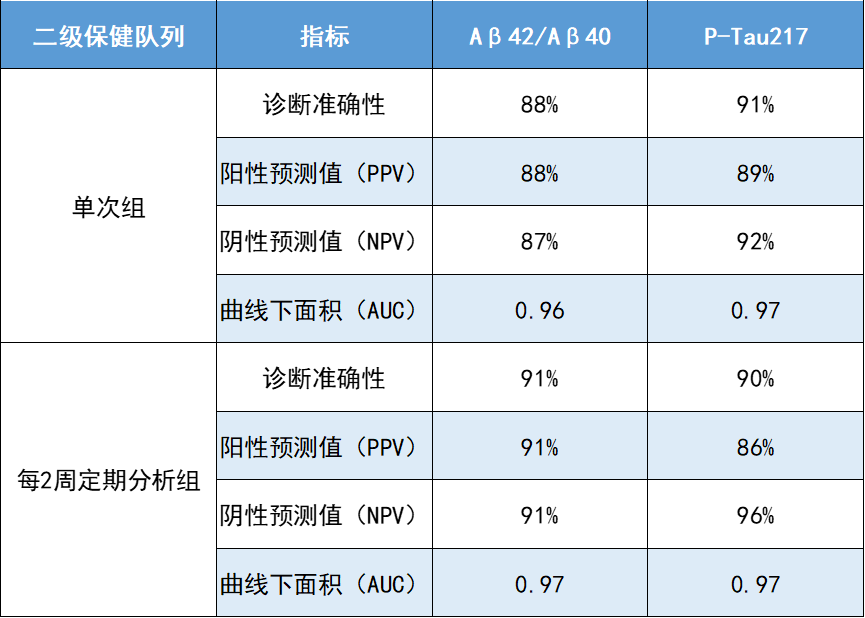
此外,若以诊断AD作为结局来看,无论是初级保健医生还是AD专家,使用Aβ42/Aβ40和P-Tau217的对整体人群的诊断准确率均高于无生物标记物诊断方式,且Aβ42/Aβ40和P-Tau217的准确率无显著差异。

准确诊断AD是非常具有挑战性的,特别是在初级保健中,在单克隆抗体靶向降低大脑淀粉样蛋白的整体趋势下,若能有可靠的血液检查方式帮助初级保健医生进行早期准确诊断,可有效将干预和治疗提前,对患者大有裨益。
P-Tau217和Aβ42/Aβ40联合,可预测Aβ积累人群的Aβ病理学发展
另一项发表于JAMA Neurology的研究也证实了P-Tau217在预测AD相关Aβ病理学变化的能力。

截图来源:JAMA Neurology
该研究纳入3个独立队列的参与者,分别为BioFINDER-2队列(495例)、Knight ADRC队列(283例)和BioFINDER-1队列(205例),所有参与者均存在脑Aβ水平较低且Aβ蓄积风险较高,但认知功能未受损的情况。
研究结果显示,结合P-Tau217和Aβ42/Aβ40联合生物标记物,可用于预测Aβ蓄积人群的Aβ病理学发展,可能有助于筛选未来需一级干预的参与者。
中年时期Aβ42/Aβ40和P-tau181与老年痴呆存在显著相关性
除了P-Tau217外,血浆磷酸化Tau-181蛋白(P-tau181)也被认为是AD特异性标记物,那么随着年龄的增长,P-tau181会有何种变化?其变化是否与全因痴呆有关联呢?
发表于JAMA的另一项重磅研究带来了答案,研究显示,中年时期的AD特异性标记物(Aβ42/Aβ40和P-tau181)与老年痴呆存在显著相关性。

截图来源:JAMA
这项回顾性分析纳入了1525例成人参与者,研究人员对中年期(1991~1995年,平均年龄58岁)和老年期(2011~2013年,平均年龄76.0岁)的血液样本进行相关生物标记物检测,包括Aβ42/Aβ40、P-tau181、神经纤维丝轻链(NfL)和胶质纤维酸性蛋白(GFAP),并评估中年风险因素,如高血压、糖尿病、血脂、冠心病、吸烟、体力活动等与生物标记物随时间变化的相关性。
所有参与者中,女性占比59.9%,共有16.5%(252例)参与者罹患痴呆。研究人员观察到,随着年龄的增长(从中年期到晚年期),Aβ42/Aβ40比值降低、P-tau181、NfL和GFAP水平升高,且若参与者携带有载脂蛋白Eε4(APOEε4)等位基因,则上述生物标记物变化幅度更大。
危险因素与生物标记物的关系方面,从中年期到晚年期:高血压、糖尿病参与者生物标记物水平变化幅度更大。中年期胆固醇水平、冠心病、吸烟和体力活动与生物标记物水平相关性,没有统计学显著性。
此外,研究人员还发现中年期较低的Aβ42/Aβ40和较高的P-tau181与全因痴呆存在显著相关性:
-
Aβ42/Aβ40:Aβ42/Aβ40变化每增加1个标准差,全因痴呆风险增加11%(HR/1-SD=1.11,95%CI:1.02~1.21);
-
P-tau181:P-tau181变化每增加1个标准差,全因痴呆风险增加15%(HR/1-SD=1.15,95%CI:1.06~1.25);
而晚年期所有血浆生物标记物均与晚年期痴呆存在统计学相关性,特别是NfL显示出最大相关性(HR/1-SD=1.92,95%CI:1.72~2.14)。
总之,该研究发现,从中年期到晚年期血浆生物标记物水平有所变化,且中年期AD特异性标记物(Aβ42/Aβ40和P-tau181)与晚期全因痴呆风险相关。高血压和糖尿病等潜在可改变风险因素与这些生物标记物变化有关。
JAMA发表的同期社论指出:“Aβ会在AD发病前15~20年内不断积累,而随着AD风险检测的准确性提高,若还能有新的治疗方法出现,将大大延迟疾病的进展。该研究观察到了非常重要的现象,即在痴呆发生的前20年,我们就已经可以检测到AD特异性生物标记物水平升高,但当前生物标记物的预测性低于基于人口统计学的预测水平,仍有提升空间,未来还需要继续探索更可靠的生物标记物,以提高临床前AD的预测准确性”。
参考资料
[1]Palmqvist S, Tideman P, Mattsson-Carlgren N, et al. Blood Biomarkers to Detect Alzheimer Disease in Primary Care and Secondary Care. JAMA. Published online July 28, 2024. doi:10.1001/jama.2024.13855
[2]Janelidze S, Barthélemy NR, Salvadó G, et al. Plasma Phosphorylated Tau 217 and Aβ42/40 to Predict Early Brain Aβ Accumulation in People Without Cognitive Impairment. JAMA Neurol. Published online July 28, 2024. doi:10.1001/jamaneurol.2024.2619
[3] Lu Y, Pike JR, Chen J, et al. Changes in Alzheimer Disease Blood Biomarkers and Associations With Incident All-Cause Dementia. JAMA. Published online July 28, 2024. doi:10.1001/jama.2024.6619
[4] Salloway S, Rowe C, Burns JM. Are Blood Tests for Alzheimer Disease Ready for Prime Time? JAMA. Published online July 28, 2024. doi:10.1001/jama.2024.12814


