病例分享:肺原位癌都不需要手术?其实也不是!
时间:2023-11-27 12:27:19 热度:37.1℃ 作者:网络
前言:我们经常在公众号科普说肺原位癌不危险,能随访,不急着手术等观点。那是不是表明原位癌做了手术就不对呢?是不是原位癌都不必手术呢?其实也不能这么认为。临床上的情况还是相对复杂的,很难一是一、二是二完全能够归清楚。我们先来看原位癌的概念,在2022版的卫健委肺癌诊疗指南中,是这样让所有人:原位腺癌(adenocarcinoma in situ, AIS)是 2011年提出的新概念,定义为≤3cm 的单发腺癌,癌细胞局限于正常肺泡结构内(附壁型生长),由Ⅱ型肺泡上皮和(或)克拉拉细胞组成。AIS 细胞核异型性不明显,常见肺泡间隔增宽伴纤维化。AIS 手术切除无病生存率为100%。指南中还有下面这段话:手术切除大标本肺癌组织学类型应根据最新 WHO 肺癌分类标准版本。原位腺癌、微小浸润性腺癌和大细胞癌的病理诊断不能在小活检标本、术中冰冻标本中完成,需手术切除标本肿瘤全部或充分取材后方可明确诊断。而现实中,这样的定义将术前影像诊断与穿刺诊断为原位癌或微浸润性腺癌都给否定掉了!也就是说:非手术完整切除的标本不能确诊为原位癌或微浸润性腺癌。在临床上于手术之前所谓的考虑原位癌都只是“考虑”而已,是临床诊断!并不一定准确。那我们是否手术能依据什么来定呢?显然依据病理是不行的,因为术后才有病理。依影像诊断!因为这有比较高的诊断符合率。但影像真能代替病理吗?显然那是不可能的!
所以临床实践中,是否手术要有病理以外的判断标准。目前最管用的就是术前影像。纯磨没有什么风险,考虑病理大概会是不典型增生、原位癌则可随访;纯磨有血管进入或有少许偏实性成分,考虑有微浸润性腺癌的可能性,则可随访也可手术(若位置好能楔形切除的,可相对积极;若位置不好要切除范围大或多发的则要相对保守);若混合磨玻璃密度,实性成分占比较多,风险较大,则该相对积极一些,当然也要结合多方面因素综合考虑。今天分享的这个病例是我金华的老乡,术前我是考虑原位癌或微浸润性腺癌,因实性成分不显著,半年复查也可以。但因病灶靠边缘,能楔形切除,所以若考虑单孔胸腔镜下局部切了也可以。最后结友的选择是切了。我们来看看最后是什么。
病史信息:

影像展示与分析:
平扫非薄层:
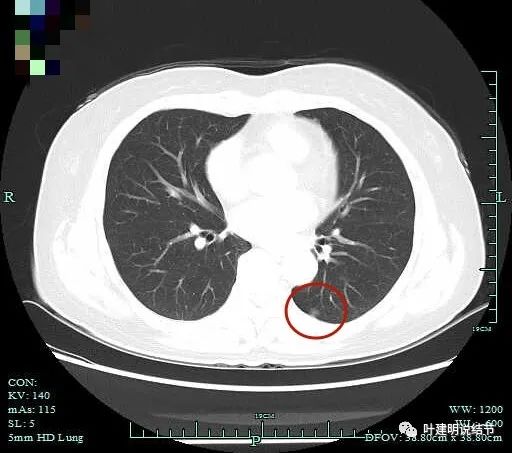
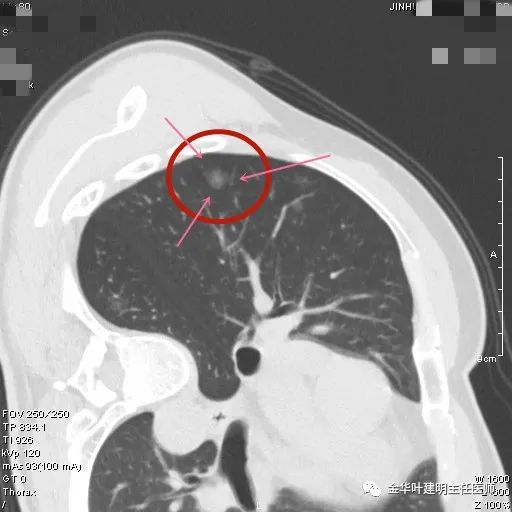
只有一个层面较明显,左下叶磨玻璃结节,轮廓清,密度略不均,但实性成分不太明显。
薄层平扫层面:
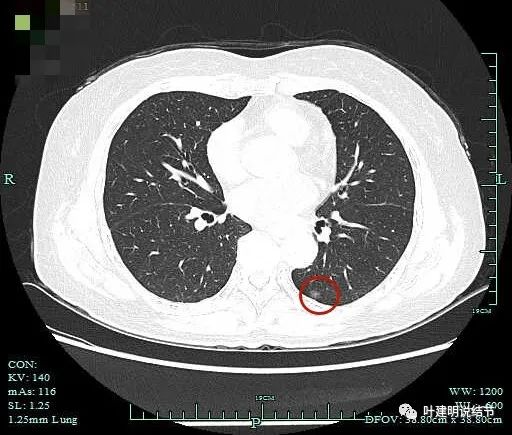
病灶中间似有点状高密度。
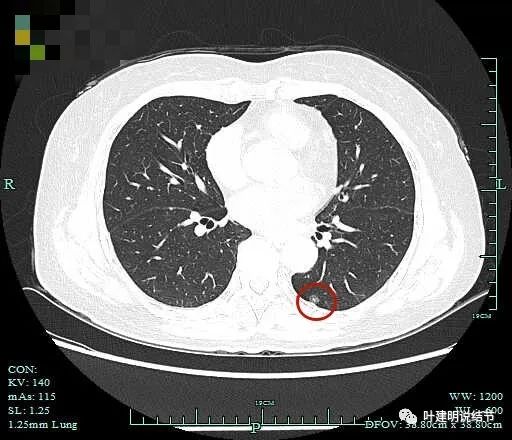
点状密度较前更明显,轮廓清楚。与胸膜关系近。
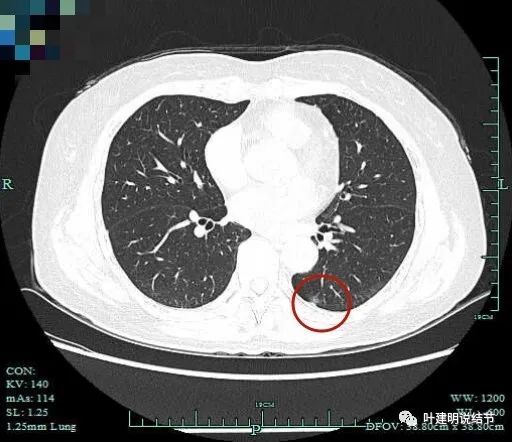
似有微小血管进入。
靶重建图像:
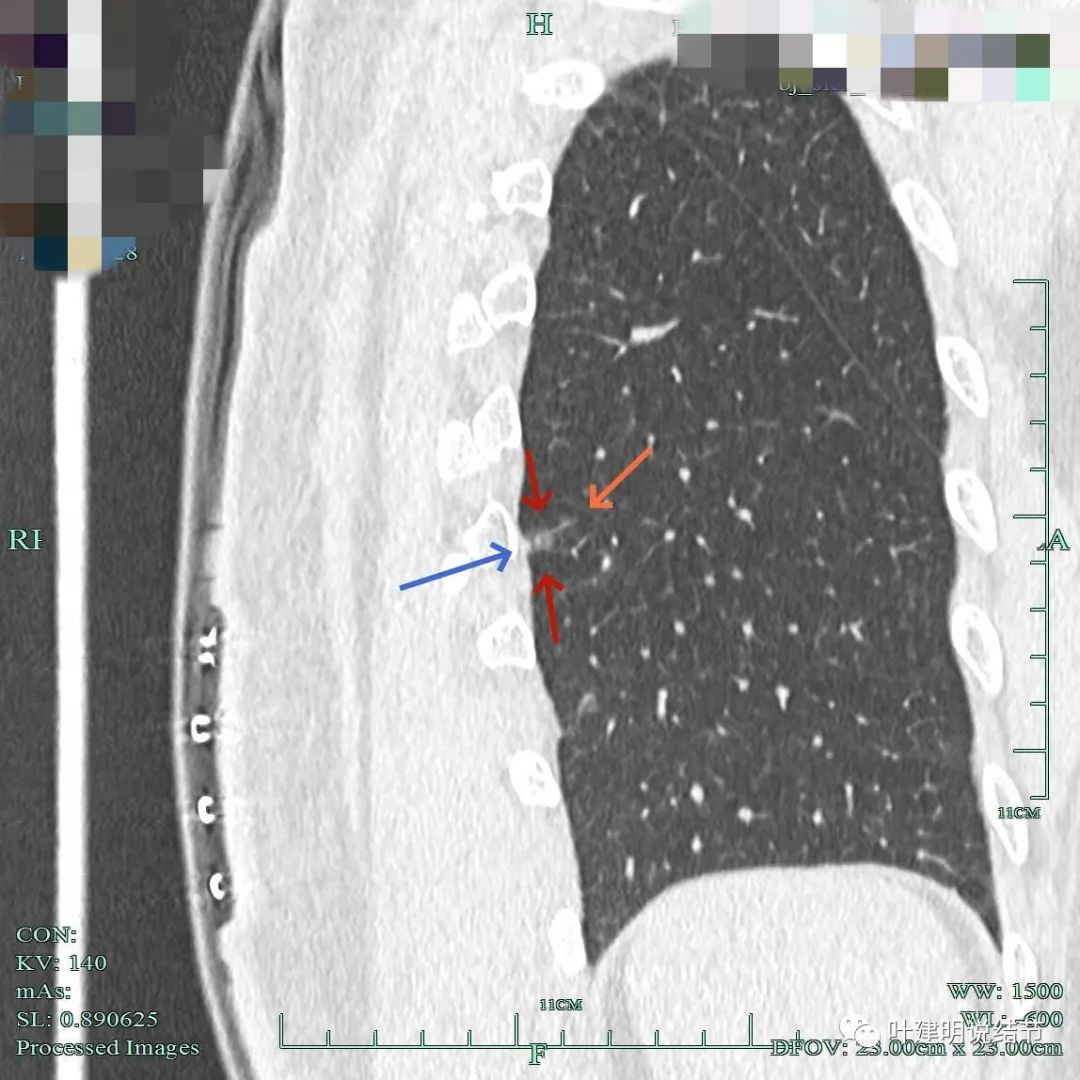
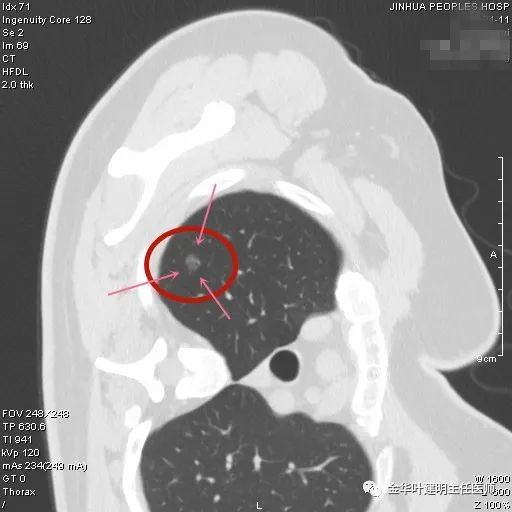
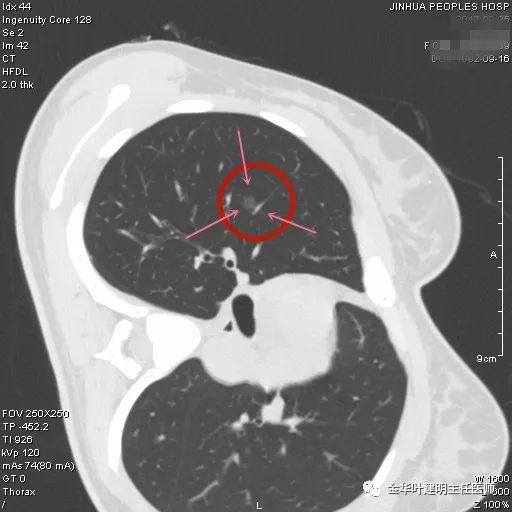
病灶密度欠均匀,邻近胸膜略有增厚牵拉;有血管进入与穿行;整体轮廓较清。
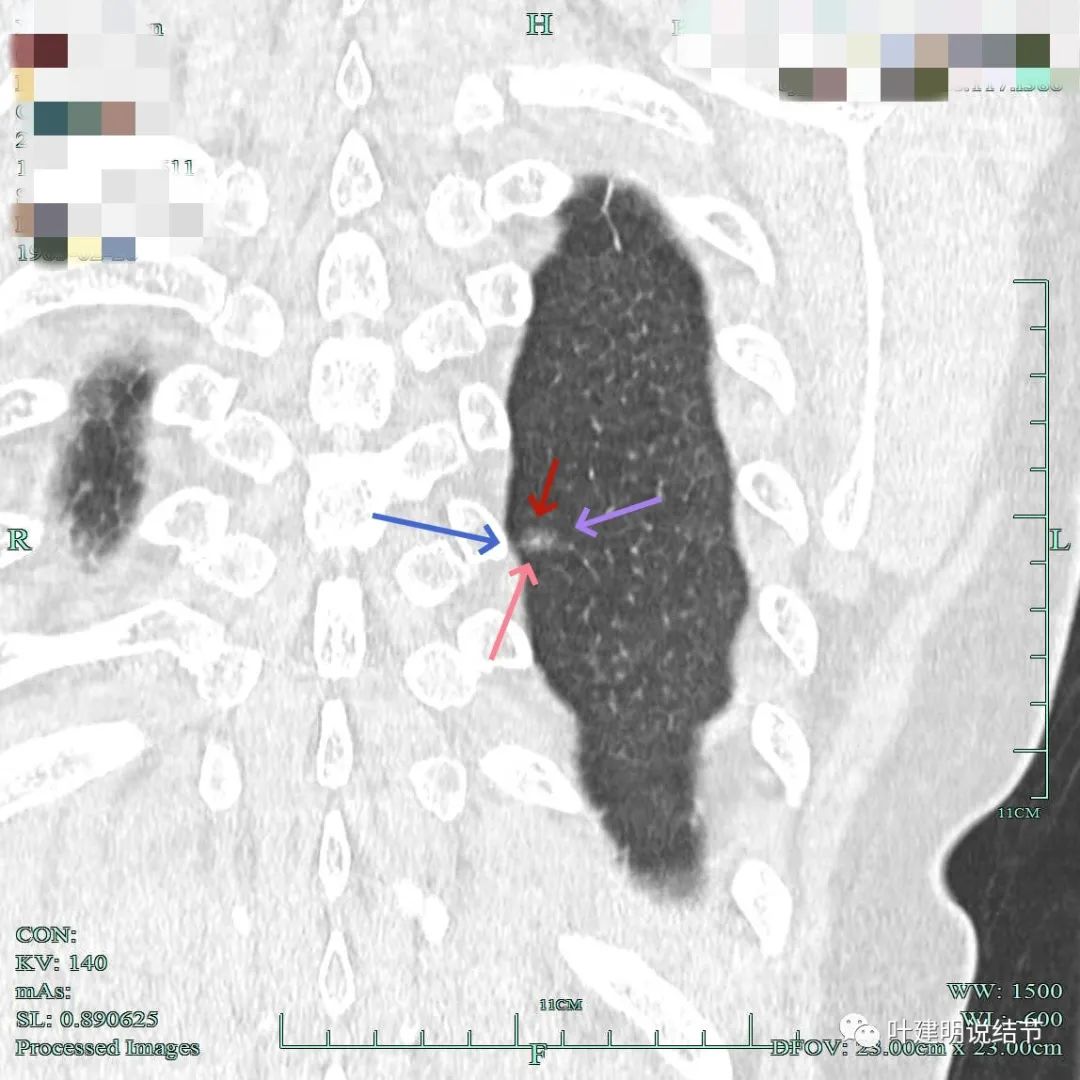
中间点状高密度明显,部分边缘有细小毛刺征;胸膜略有牵拉。
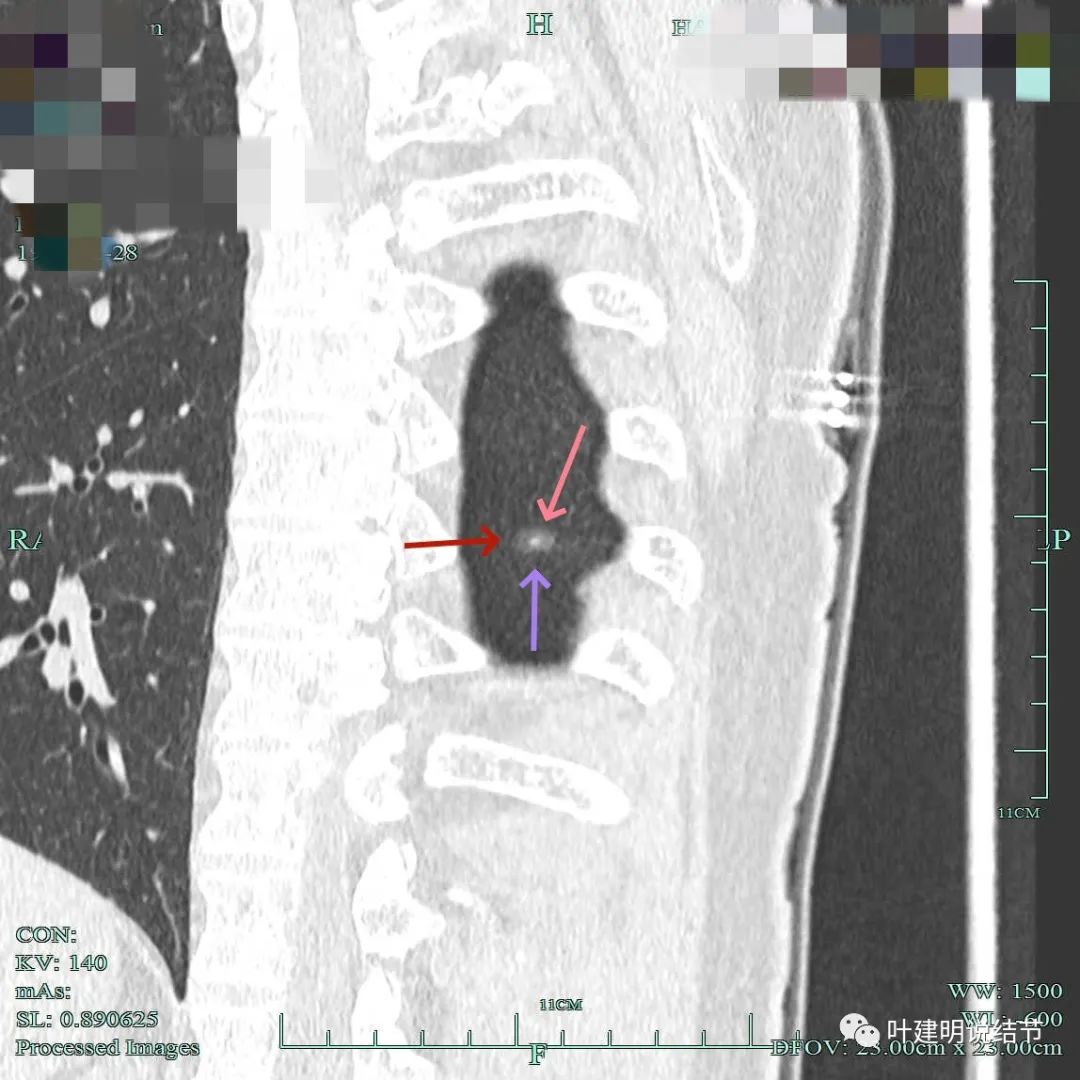
整体轮廓与边界清,灶内高密度点状,高密度部分显得有点毛糙,部分边缘有细毛刺。
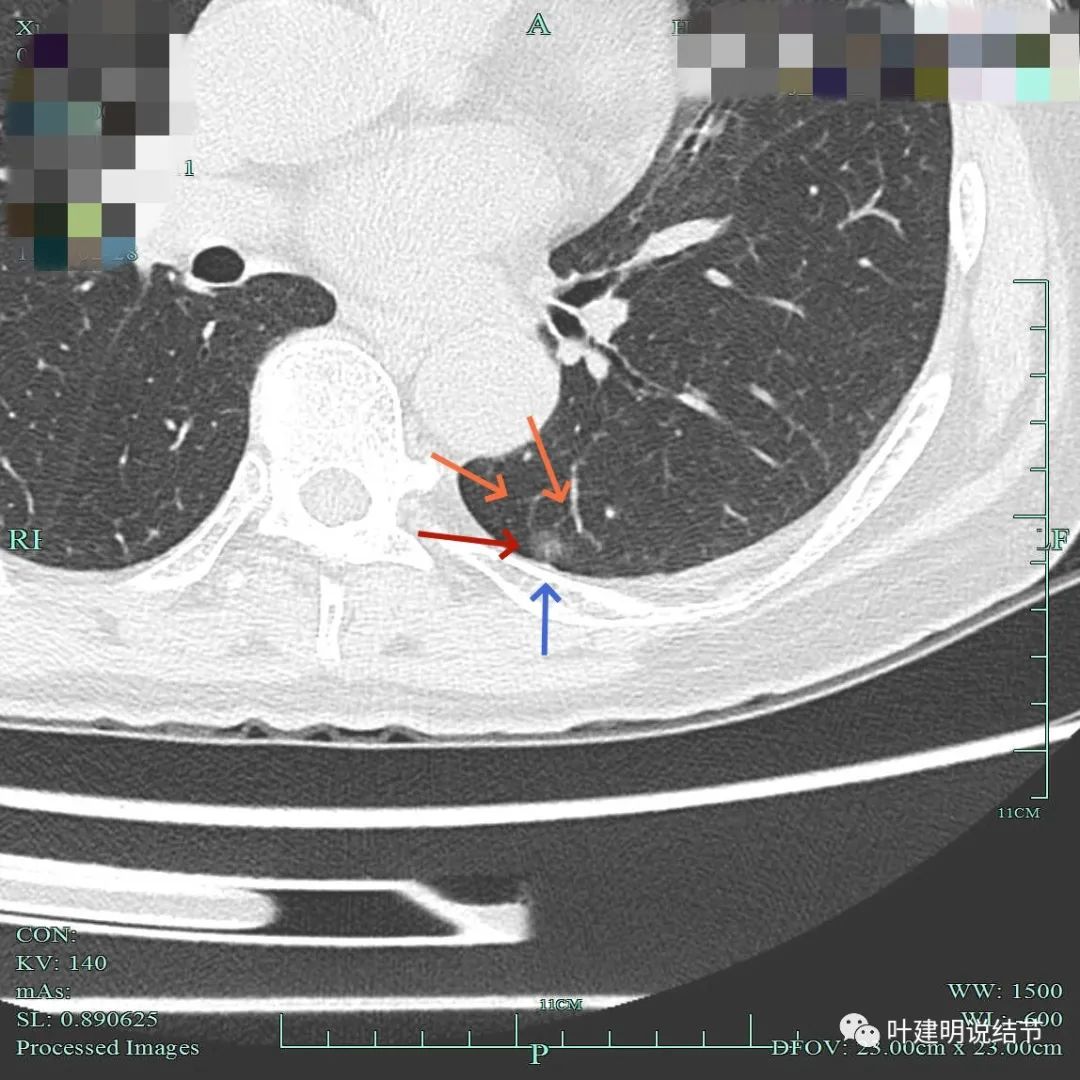
灶内密度稍不均,有微小血管征。
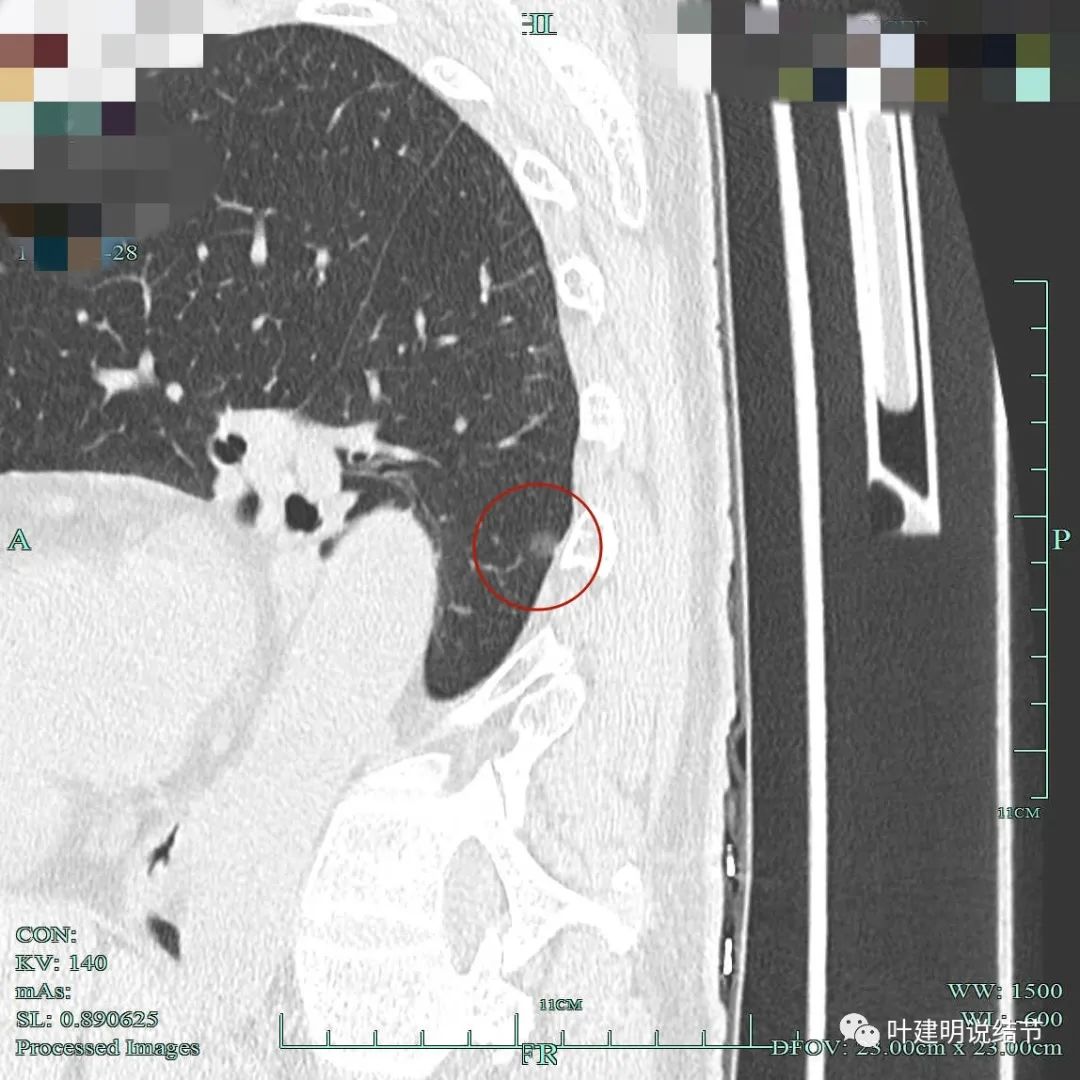
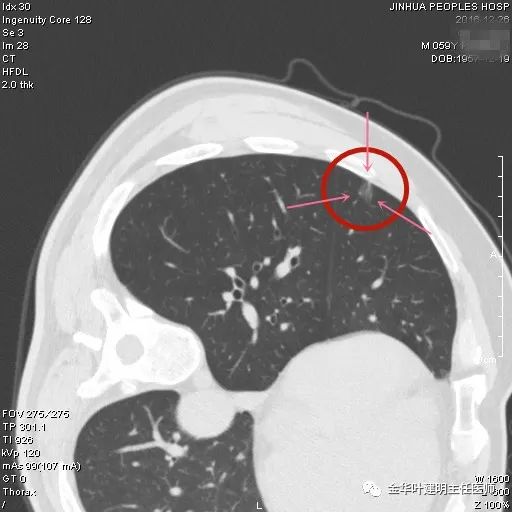
轮廓较清,明显纵隔窗可见的实性成分未见。
影像考虑:
左下此灶从影像特点来看,基本上可以肯定是肿瘤范畴的,但由于实性成分除了穿行血管以外没有肿瘤的有形成分是实性的,所以仍应是原位癌或微浸润性腺癌可能性大。密度应该是原位癌,加上血管征应该严重程度加一级,所以应该临床考虑微浸润性腺癌可能性大。风险目前不大,但若不手术要半年复查随访;由于位置好在边上,单孔楔形切除方便,局部切了也可以考虑。是随访抑或手术由患者自己选择决定,但我的意见稍倾向切了,主要是由于切得组织少,而有血管进入的情况下,观察安全时间也不太可能以数年来讲,可能仍在1-2年内有进展而要切除。
最后结果:
结友选择切了,所以杭州市肿瘤医院胸外科手术团队为其进行单孔胸腔镜下左下叶部分切除术。
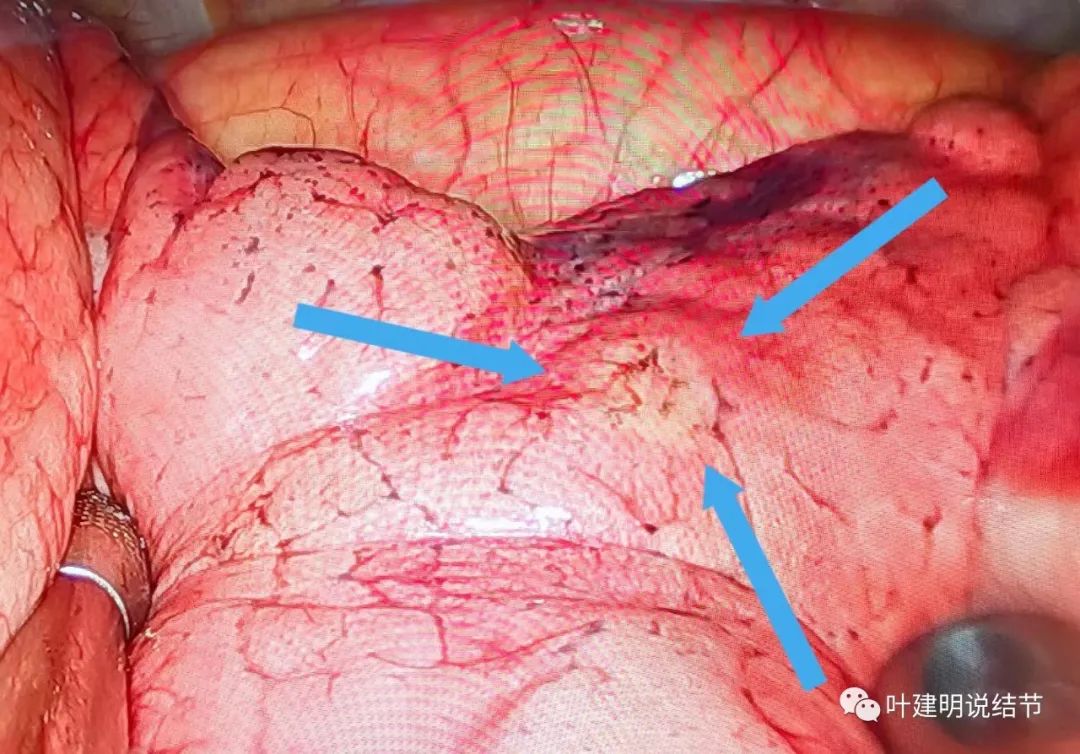
进胸后镜下见此处密度略灰白,与周围正常的组织颜色不一样。
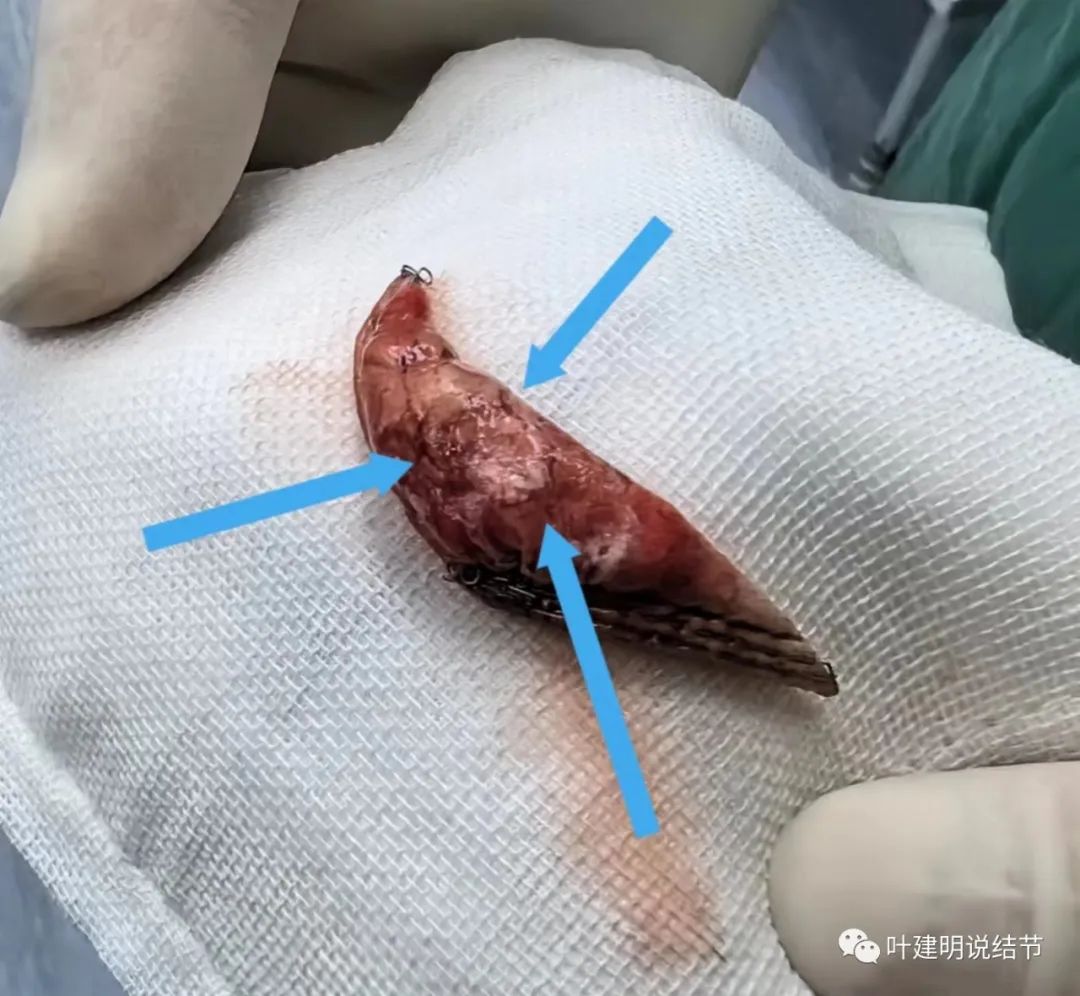
切下来后表现观。
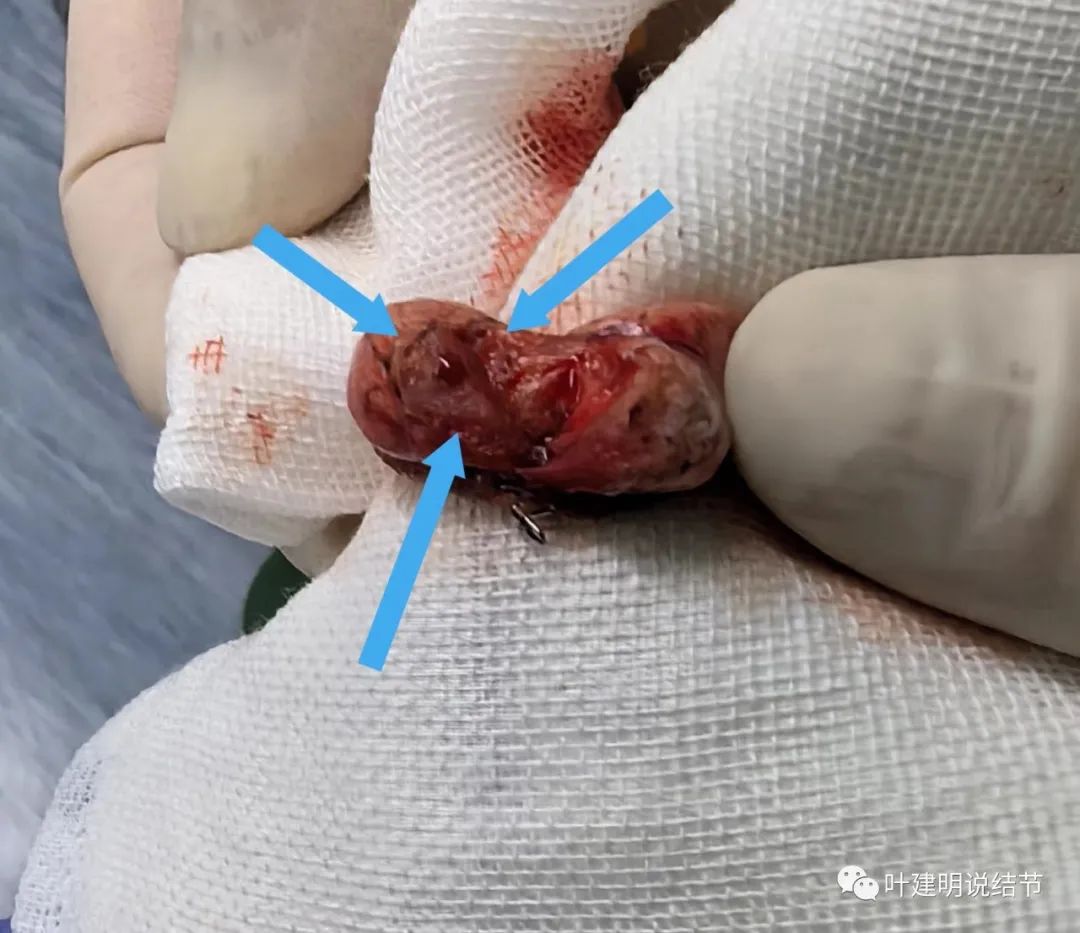
剖面观。
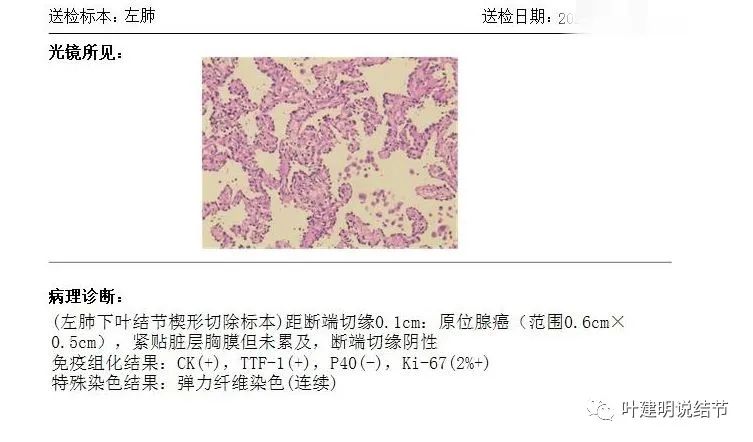
病理示为原位癌。
感悟:
这个病例做了手术,病理不是微浸润性腺癌,而是原位癌,亏吗?我认为是不亏的:1、病灶确实是肺癌范畴的东西;2、影像上更符合微浸润性腺癌,随访有一定风险(当然随访有进展再切也是可以的,这取决于患者自己的选择);3、术前无法明确类型,影像表现有交叉;4、手术非常方便,切除组织很少,恢复很快,对身体影响很轻,利弊权衡来讲,还是利大于弊的。今天分享这个病例的目的是为了表明:原位癌我是不主张过于积极手术的,但因为原位癌的诊断需要切除后的病理诊断,而在术前影像诊断上与其他类型有交叉。所以从随访有无增大、密度是否纯磨、有无血管征、所处位置以及多发与否、患者的心理状态等相关情况多因素综合考虑才是更合理的临床决策。


