死亡病例讨论:PCI术后不明原因心包腔持续出血死亡
时间:2023-10-31 14:34:27 热度:37.1℃ 作者:网络
术后不明原因心包腔持续出血
1 基本信息
患者女性,83岁。于2022年5月18日入住心内科。
主诉:胸闷10余天。
现病史:患者10余天前出现胸闷,多位于胸前,活动后明显,伴有双下肢乏力,未就诊,4天前患者再次出现胸闷,伴有轻微出汗,予刮痧治疗后未见好转。门诊拟“可疑冠心病观察”收住入院。
查体:T 36.9℃,P 64次/分,R 18次/分,BP 167/87mmHg。双肺呼吸音粗糙,未闻及干湿性啰音,心前区无隆起,未及震颤,叩诊心浊音界无明显扩大,心率64次/分,心律齐,心音强度中等,未闻及病理性杂音。
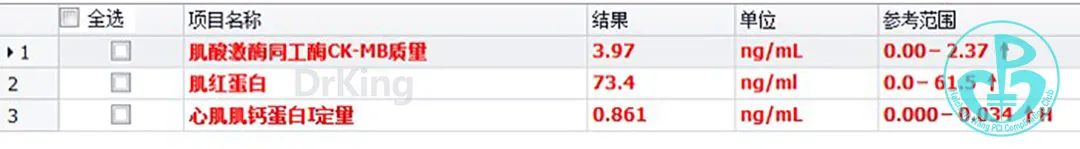
辅助检查:
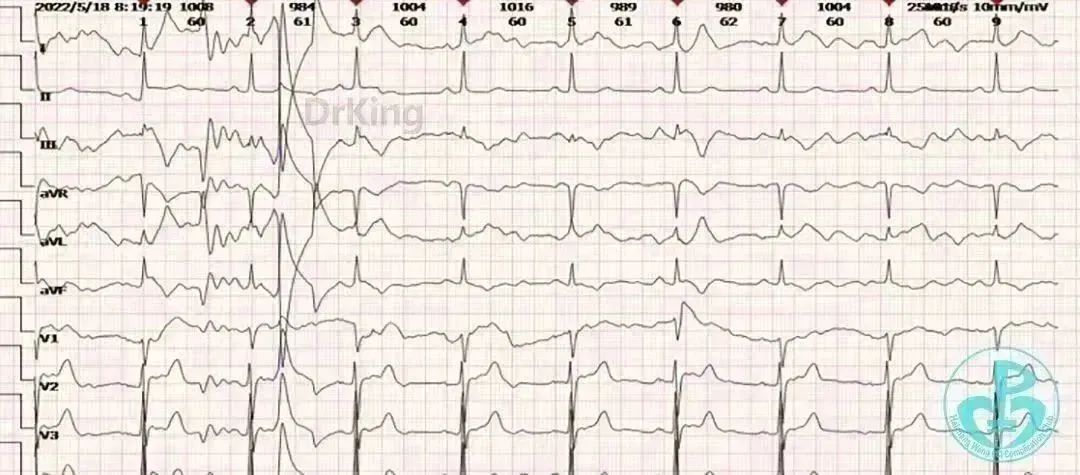
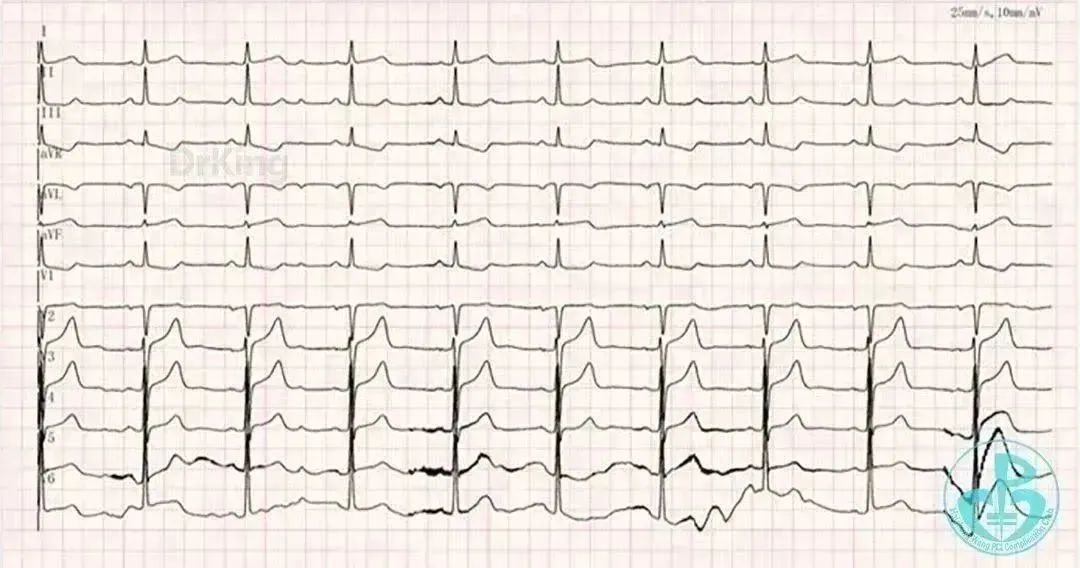
心电图:窦性心律,ST-T改变。
胸部CT:符合慢性支气管炎伴感染CT征象。
心电图:
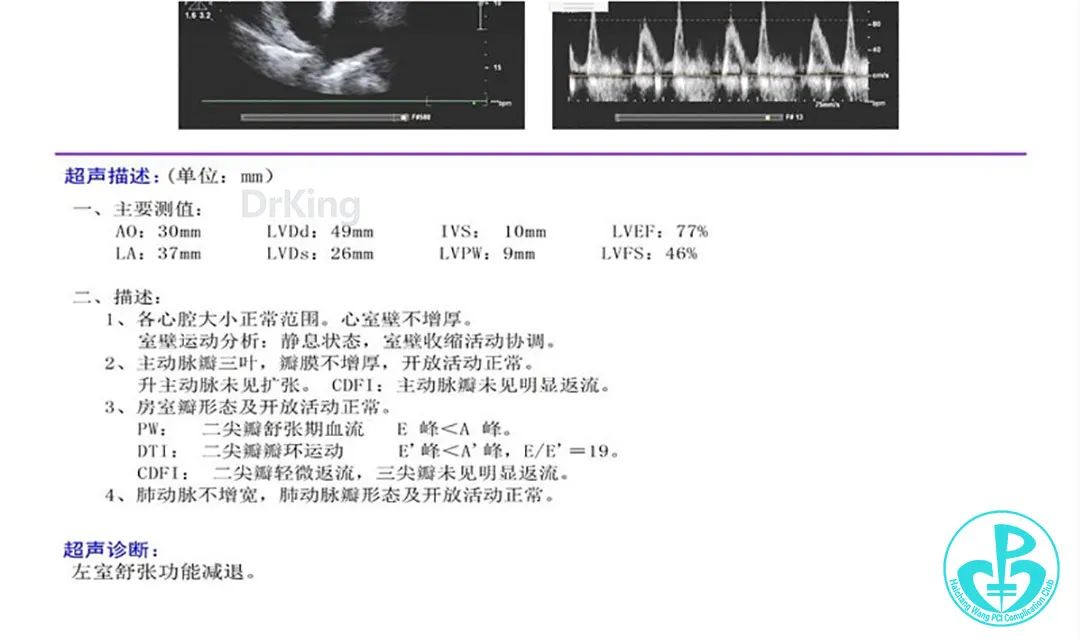
术前心超:
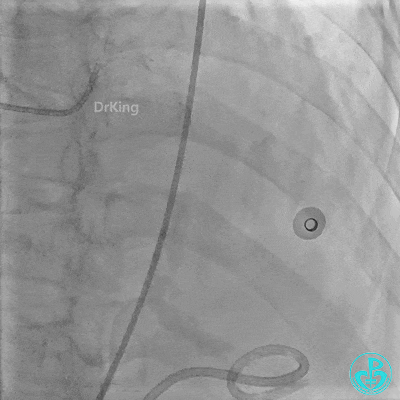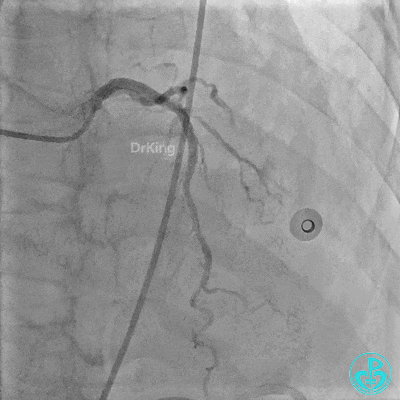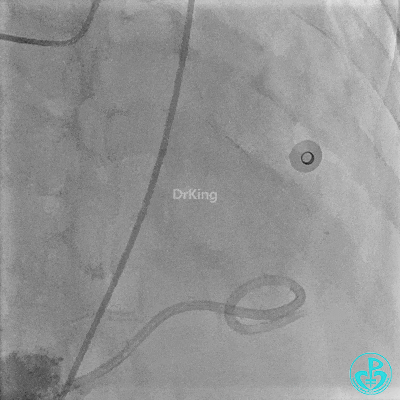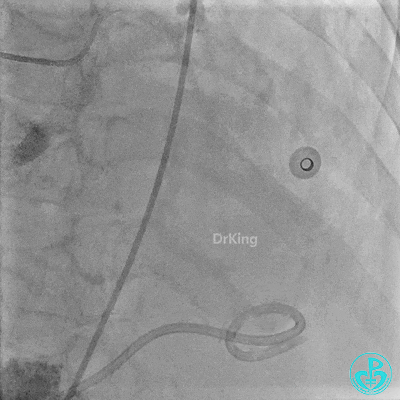
2 冠脉造影
左主干:正常。
前降支:近端至中段可见弥漫性病变,近端可见95%局限性狭窄,第一对角支开口处可见95%狭窄。
回旋支:中段可见99%狭窄。
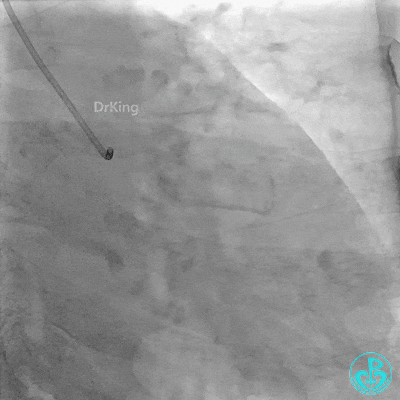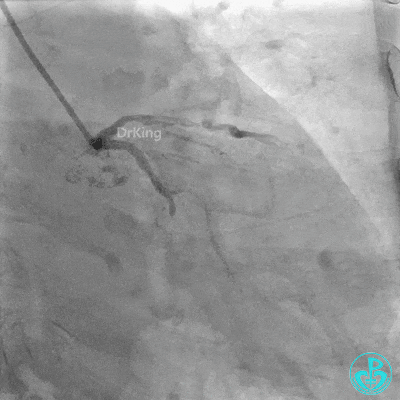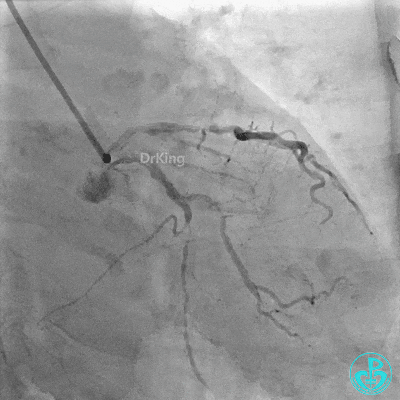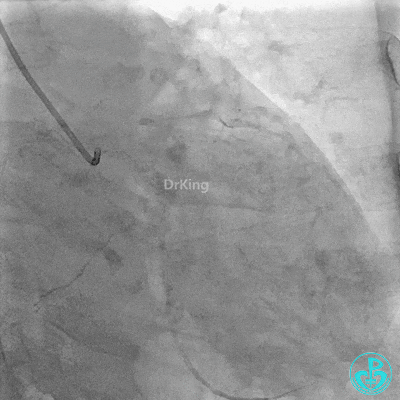

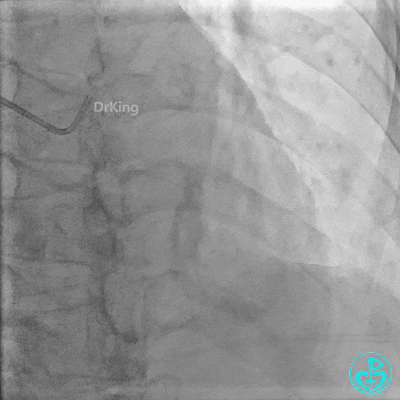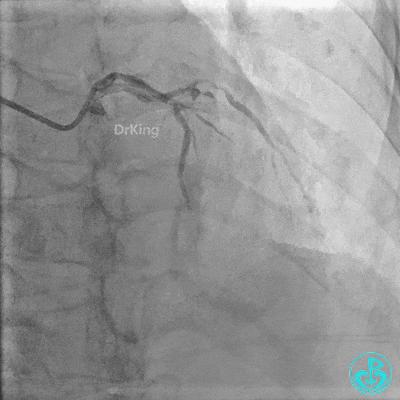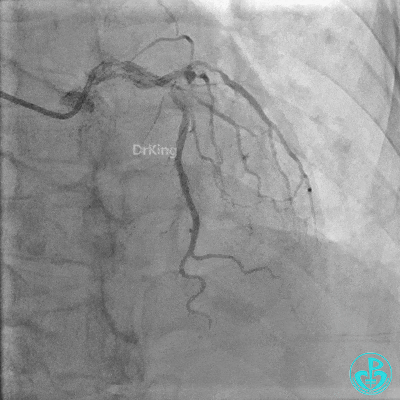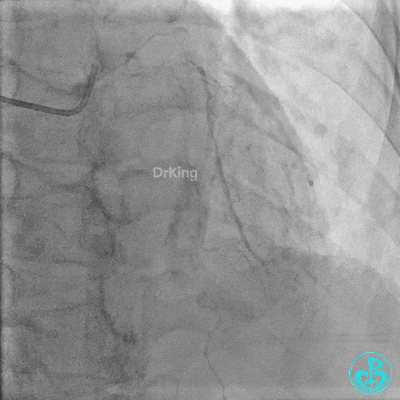
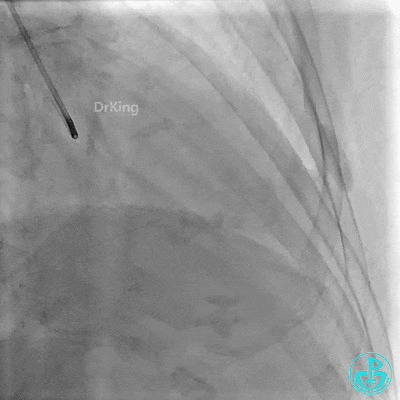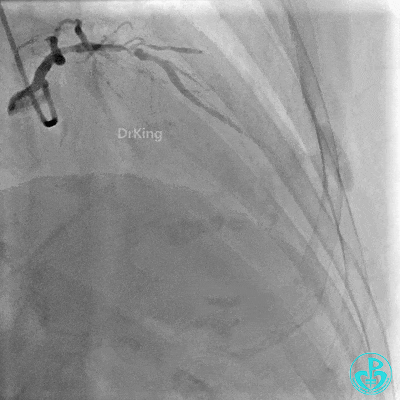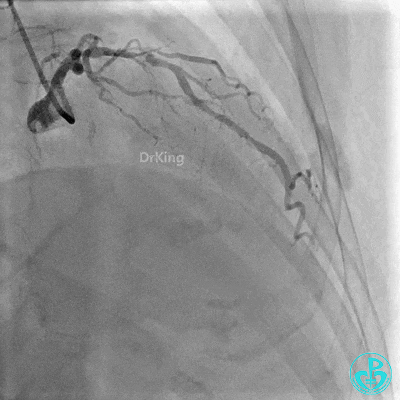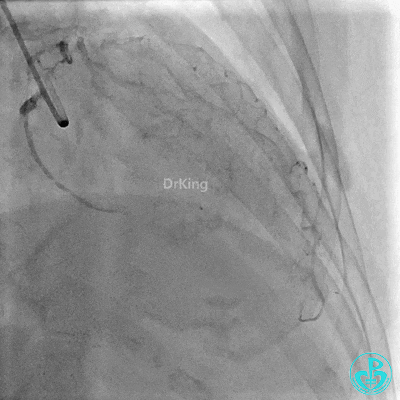
右冠管腔多发斑块,管腔未见明显狭窄。
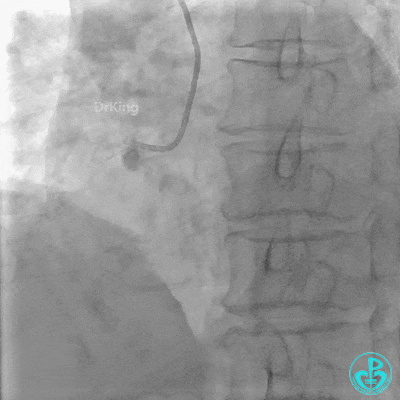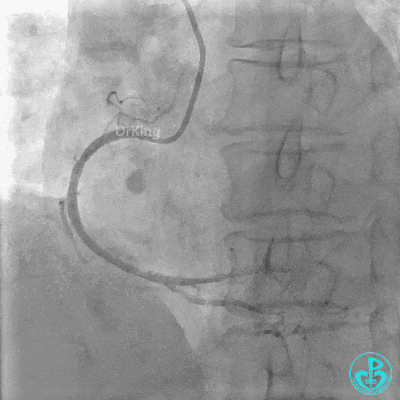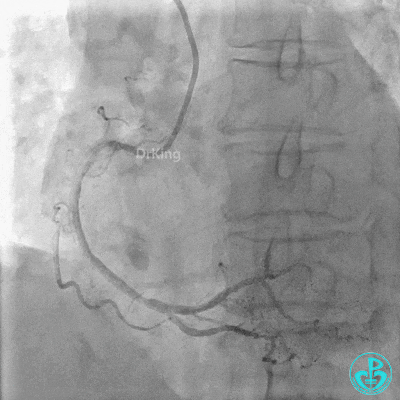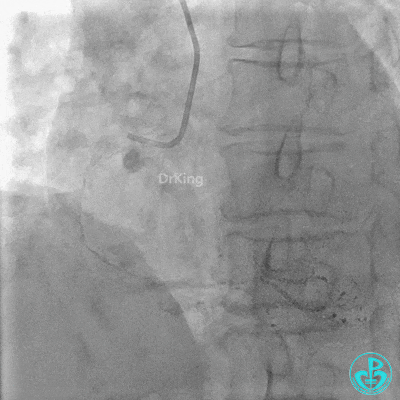
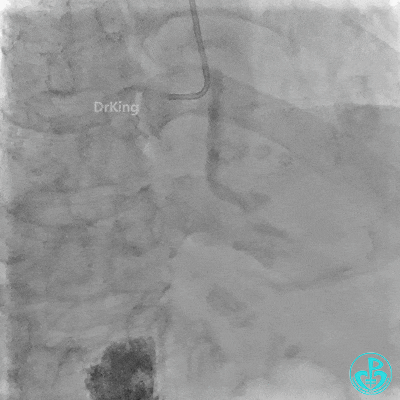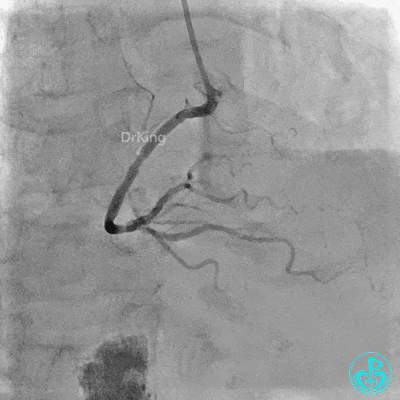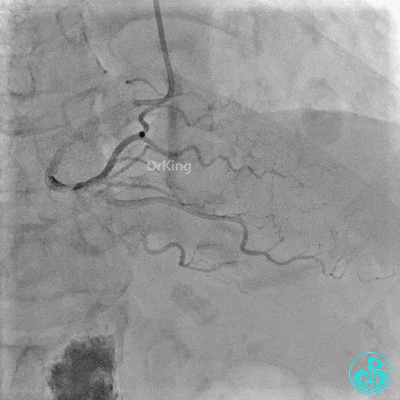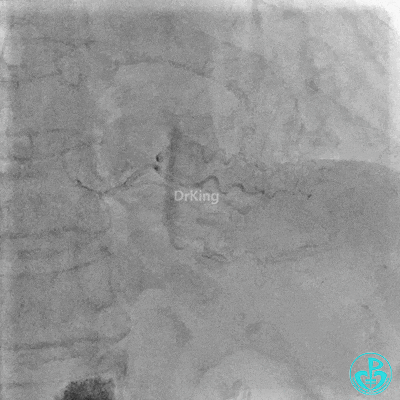
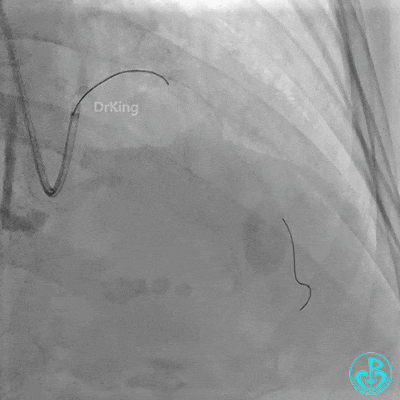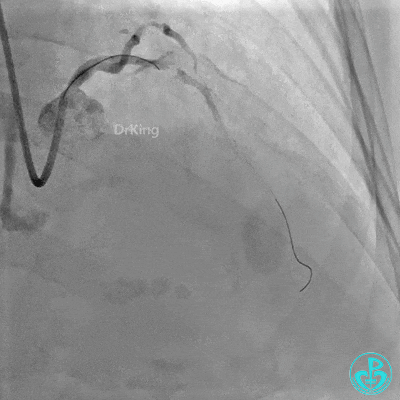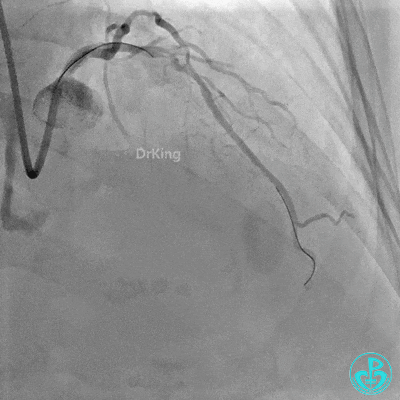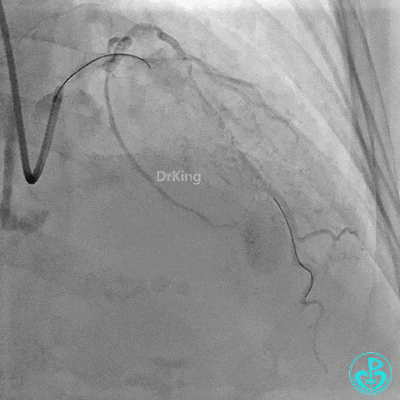
3 对角支介入治疗
Runthrough导丝置于前降支远端,Sion导丝尝试失败后换用XT导丝置于对角支远端。
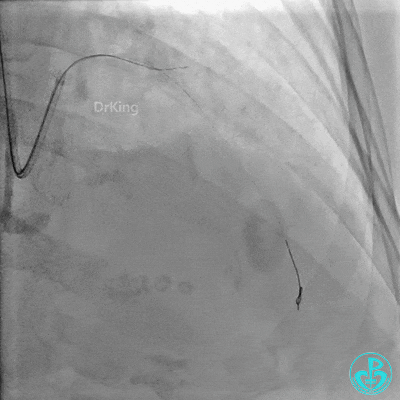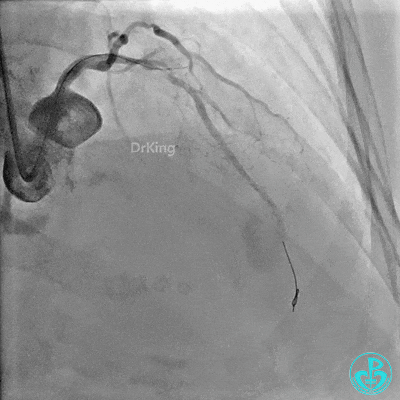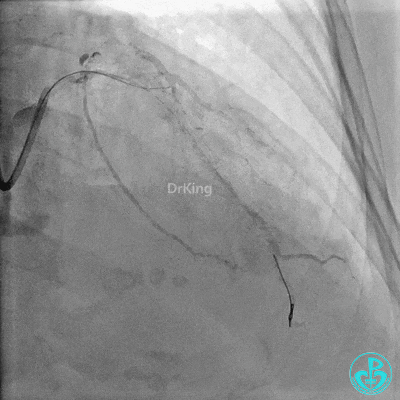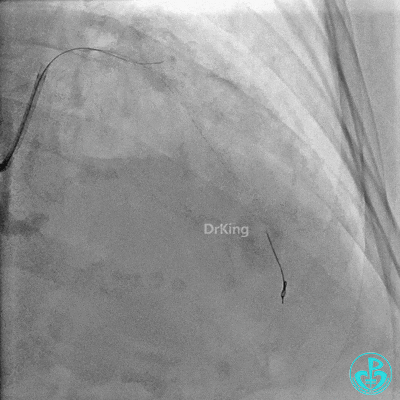
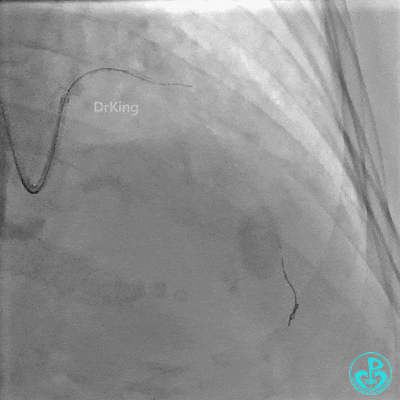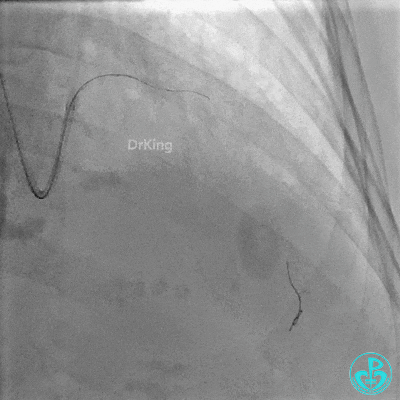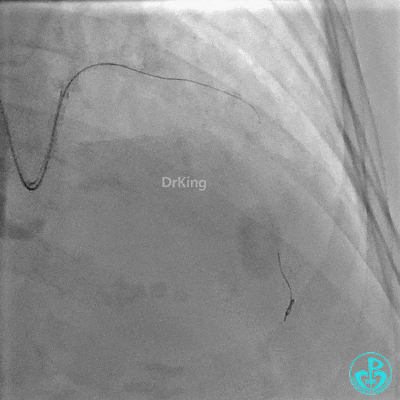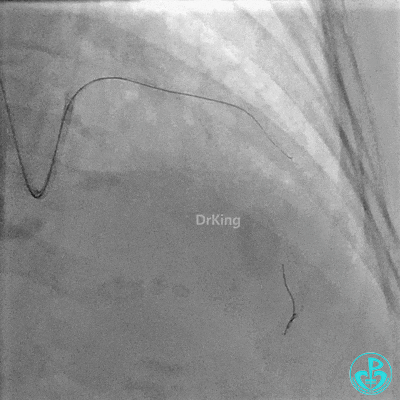
2.0×15mm,6atm预扩。
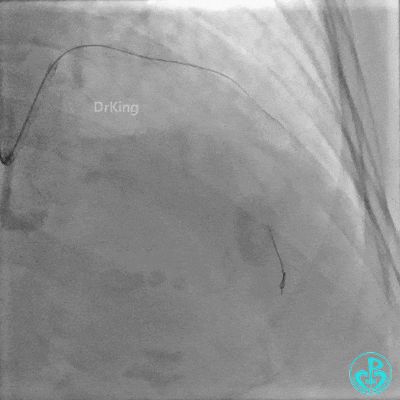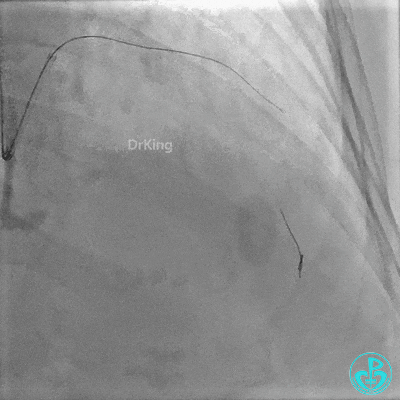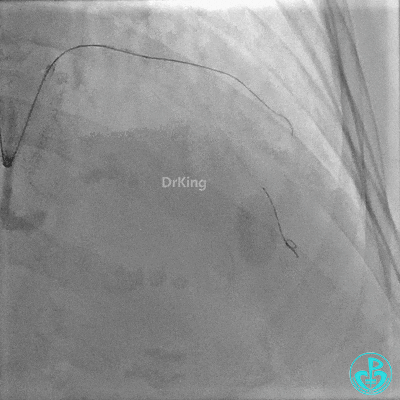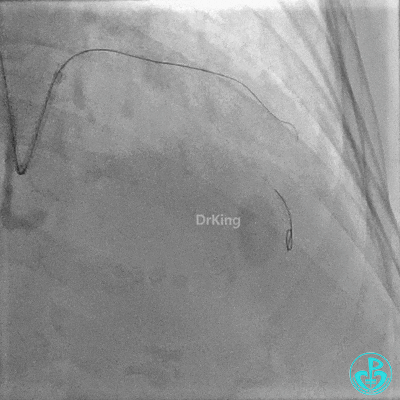

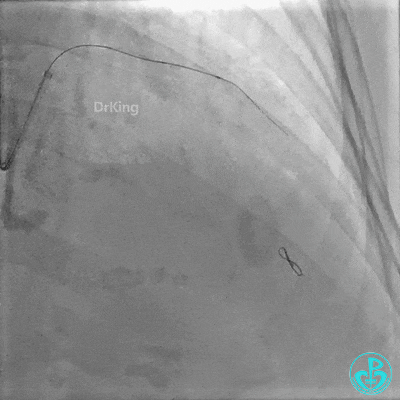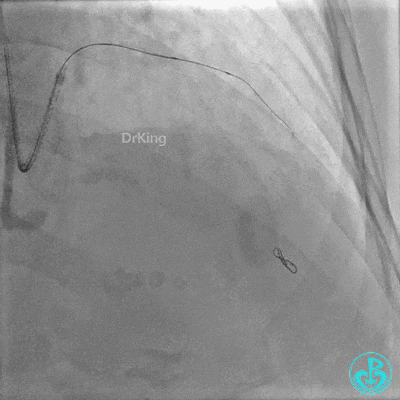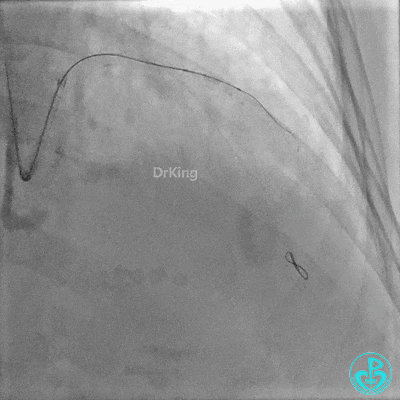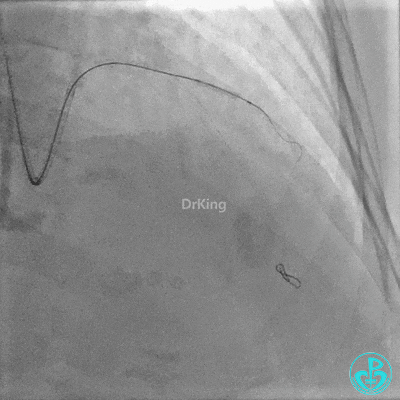

置入2.0×20mm药物球囊。
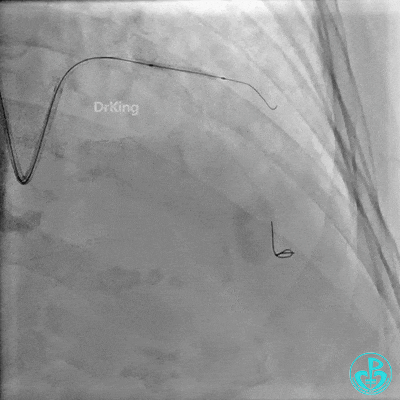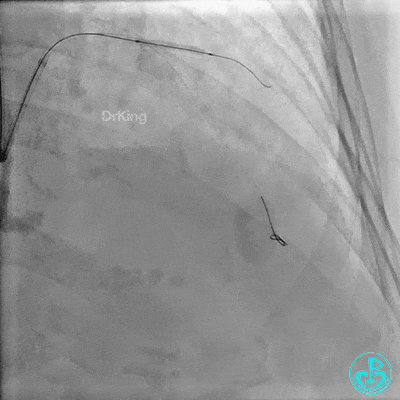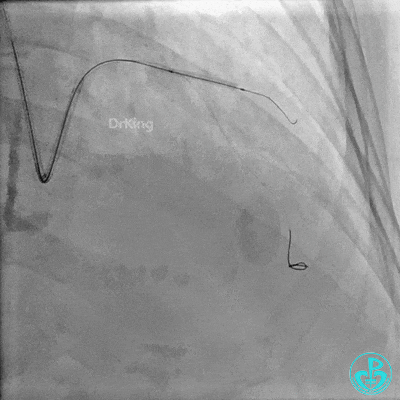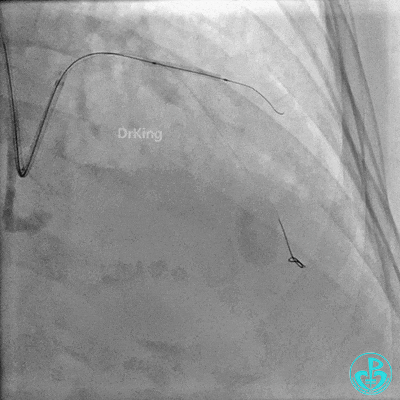
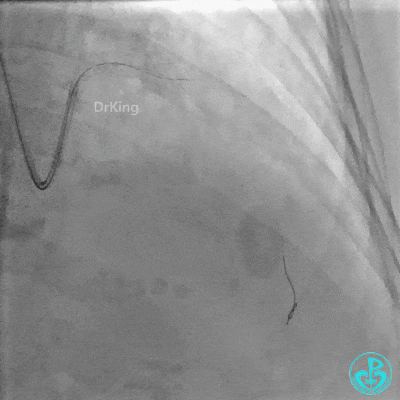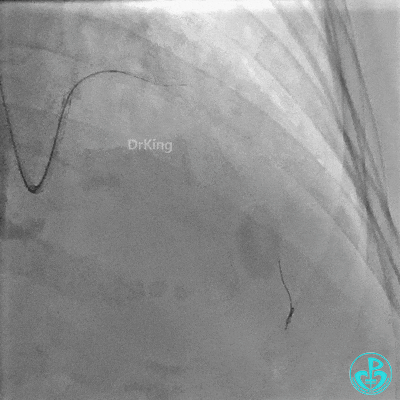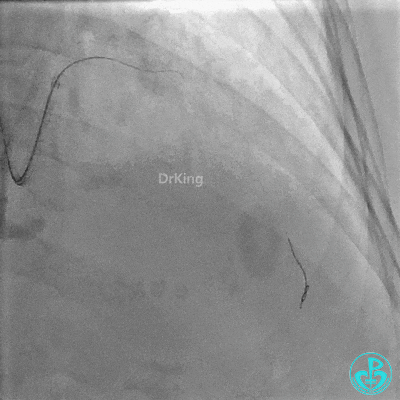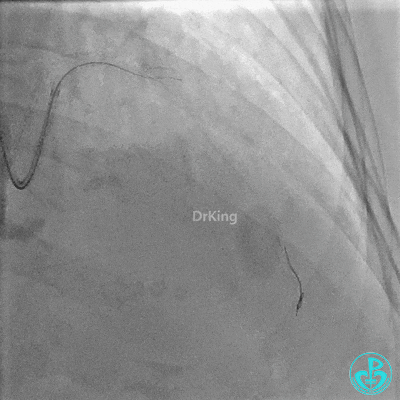
前降支近中段用2.0×15mm双导丝球囊预处理。
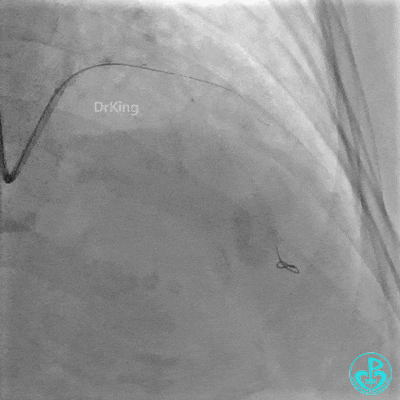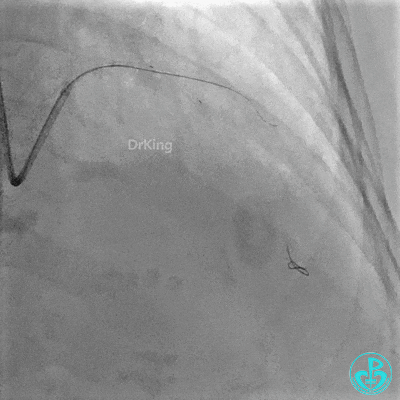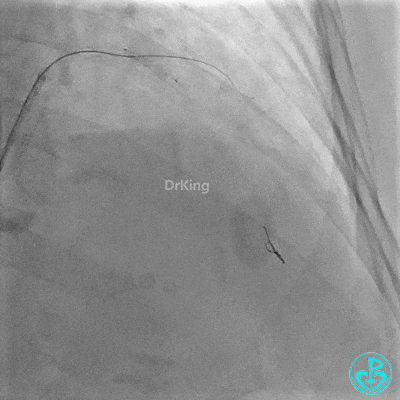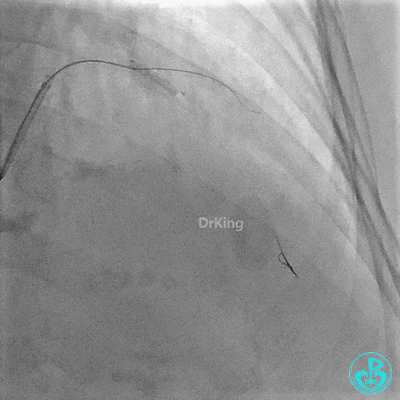
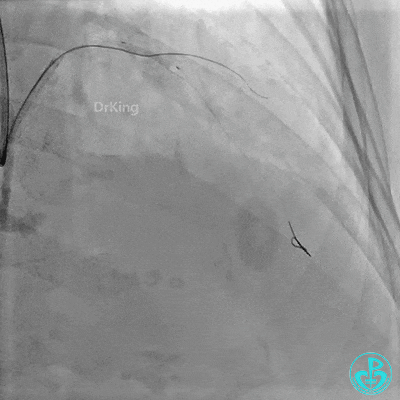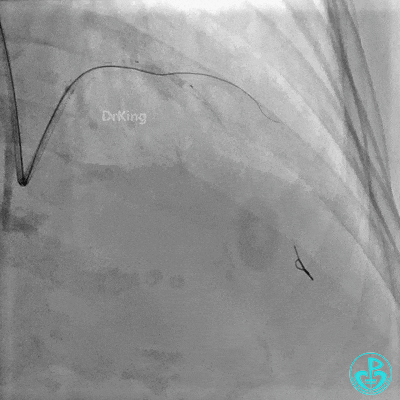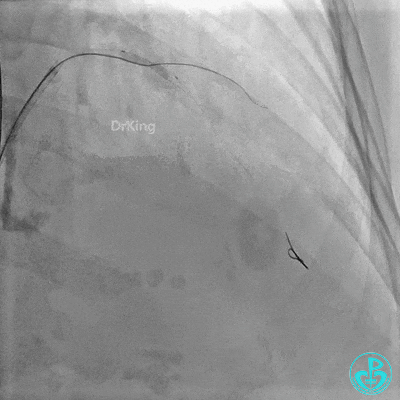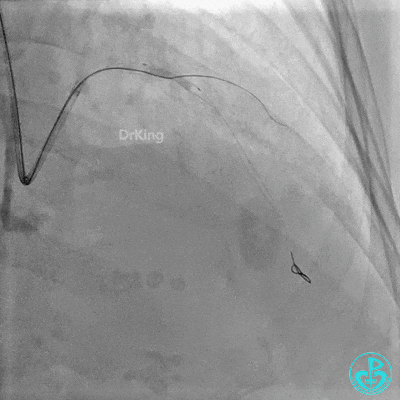
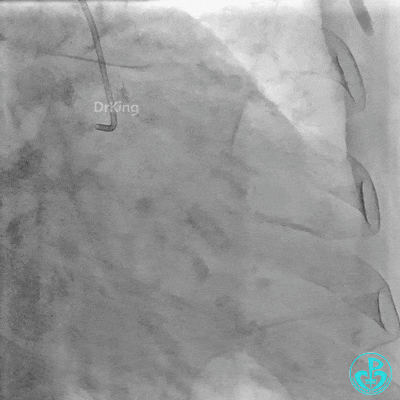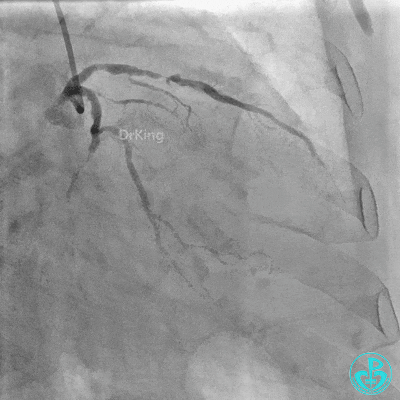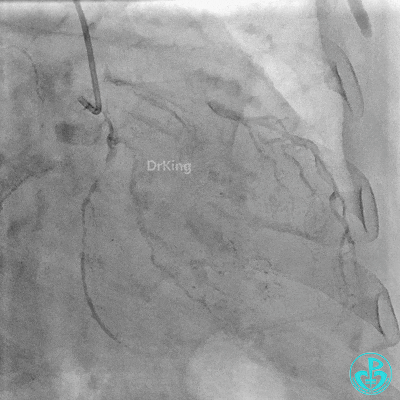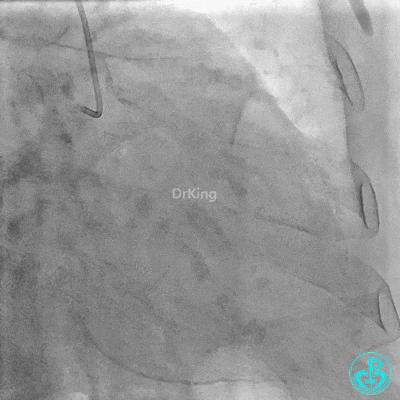
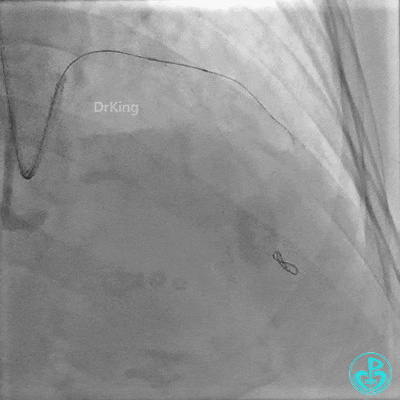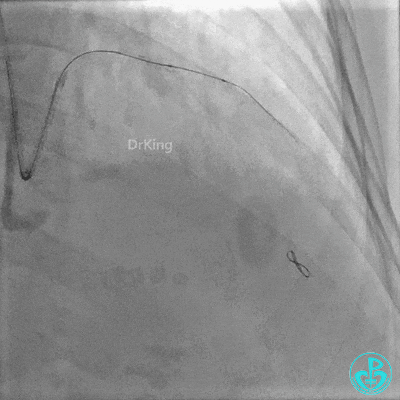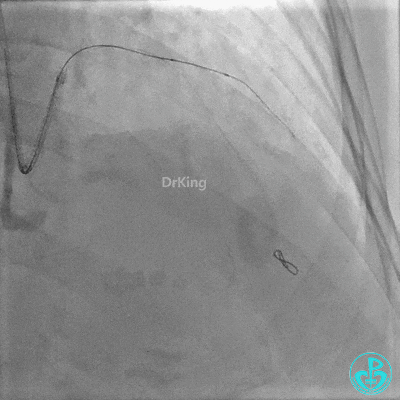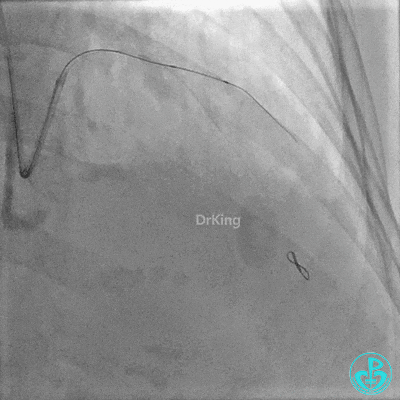
串联植入3.0×23mm、3.0×18mm支架。
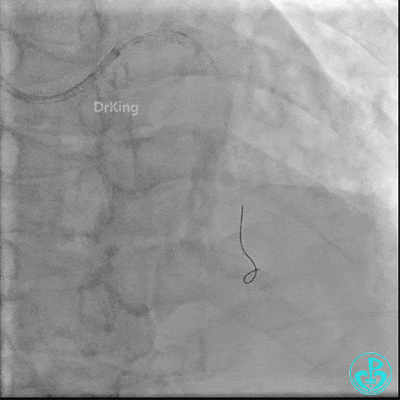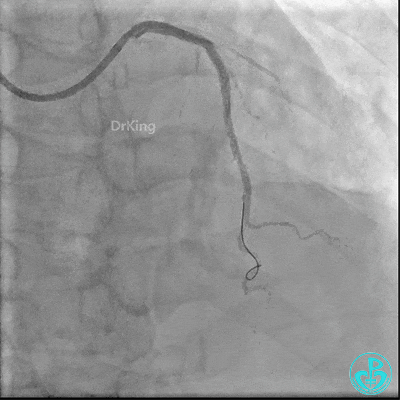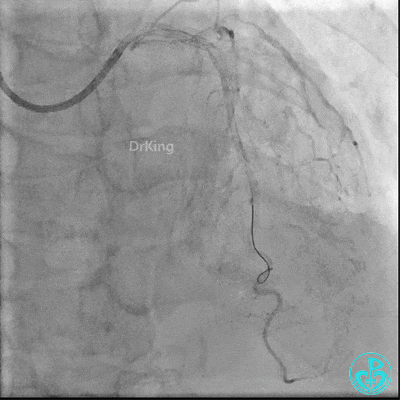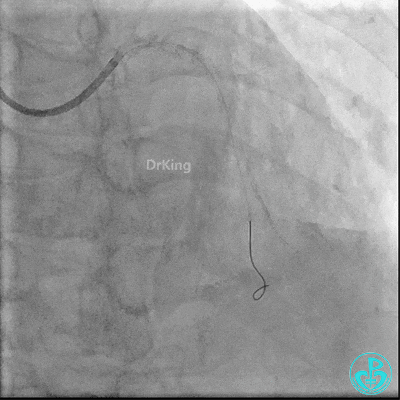
中段支架。
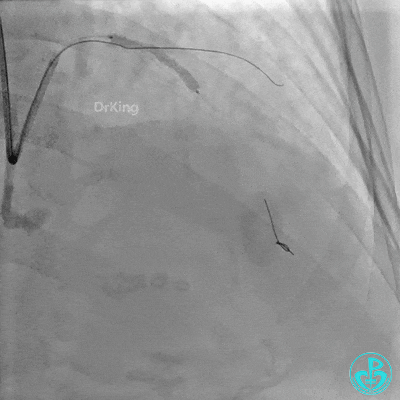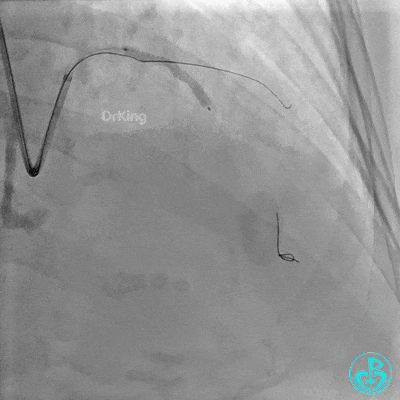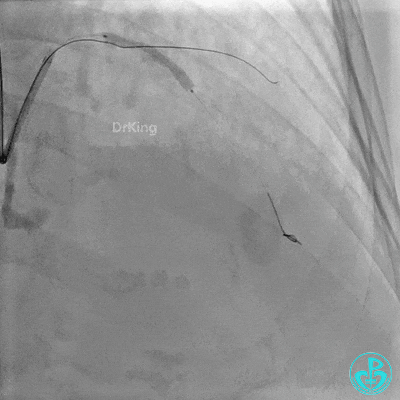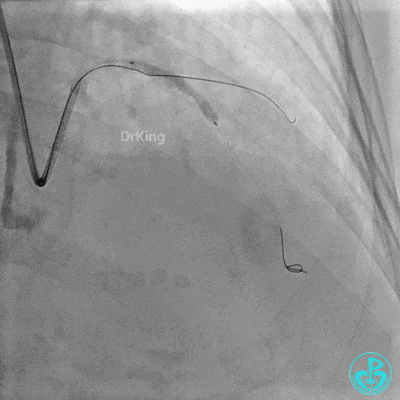
近端支架定位。
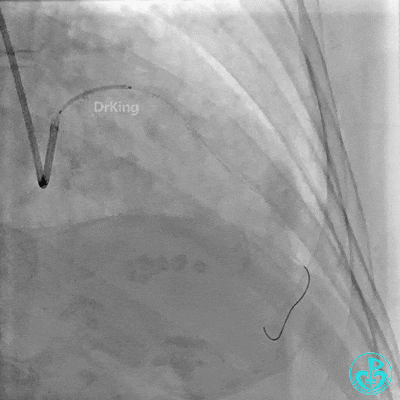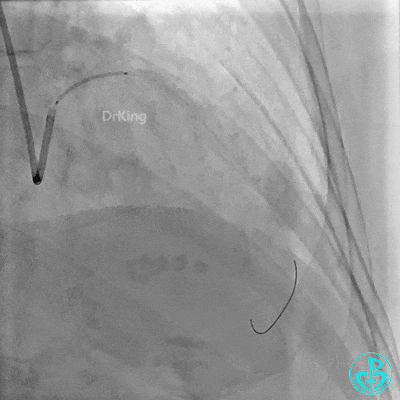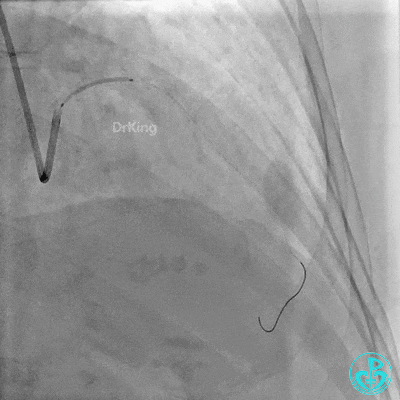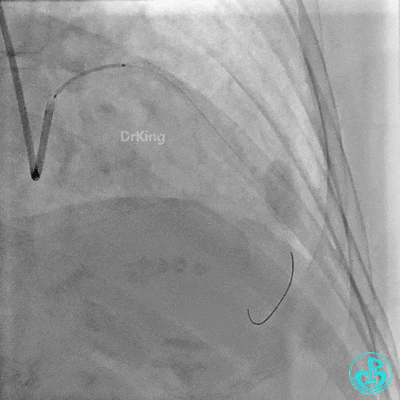
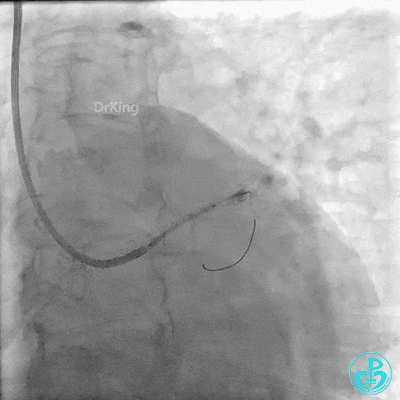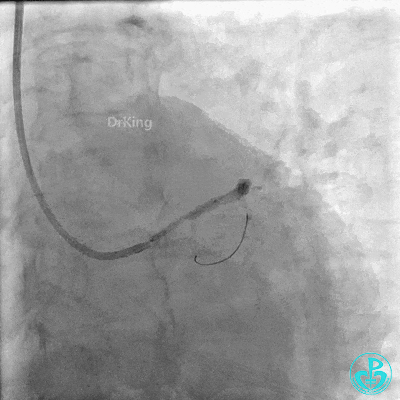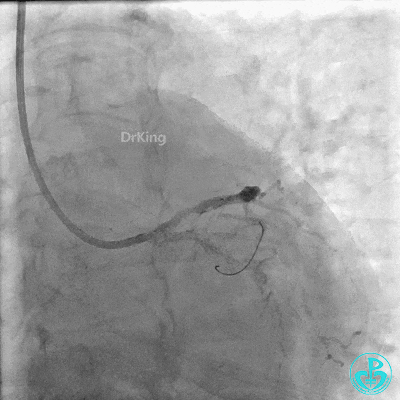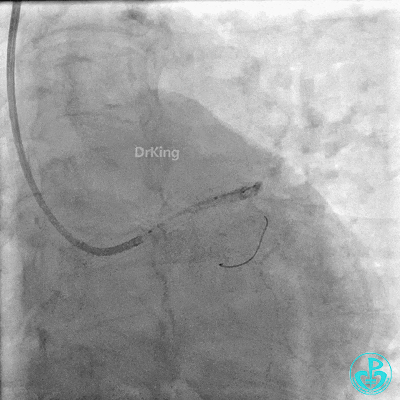
近端支架。
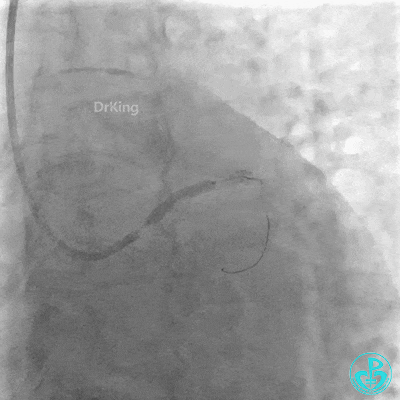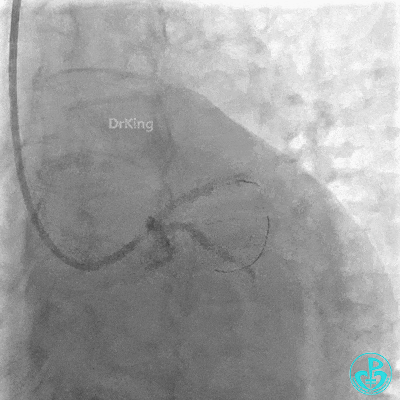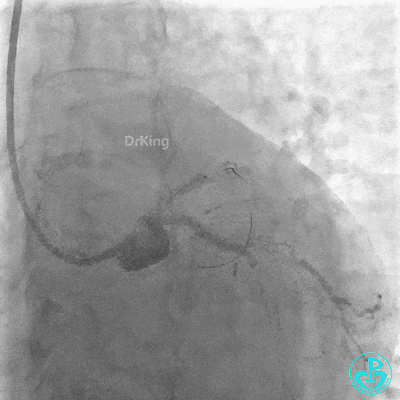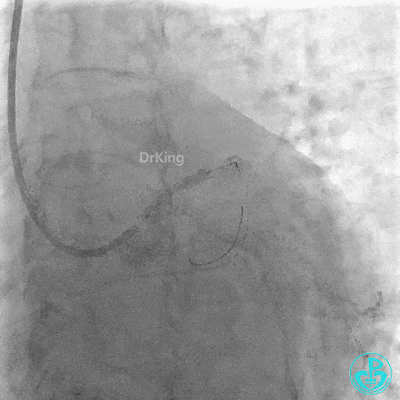
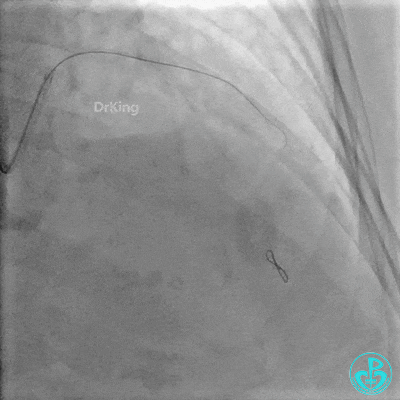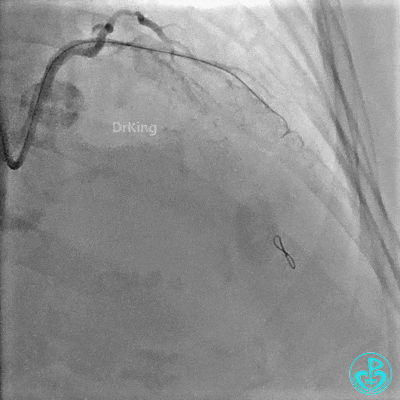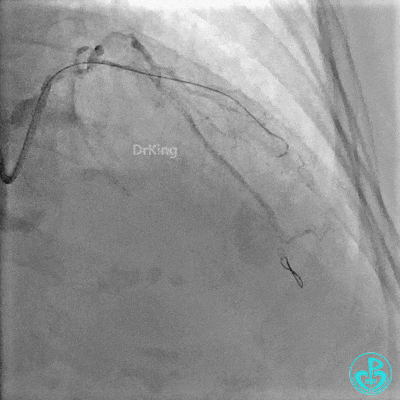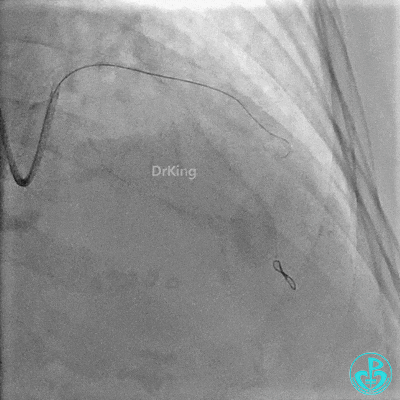
植入支架后复查造影。
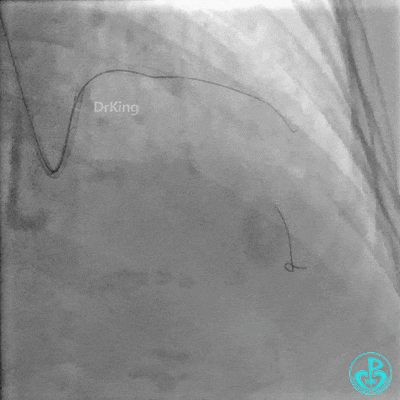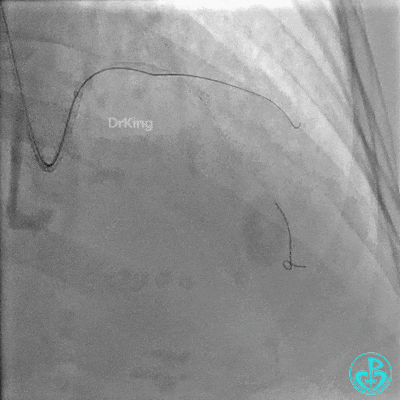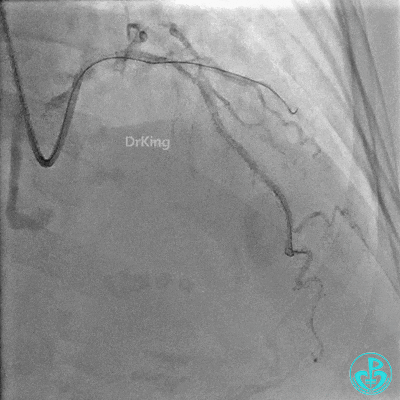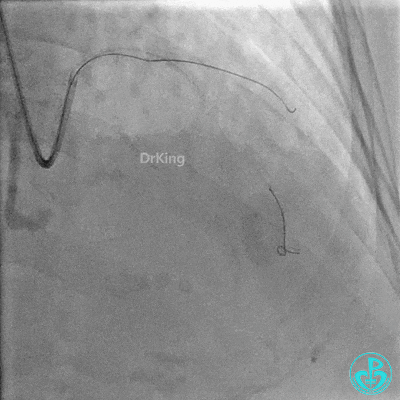
重置Sion导丝,用3.0×15mm、3.5×15mm高压球囊后扩。

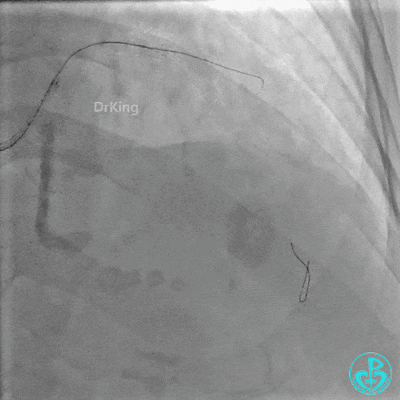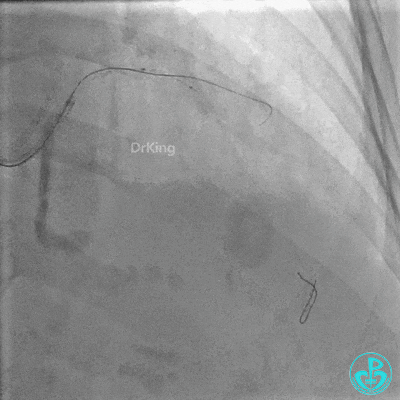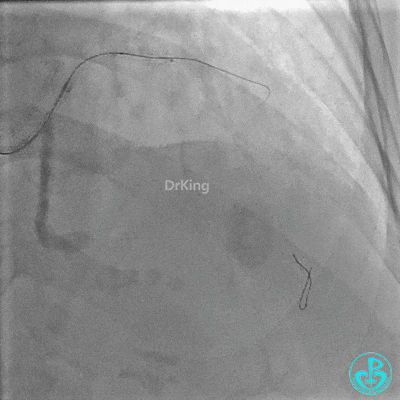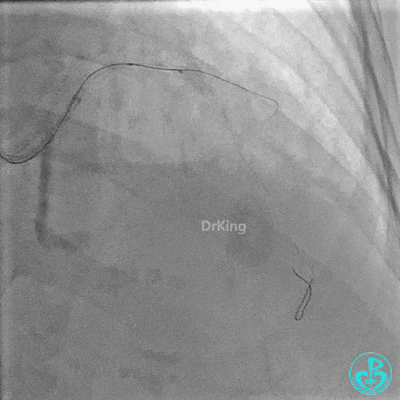

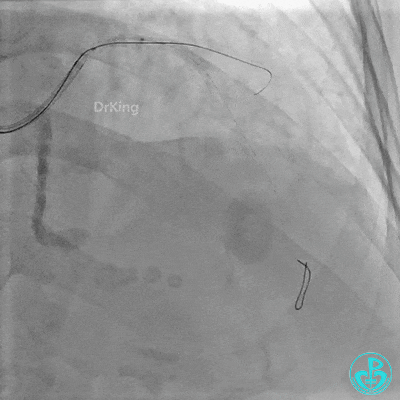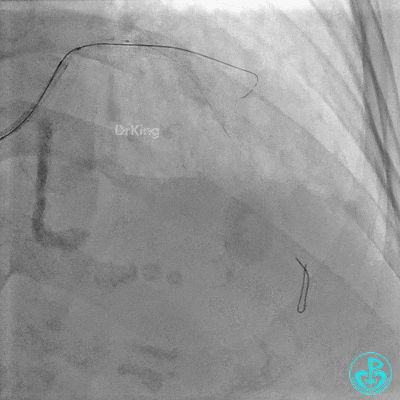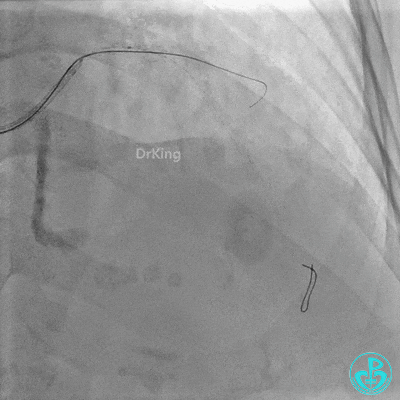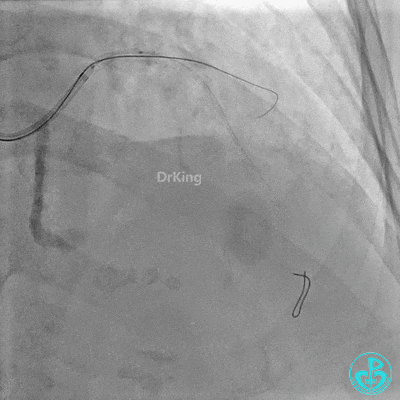

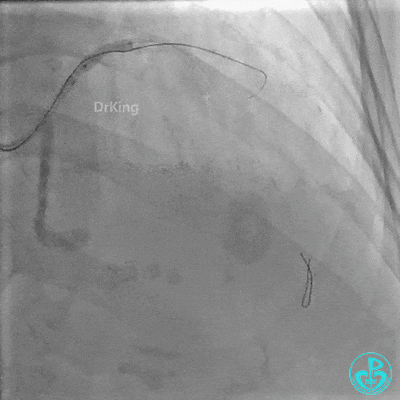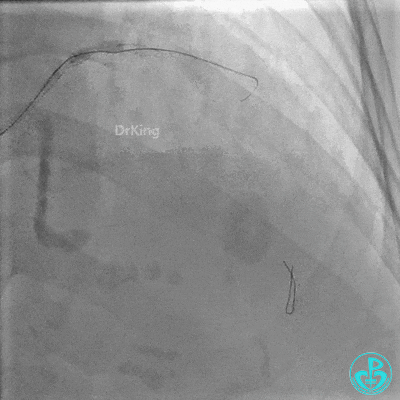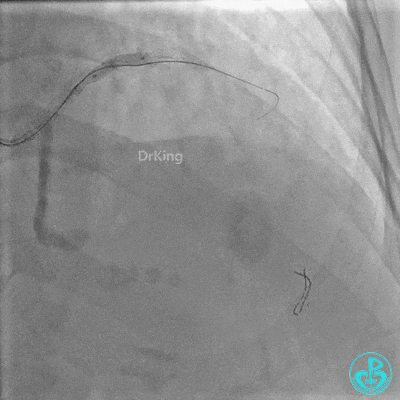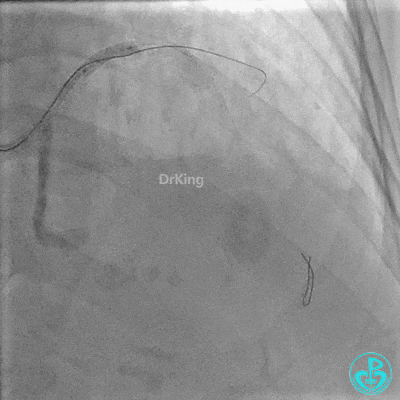
对角支血流受影响,用1.5×15mm,2.0×15mm预扩球囊进对角支,复查造影,对角支血流出现。
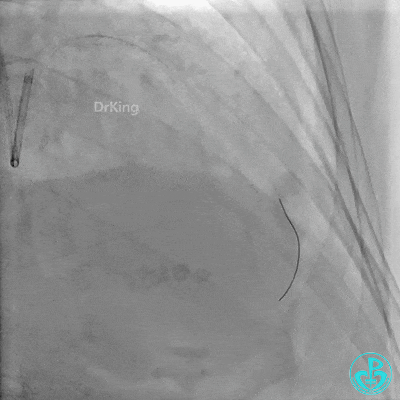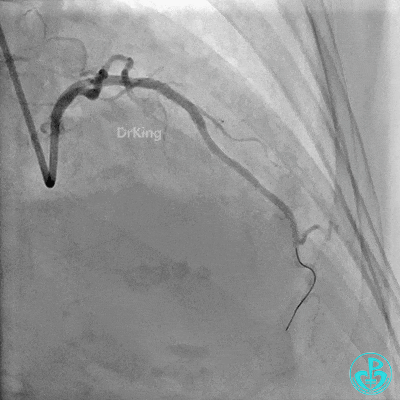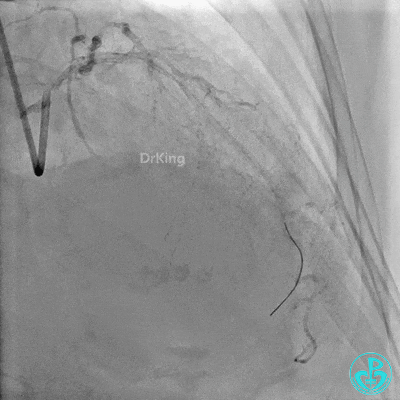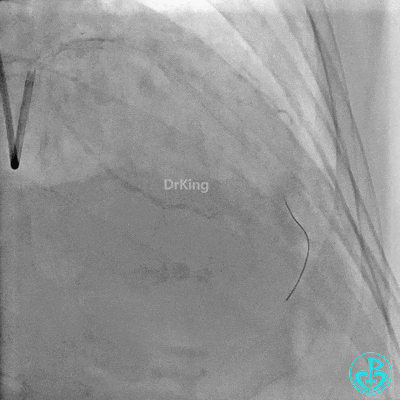
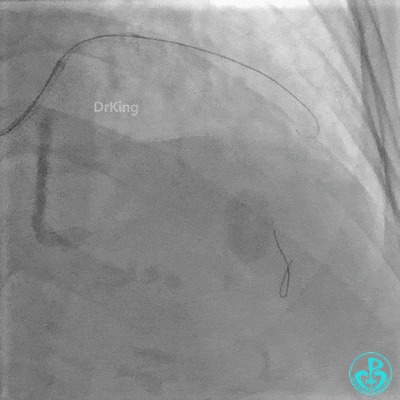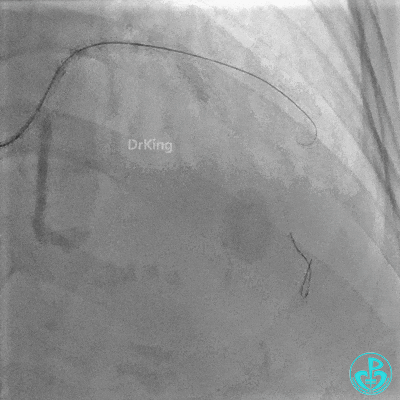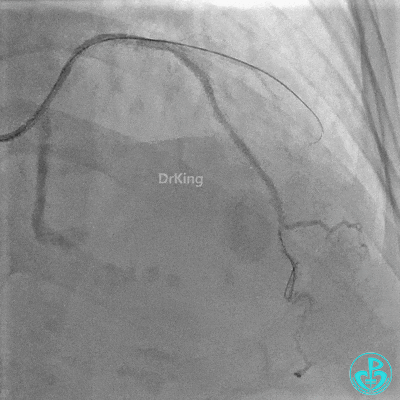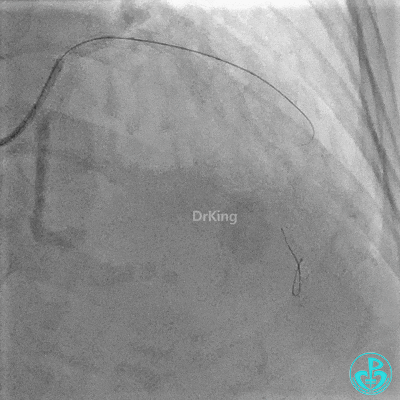
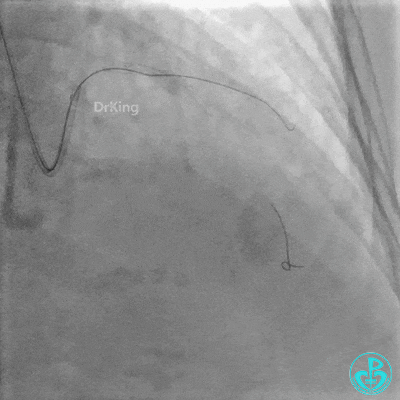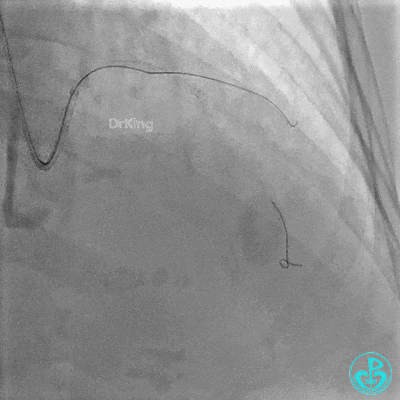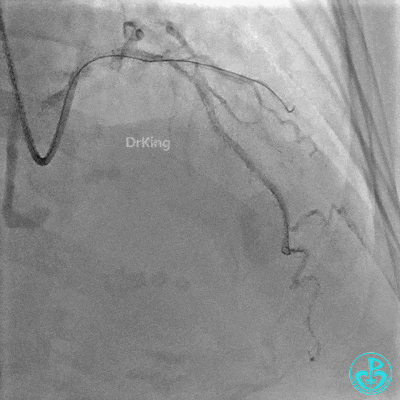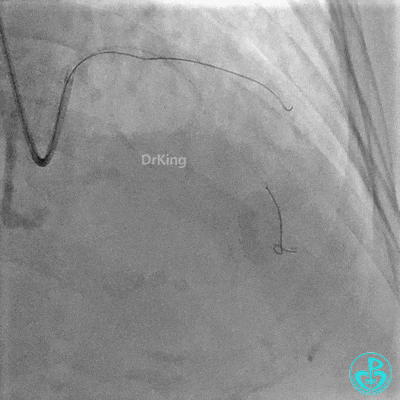
最后造影:

4 术后情况
回病房半小时后稍感胸闷胸痛,全身不适感,复查心脏彩超少许积液,室壁收缩功能正常。
1小时后一过性意识不清,血压80/52mmHg,心率58次/分,补液升压,再次复查床旁心脏B超检查提示室壁收缩活动未见明显异常,心包腔少量积液。


术后复查:
17:00

21:50 患者嗜睡,心率偏快122次/分,血压62/35mmHg,再次复查床边心超提示心包积液量增多,考虑心包压塞可能,立即予以心包穿刺引流,引流出红色血性液。
22:20 心包穿刺引流后患者血压106/67mmHg,心率86次/分。
0:00 再次出现血压下降至88/54mmHg,引流袋未见液体流出,复查超声提示心包积液量增多,以针管抽液抽出80ml暗红色液体,后陆续抽出不凝血500ml,立即输血维持血容量、维持血压。
2:00 引流管再次未见明显液体流出,复查心包腔提示心包积液量约10mm,考虑引流管堵管,手动抽液后复查心超,继续补液升压、输血,准备转心外科手术探查。


2:30 患者突然出现意识丧失,颜面紫绀明显,心率25次/分,血压51/24mmHg,血氧饱和度71%,双侧瞳孔对光反射弱,考虑呼吸心跳骤停,立即予以心肺复苏,气管插管辅助通气,静脉推注肾上腺素1mg,3~5分钟1次。再次床旁B超复查心包腔积液情况,心脏彩超示腔内高回声,考虑不排除冠脉前降支支架内血栓可能,予以低分子肝素钙4100U皮下注射。心肺复苏半小时无效。
3:08 重组人TNK组织型纤溶酶原激活剂16mg静脉注射,同时持续心包腔引流。
3:20 患者面色紫绀改善,血压160/89mmHg,心率146次/分,停止心肺复苏,复查心超提示心脏恢复自主搏动,转ICU治疗。
05:00
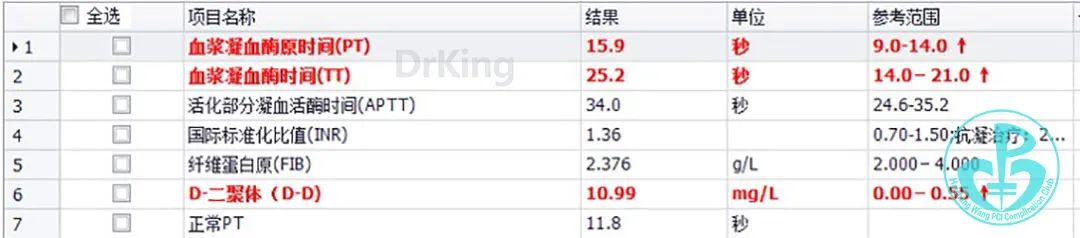

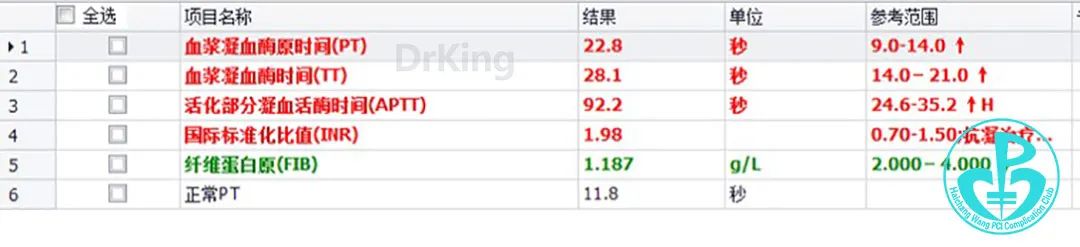
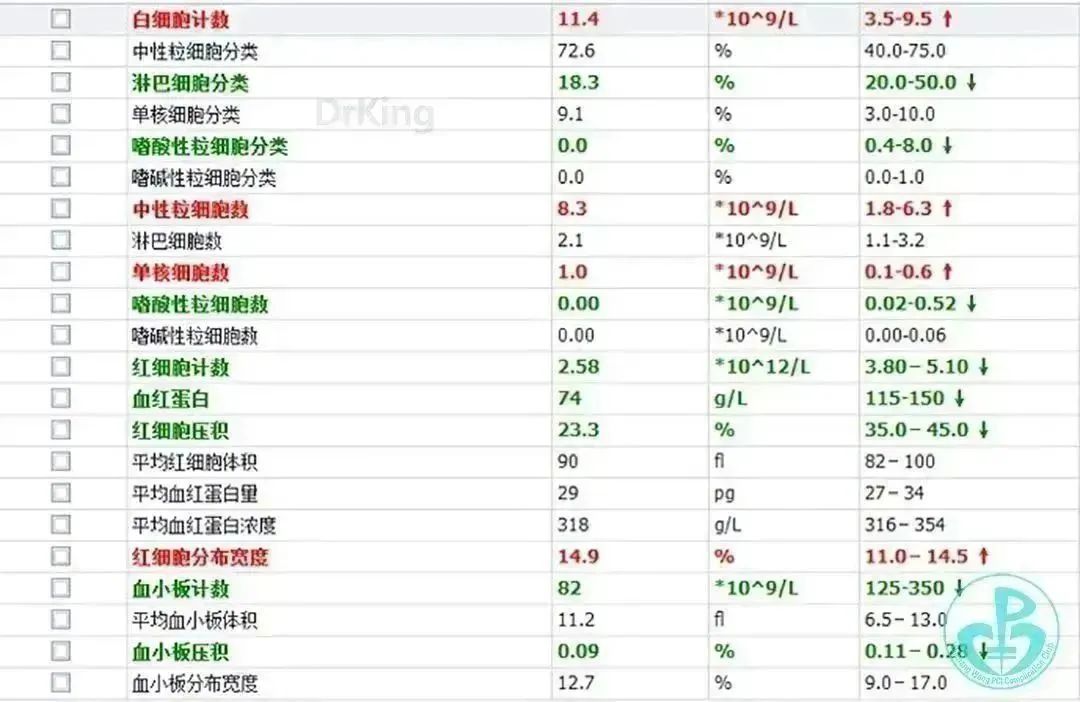
10:30
5 复查造影情况
入ICU后心包腔引流管可见血性液体持续引出,考虑心脏活动性出血,2022-05-20行冠脉造影+左心室造影记录+胸壁血管造影。
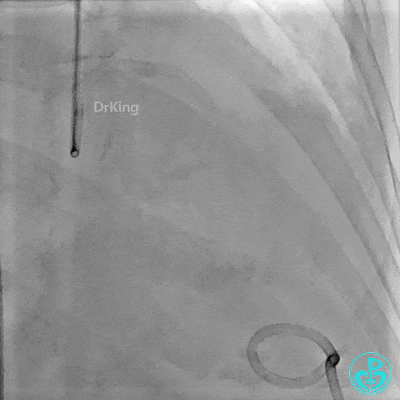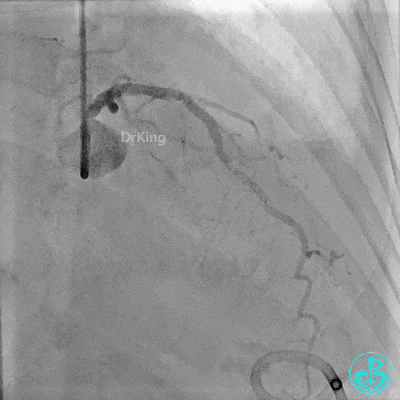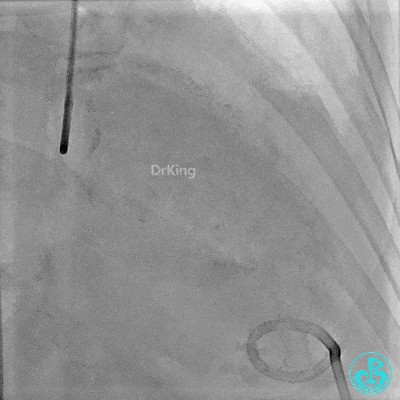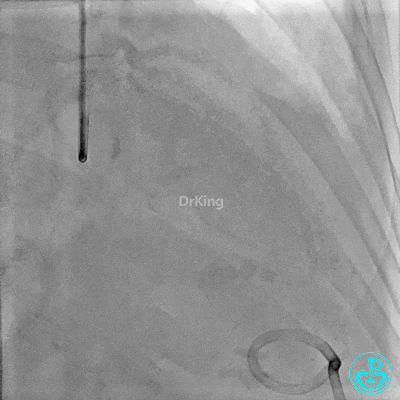
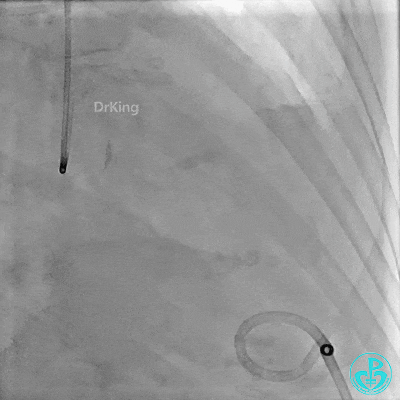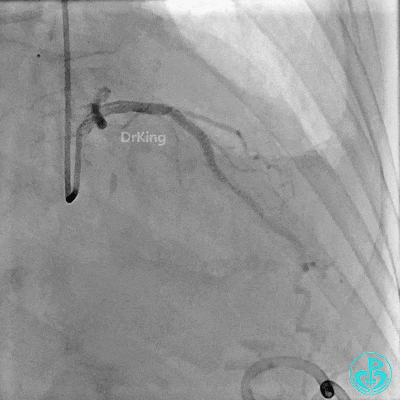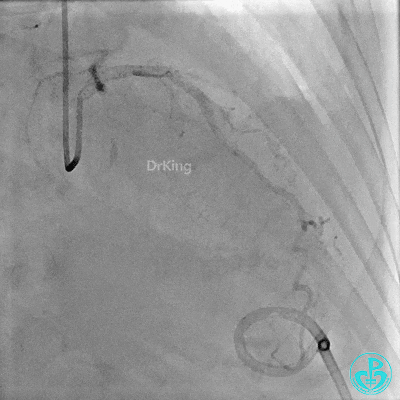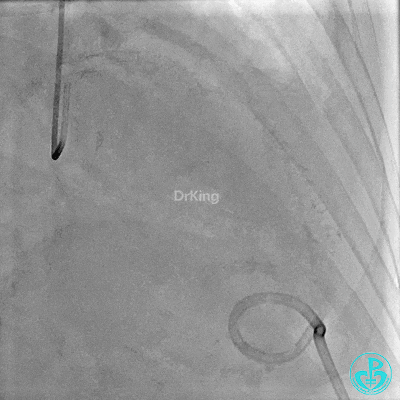
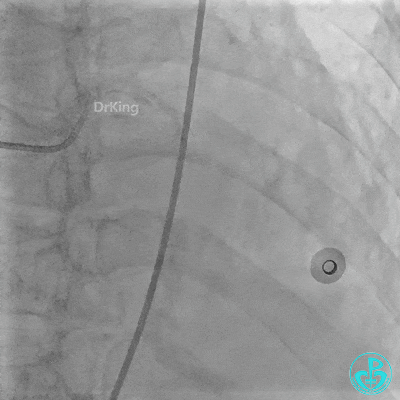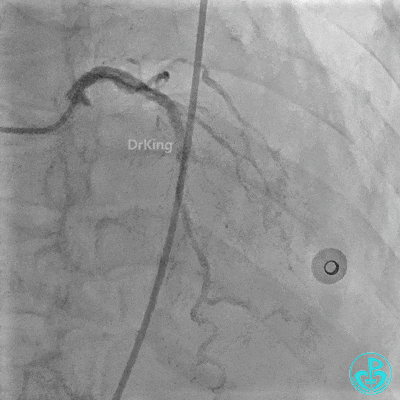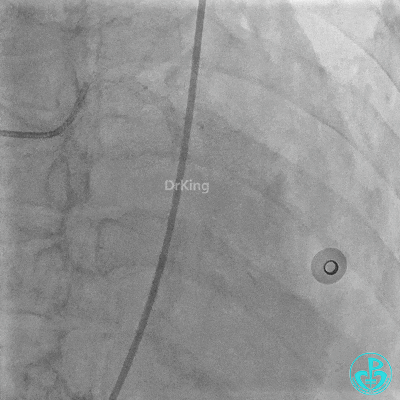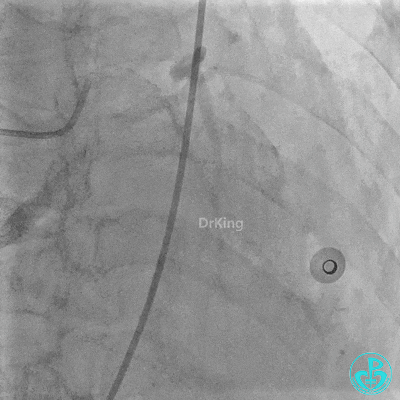
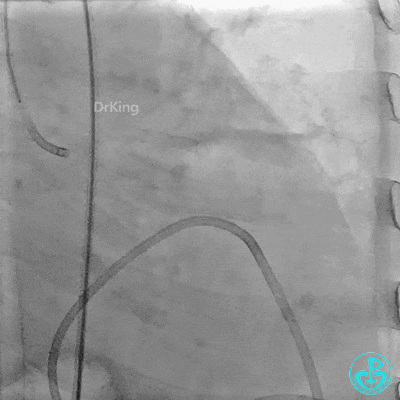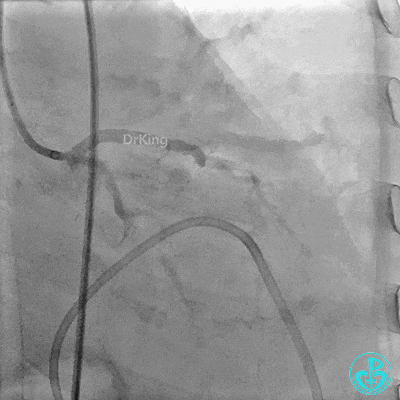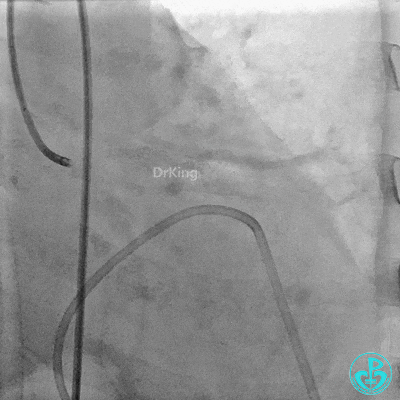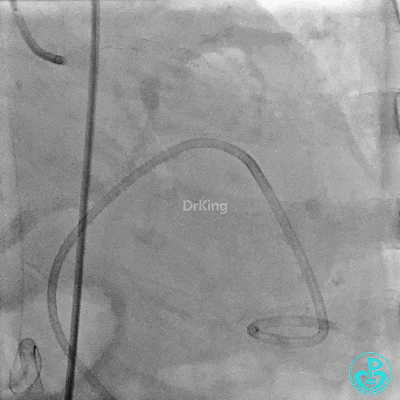
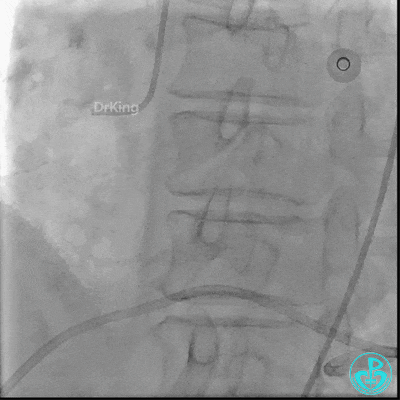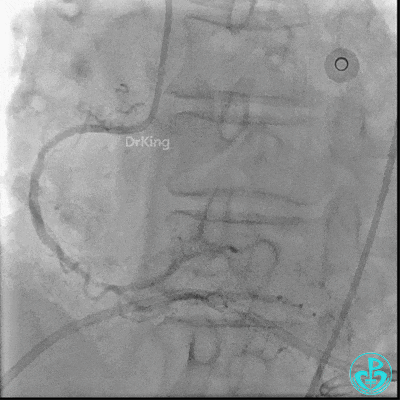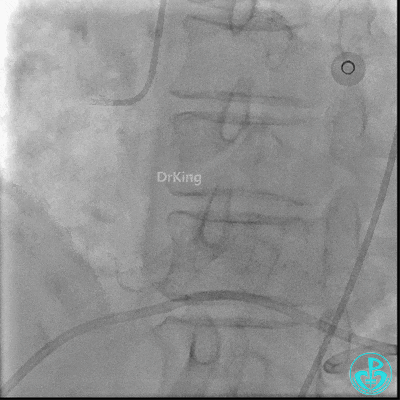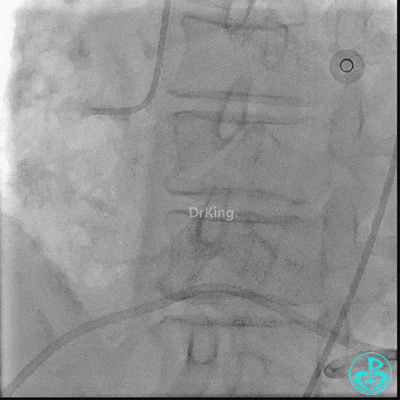

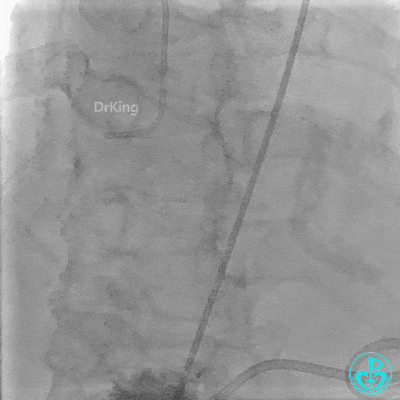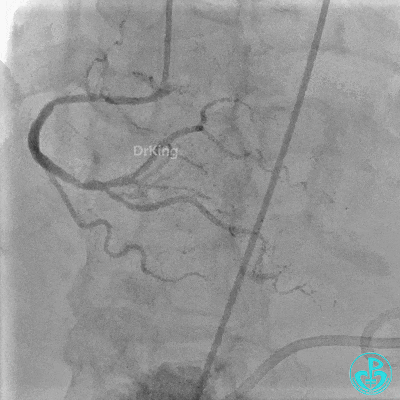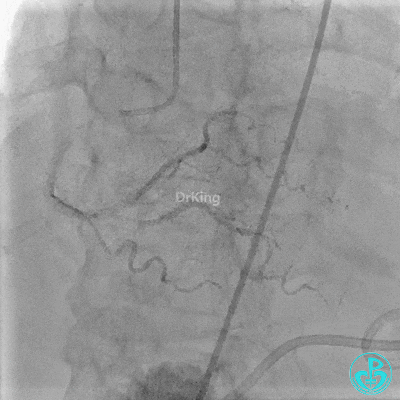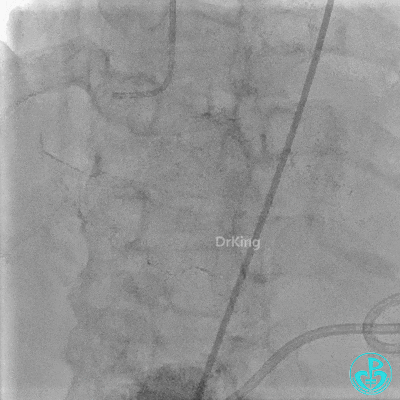
未见冠脉明显活动性出血。
左心室造影情况:
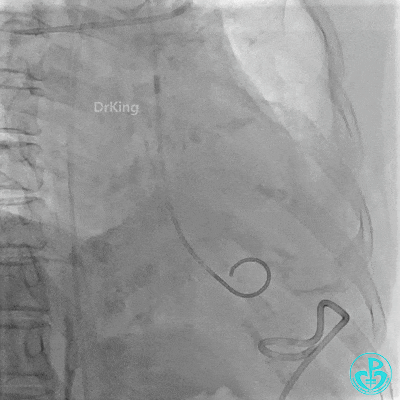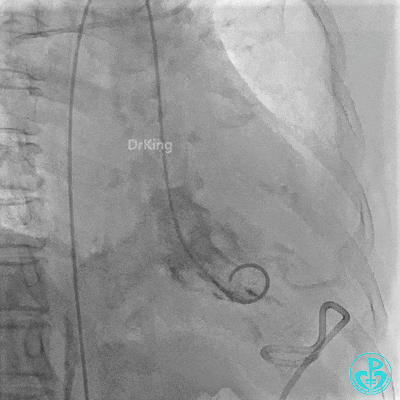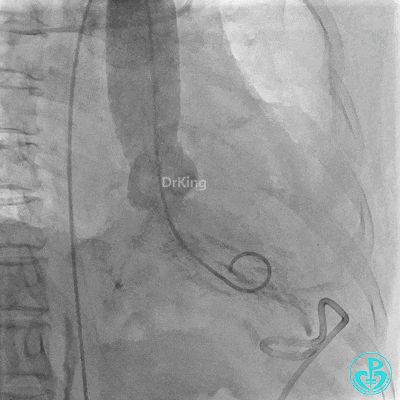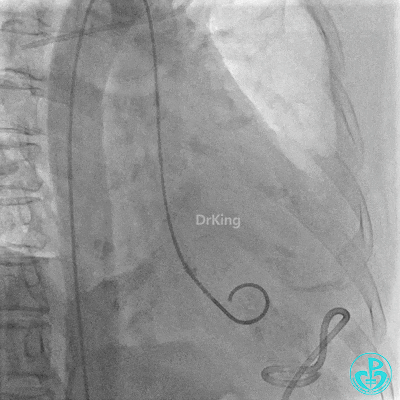
胸壁血管造影情况:
锁骨下动脉。
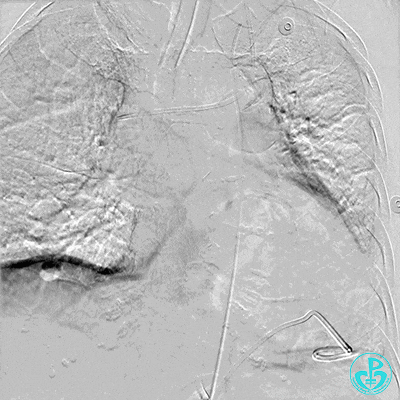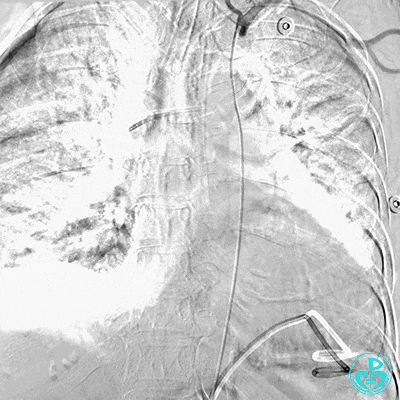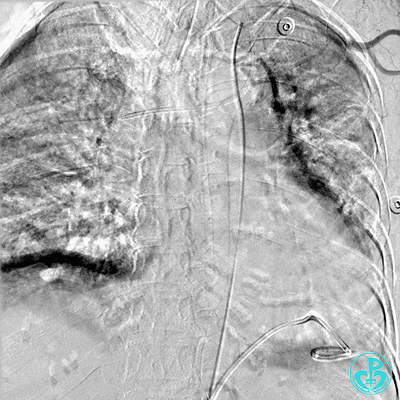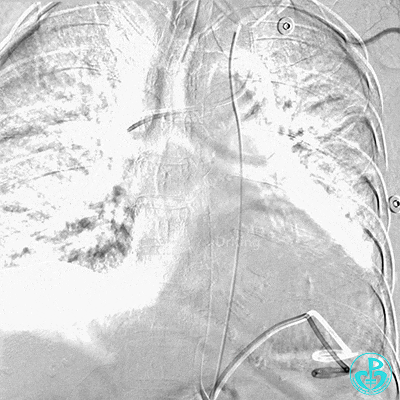
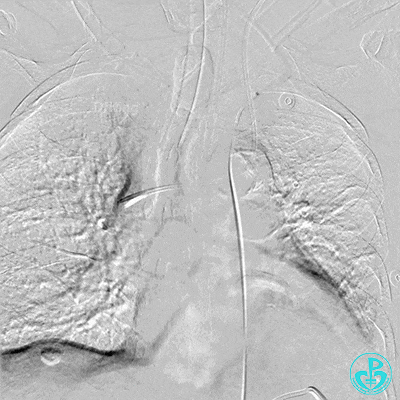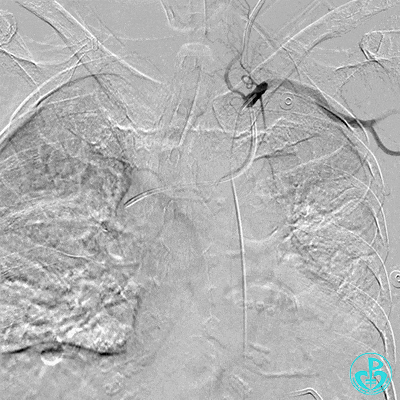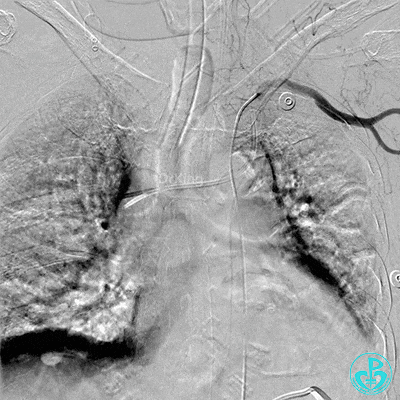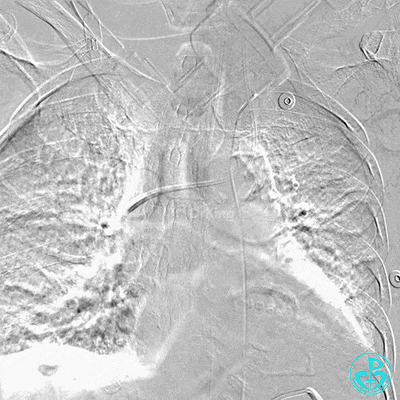
肋间动脉。
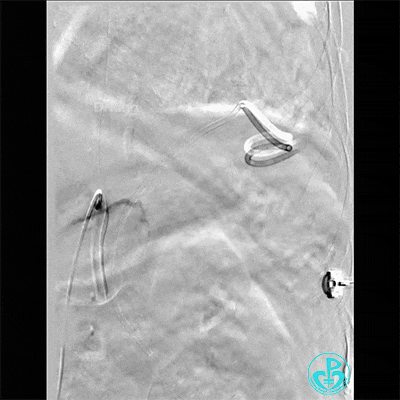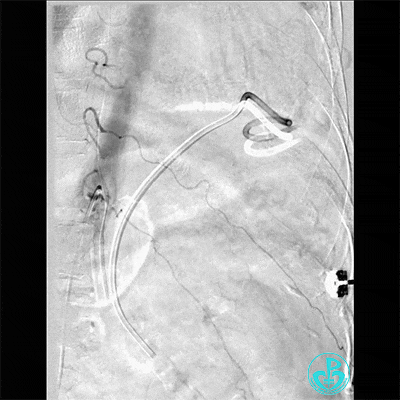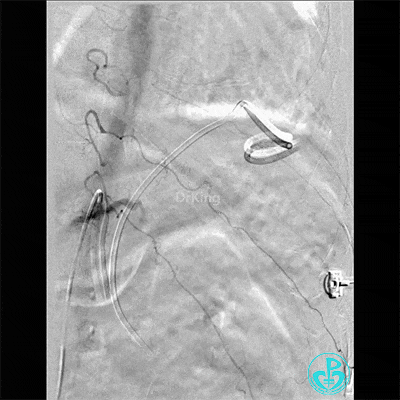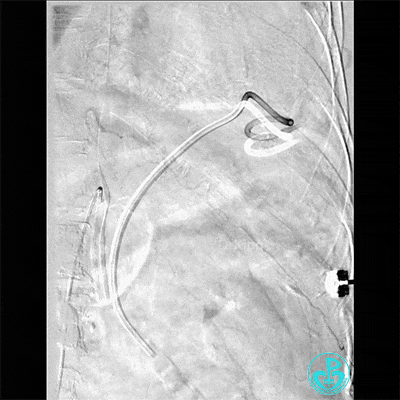
支气管动脉。
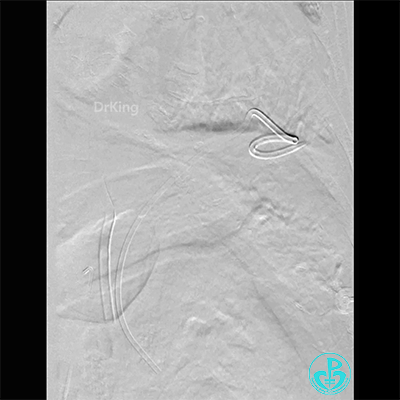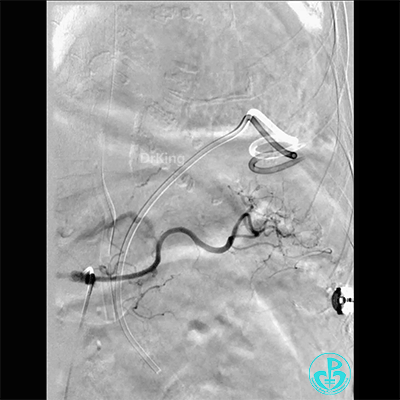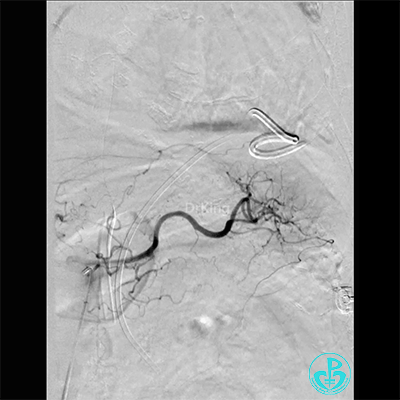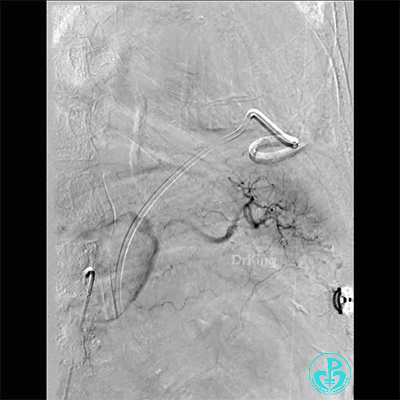


胸廓动脉。
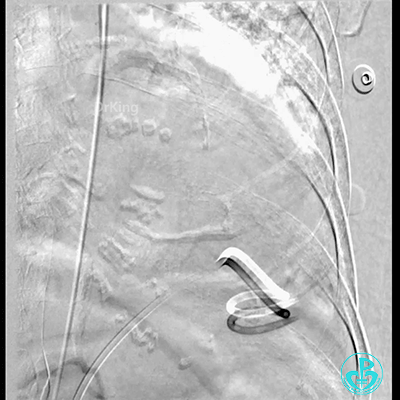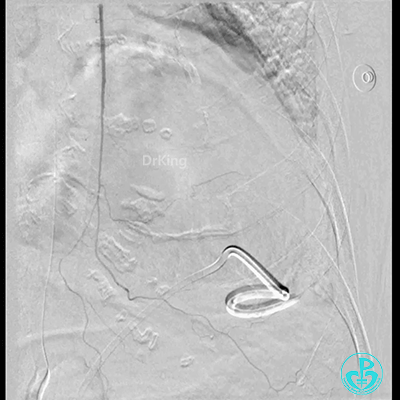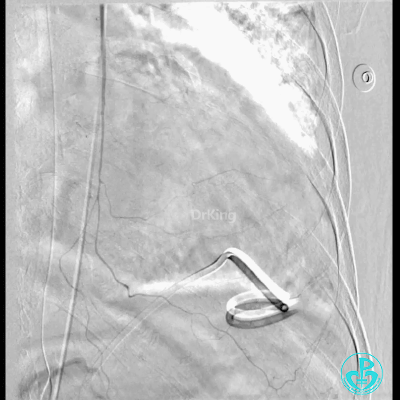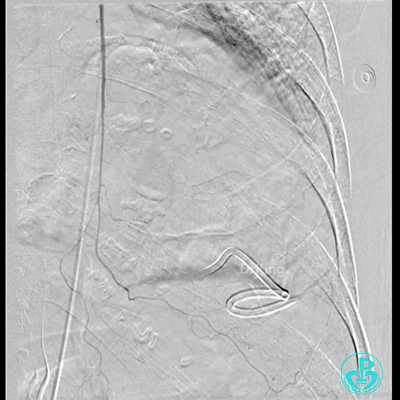
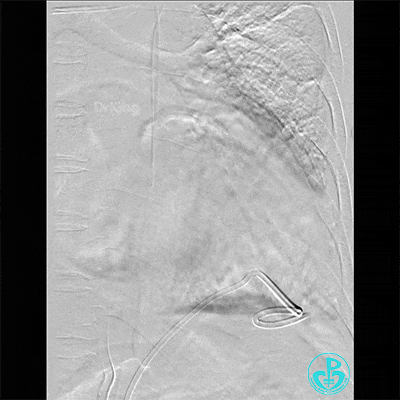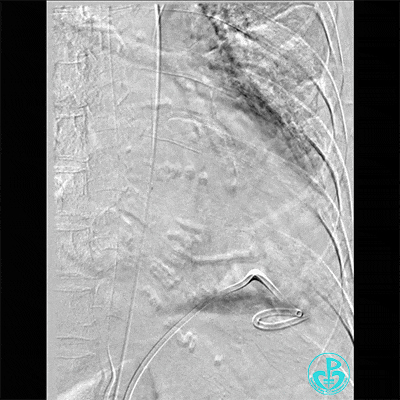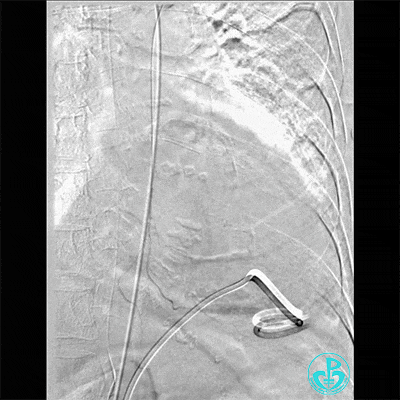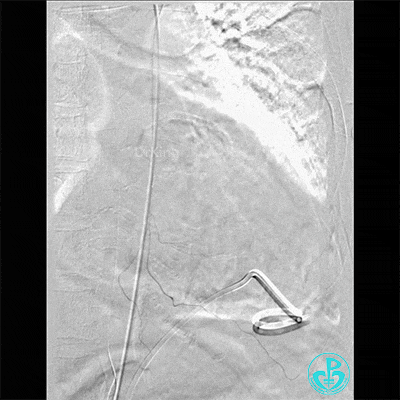
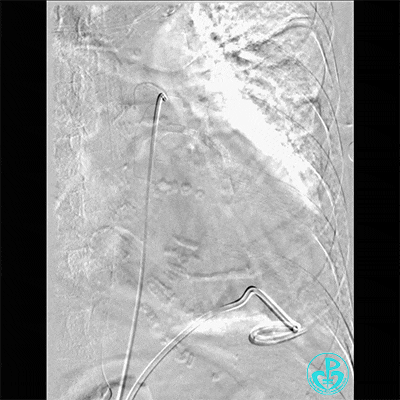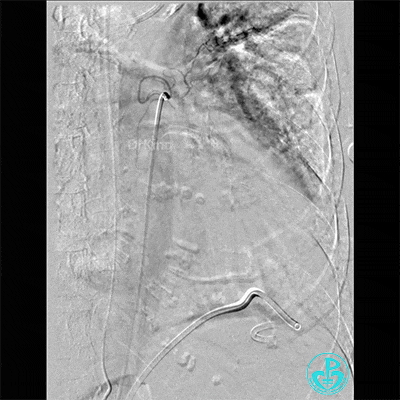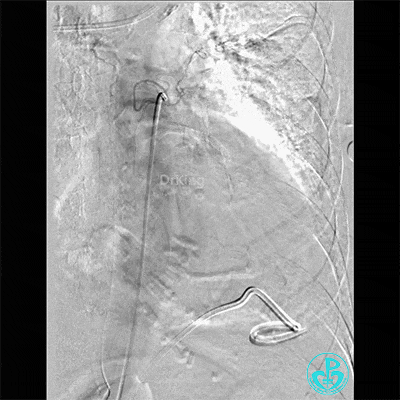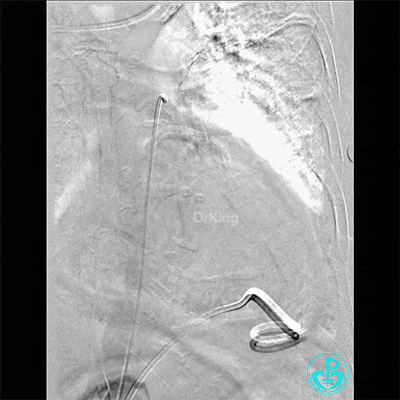
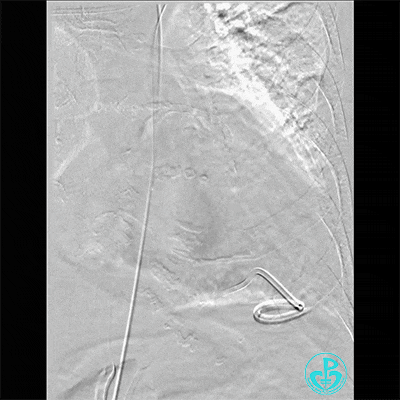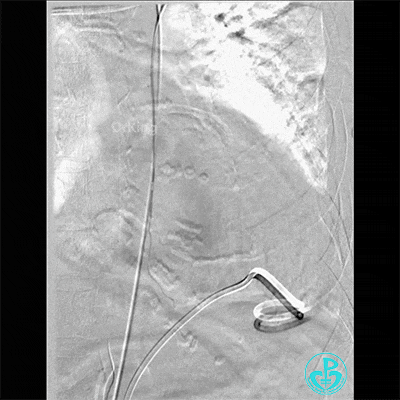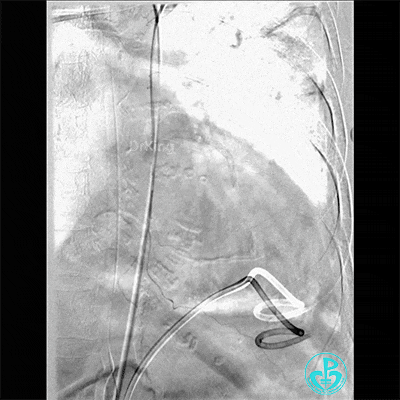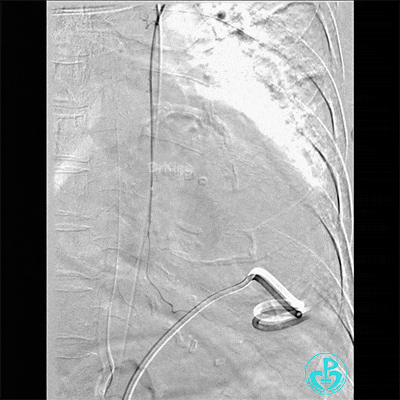
胸主动脉。
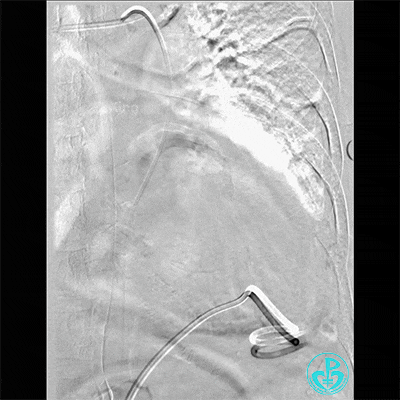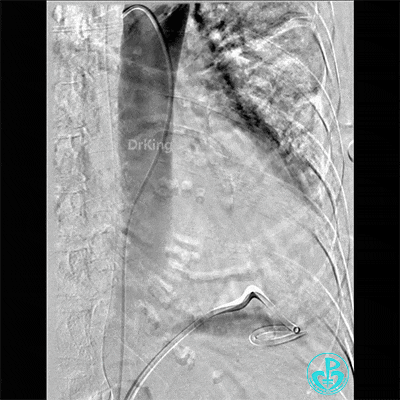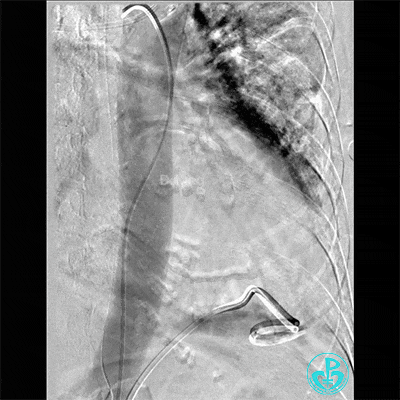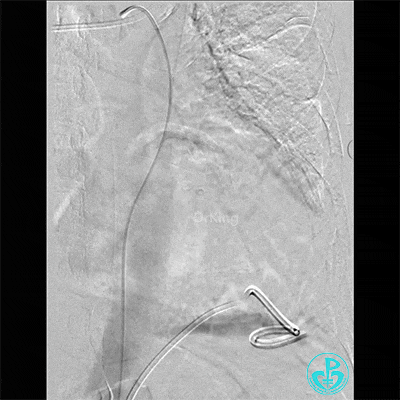

最后情况:
患者家属要求转外院进一步诊治;
途中再次出现心跳骤停,心肺复苏后心跳恢复;
至上级医院后再次出现心跳骤停,家属放弃抢救。
6 思考
① 患者心包腔持续出血位置在哪里?
② 术后心跳骤停原因是否为支架内血栓形成?
③ 心包腔持续出血是否与使用替奈普酶相关?


