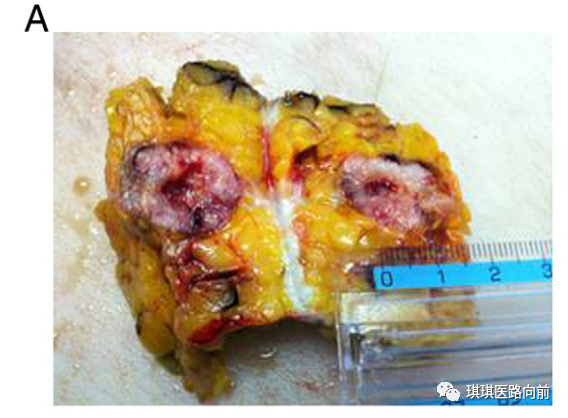
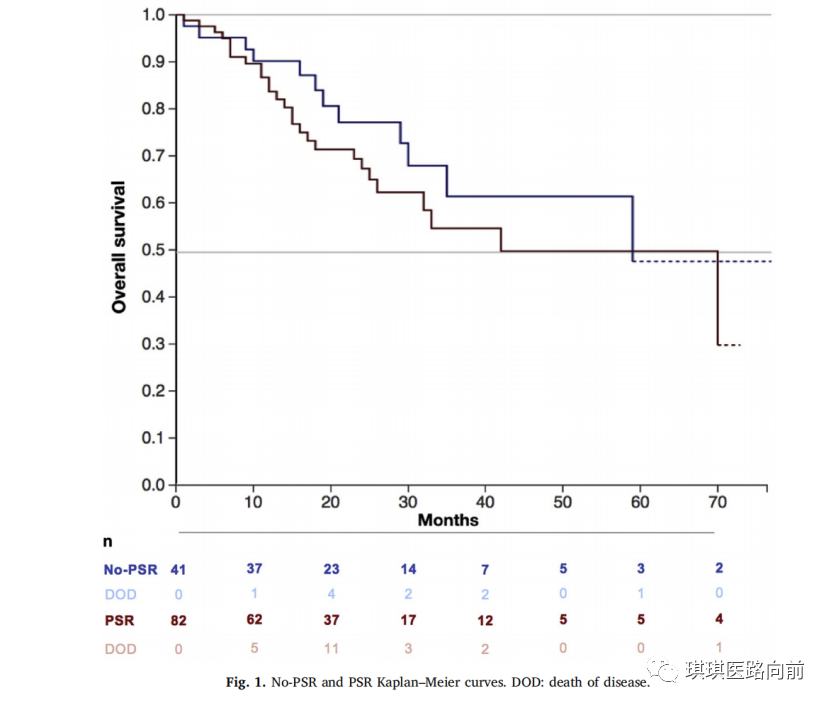
妇科恶性肿瘤腹腔镜手术穿刺孔部位转移(PSM)的发生机制和预防措施
时间:2022-12-11 23:41:23 热度:37.1℃ 作者:网络
与传统的开腹手术相比,腹腔镜手术具有出血少、并发症少、术后恢复较快,住院时间短等显著优点。随着近些年腹腔镜设备愈发先进和手术技术的日臻成熟,腹腔镜技术已被广泛应用于妇科肿瘤的分期和治疗。对于早期的子宫内膜癌,腹腔镜手术是金标准术式,另外,近些年的研究亦证实了腹腔镜手术应用于早期宫颈癌、早期卵巢癌以及复发性的卵巢癌二次减瘤术的可行性和安全性。 对于腹腔镜手术,并发症之一就是PSM(Port site metastasis)。PSM定义为腹腔镜恶性肿瘤术后在穿刺器插入的部位肿瘤细胞发生种植或转移。据报道,妇科腹腔镜手术中PSM的发生率约为1%-2%。许多研究认为发病率的高低与疾病的恶性程度、肿瘤种类、组织学类型、国际妇产科联盟(FIGO)分期、有无腹水、腹腔镜的目的等因素有关。目前普遍将PSM分为“ 孤立性”和“非孤立性”两种,孤立性PSM是指肿瘤仅穿刺孔复发,没有伴随转移的证据。而非孤立性PSM是指肿瘤在包括穿刺孔及其他部位同时复发,通常被认为是全身复发的一部分。 1、免疫反应机制 相关研究表明腹腔镜手术后的免疫恢复比开腹手术更迅速,然而,当暴露于二氧化碳气腹时,腹腔内细胞介导的免疫受到抑制,这可能更有利于游离肿瘤细胞的植入。此外,也有学者认为腹腔镜穿刺孔处通常较紧,局部的免疫及炎症反应可能与普通伤口不一样,长时间的操作所造成的局部缺血、缺氧、酸中毒、血栓形成及浆液渗出等也为肿瘤细胞的种植、生长提供了条件。 2、CO2及气腹 CO2可以显著改变腹腔内的微环境。研究表明CO2气腹可暂时性抑制腹腔内巨噬细胞分泌肿瘤坏死因子-α,从而导致了移行细胞癌的PSM。另有一些研究表明,气腹压力与肿瘤生长有一定关系,肿瘤细胞活性随着气腹压力增高而增强。腹腔镜手术中注入CO2还会导致腹腔内pH值降低,打破腹腔内酸碱平衡,干扰某些细胞因子和氧自由基的释放。同时, CO2气腹引起的严重缺氧增加了缺氧诱导因子-1α(HIF-1α)和−2α(HIF-2α)的表达。这些生理变化为细胞的粘附和生长创造了有利的条件,从而进一步促进了肿瘤的生长和转移,更易于发生PSM。最后,腹腔的压力梯度差所引起“烟囱效应”会使 CO2 通过穿刺套管泄露导致漂浮的肿瘤细胞流出,从而引起手术器械的携带及穿刺孔部位肿瘤细胞的种植。 3、穿刺孔部位的直接污染 穿刺孔部位的直接污染已被认为是导致PSM的主要原因之一,通常见于在无保护的情况下自穿刺孔将肿瘤组织取出体外或使用被污染的腹腔镜器械,从而导致肿瘤细胞局部种植。一些动物实验表明,肿瘤细胞种植最常见的切口是取标本的穿刺孔,数据显示55%的PSM发生在取本的切口。此外,大量腹水将肿瘤细胞携带至腹壁也是PSM发生的机制之一。 4、外科手术技术的影响 腹腔镜手术中术者的技术水平也是影响肿瘤细胞释放、植入和生长的重要因素,其中能否严格遵守无瘤原则与PSM的发生密切相关。外科医生缺乏手术经验或较短的学习曲线也被报道与PSM的增加有关。 5、其他因素 还有一些危险因素被认为参与了PSM的发展。肿瘤的侵袭性(肿瘤分期、组织学分级)似乎是PSM发展的一个促进因素。Ataseven等学者回顾了所有接受诊断性腹腔镜手术的原发性上皮性卵巢癌、腹膜癌或输卵管癌患者的资料,在多变量分析中,他们发现疾病期别、淋巴结转移和大量腹水的患者更有可能发生PSM。 PSM的管理是主要根据疾病的扩散程度和肿瘤负荷进行个体化治疗。治疗方案包括单纯的腹壁PSM病灶的切除术,联合或不联合辅助放化疗。放化疗已被证明具有一定治疗疗效和姑息性的手术效果,包括缩小肿瘤的大小和缓解与腹壁转移相关的腹痛。当PSM为广泛复发时,即“非孤立性”PSM,则应采用原发恶性肿瘤复发的治疗方案。最近的一项对子宫内膜癌和宫颈癌术后发生PSM的患者进行研究的结果支持手术联合辅助放化疗治疗PSM。Palomba等学者对12例接受了分期手术和辅助治疗随后发生了PSM的子宫内膜癌患者进行了研究。在12例患者中有4例平均术后25个月发生了“孤立性”PSM,剩余8例为“非孤立性”。75%的PSM患者接受了手术切除后行放化疗,其余患者仅接受放化疗,未手术切除PSM。结果显示接受手术切除联合放化疗的患者的生存期至少增加了5个月。 1、选择合适的患者: 患者的选择可能是降低PSM风险的最重要因素之一。研究证实PSM的发生与肿瘤的侵袭性(较晚的肿瘤分期、高级别组织学或大量腹水)密切相关。因此,不建议对晚期疾病、高危组织学或腹水多的患者进行腹腔镜手术。 2、手术方法的改良: 尽管目前PSM的发展机制尚未被完全阐明,也缺乏有效预防PSM的有力措施,但现已提出了一些手术改良措施来降低PSM的发生率。包括:1)穿刺套针时应尽量减少组织损伤,合适大小的切口有利于套针的固定,防止意外脱位和脱落,防止气体泄露,同时减少术中套针反复拔出和重置。2)术中尽量减少对瘤体的操作,切除肿瘤的切缘应尽量大、以保证切缘肿瘤细胞阴性,切除的瘤体应立即放入标本袋中取出;3)术中避免 CO2 气体的泄露及骤然的释放,手术结束排放气腹时,应先腹腔内气体排除后再缓慢拔除套针,防止“烟囱效应”;4)应当缩短气腹时间;6)在套针拔出前,充分冲洗腹腔、器械及穿刺口。一些药物的冲洗已被证实可用于降低PSM风险,包括肝素、聚维酮碘、化疗药物等;7)研究显示缝合5 mm以上的穿刺孔筋膜有助于减少PSM 的发生。 3、气腹的改良: 气腹在腹腔镜手术后肿瘤腹腔播散和PSM的发展中起着至关重要的作用。CO2充气可造成整个腹腔弥漫性损伤,并促进扩散的肿瘤细胞的腹腔播散。但是关于氦气气腹或无气腹腔镜对PSM发展的影响尚存在争议。Gupta等学者在腹腔镜氦气充气或无气腹腔镜手术中显示出较低的PSM发生率。然而,在一些动物研究中,并没有证明用氦气或无气腹腔镜技术进行充气的优势。不过,采用加温湿化的CO2,降低肿瘤细胞的雾化状态,已经显示出预防腹腔播散和PSM的有效性,展现出来了一定的前景。 4、穿刺孔部位的切除 鉴于在腹腔镜手术后患者中发现的PSM的较高发病率,对穿刺切口部位实施切除(port site resection,PSR)似乎是避免PSM的一种选择。然而,关于其对预后的影响尚存在争议。现有研究发现,实施PSR对患者生存没有优势,并可导致切口相关并发症的发生率更高。Maker等学者也对PSR的必要性提出了质疑。研究证实PSR与OS的改善或疾病复发无关,且实施PSR与微创手术的原则是相悖的(腹腔镜手术一个主要的优势就是伤口小)。总体而言,目前不仅没有数据支持腹腔镜手术后常规实施PSR,而且PSM对预后的影响尚不清楚。 PSM是腹腔镜手术后特有并发症,发病机制主要涉及宿主免疫反应、CO2及气腹、穿刺孔的直接污染和手术操作技术等因素。严格遵守“无瘤原则”是良好手术结局的基础,同时应谨慎地采用改良的手术方法。PSM的治疗应选择手术为主,放化疗为辅的综合管理策略。对于没有肉眼可见PSM的患者,不建议PSR以预防PSM。