吸入性mRNA疫苗是否安全有效?临床前研究综述
时间:2022-12-11 23:40:15 热度:37.1℃ 作者:网络
肌肉注射的mRNA疫苗已被证明在SARS-CoV-2大流行中有效和安全。但肌内注射mRNA疫苗的效果在接种疫苗接种后的几个月内减弱,这使得频繁的加强注射成为必要的。为增强加强针效果并降低给药难度,肺部给药是一个不错的选择。2022年10月,发表于EXPERT OPINION ON DRUG DELIVERY上的一篇综述“Are inhaled mRNA vaccines safe and effective? A review of preclinical studies”,回顾总结了已发表的关于肺部给药mRNA疫苗的安全性和有效性的临床前(动物)研究。文章介绍了有关mRNA疫苗和疫苗接种免疫机制的基础知识,之后对已发表的动物研究进行了评估,包括肺部递送mRNA的生物分布,细胞摄取,诱发的免疫反应,保护效果以及安全性。并提出有必要将肌注疫苗和吸入疫苗进行头对头比较。

SARS-CoV-2大流行期间,mRNA疫苗被BioNTech/辉瑞和Moderna两家公司成功开发并在全球多个国家使用。通过肌内注射接种2剂SARS-CoV-2(B.1.1.7变体)的患者在感染SARS-CoV-2(B.1.1.7变体)后,住院率可降低90%以上。然而,这些疫苗所赋予的保护作用在接种疫苗后的几个月内减弱,即使在接种了3剂疫苗的个体中也是如此。免疫力减弱的原因是免疫反应降低,或者病毒突变导致抗原与疫苗中使用的原始株有明显差别,很可能这两个原因都起作用。频繁加强注射对卫生系统和个人来说是一种负担。此外,疫苗对预防SARS-CoV-2病毒的传播性效果不显著。这些发现说明研究替代给药途径(例如肺内、粘膜内、皮内),改变免疫策略十分必要。
为了提高疫苗的功效,使用与自然感染途径相同的疫苗给药途径可能是有益的。吸入性mRNA疫苗无需注射器没有针刺损伤,也不需要护士注射。此外,这对疫苗接种者来说负担较小。肺部给药最重要的优点还在于,该途径不仅和肌肉注射一样会产生全身免疫应答(例如IgG产生),还会产生局部黏膜免疫应答(例如IgA产生)。肌内注射SARS-CoV-2 mRNA疫苗也可增加血清IgA水平,但血清IgA峰值水平低于血清IgG水平,下降速度更快。此外,研究表明,SARS-CoV-2感染后,粘膜中分泌的IgA水平持续时间更长,比血清IgA水平更有效。研究表明,在小鼠和人类感染或肺部接种流感疫苗后,IgA可产生交叉保护作用。因此,粘膜反应被认为可提高疫苗的疗效。Tomar等人的研究证实了通过肺部途径接种疫苗的价值。研究者比较了BALB/c小鼠的肌内注射与肺部给药,发现前一种方法仅产生IgG滴度,而通过肺部途径给药会产生IgG和IgA滴度。在流感和乙型肝炎疫苗中都观察到了这种效果,这意味着这种接种方式不仅针对呼吸道传染病,而且针对通过血液或体液传播的疾病也能产生免疫反应。因此,通过肺部途径接种mRNA疫苗似乎非常有吸引力。这篇综述根据已发表的动物研究,调查通过肺途径接种mRNA疫苗是否安全有效。
mRNA疫苗
mRNA疫苗含有编码疾病特异性抗原的mRNA,配制成纳米颗粒。构建mRNA序列是疫苗开发的第一步。mRNA是使用体外转录(IVT)生成的。IVT是聚合酶识别DNA的启动子产生多个mRNA拷贝的过程。通过在mRNA编码的开放阅读框(ORF)两侧使用非翻译区域(UTR)并在3'端添加poly-A尾来优化,以实现有效的翻译,增强稳定性。转录后,纯化mRNA并添加其他修饰,例如5'帽(也可在IVT过程中进行加帽)。为了增强mRNA疫苗的效力,还进行了其他修饰,例如修饰碱基取代天然碱基降低了内体RNA敏感蛋白的活化,例如Toll样受体(TLR)7/8。例如,尿苷常被1-甲基假尿苷(m1Ψ)取代,因为后者可避免激活导致细胞翻译抑制的抗病毒免疫应答。这些mRNA修饰可实现有效的抗原表达。
mRNA进入细胞中需要纳米颗粒。使用纳米颗粒至关重要,因为mRNA本身是大分子且带有负电荷不易通过细胞膜。最重要的是,纳米颗粒可以保护单链mRNA分子免受循环核酸酶的降解。在过去的几十年中,已经开发了无数(平台)技术,通常利用聚合物,肽或脂质的独特性质。聚合物的使用,包括合成的(例如聚乙烯亚胺(PEI))或天然的(例如壳聚糖),在过去非常流行,但已慢慢开始让位于基于脂质的纳米颗粒。这种转变是由于LNP安全性更好,更实用。LNP代表了最先进的临床可用技术。以前,使用带正电荷的LNP,而最近中性LNP更常见。LNP由各种类型的磷脂组成,例如可电离脂质、辅助脂质、胆固醇和聚乙二醇(PEG)脂质。这些脂质中的每一种都起着重要作用。在生理结构中,LNP是中性的,但在摄取到内体时,表面可电离的脂质会带电,导致内体破坏并将mRNA释放到细胞质中。其他脂质用于稳定LNP和控制纳米颗粒的大小。LNPs也非常安全,因为在大鼠和猴子试验中的炎症水平低,耐受性好,肌内注射LNP后人的反应原性低。
肌内注射时,含mRNA的纳米颗粒被位于注射部位附近的细胞和位于远端组织(例如淋巴结和肝脏)细胞摄取。能够内化mRNA疫苗的细胞不仅包括树突状细胞和巨噬细胞等抗原呈递细胞(APC),还包括内皮细胞和上皮细胞等其他有核细胞。内吞后,纳米颗粒促进mRNA内体逃逸到细胞质中。mRNA随后被核糖体翻译,产生抗原。然后通过蛋白酶体降解将细胞质中的抗原降解为更小的片段,然后通过主要组织相容性复合物(MHC)-1蛋白将片段呈递到细胞表面。该途径可用于APC和所有其他有核细胞。抗原也可以由APC排泄,从而被APCs再次吸收。在这种情况下,抗原通过溶酶体降解降解成片段,所得片段通过MHC-2在APC表面表达。由于mRNA经过基因改造以使其更稳定,因此mRNA可以在细胞质中停留几天并产生抗原,然后降解。
接种疫苗的免疫机制
一旦APC,特别是树突状细胞,完成抗原加工并通过MHC蛋白在其表面表达肽片段,它们就会通过传入淋巴管向引流淋巴结迁移。在淋巴结中,APC与幼稚淋巴细胞相互作用,这些淋巴细胞携带能够识别特定肽片段的受体,这一过程称为克隆选择。这些淋巴细胞中只有一小部分具有高度特异性的抗原受体。然后这些细胞增殖和分化,导致效应细胞的产生。这一步称为克隆扩增。这一过程产生CD8+细胞毒性T细胞,前者能够杀死感染细胞,后者帮助B细胞成为产生抗体的浆细胞。这代表了适应性免疫应答的细胞成分。体液成分涉及浆细胞产生病毒中和抗体。选定的淋巴细胞也通过传出淋巴结和血液转运到“感染”的组织。一些淋巴细胞在体内持续存在,为病原体或部分病原体提供长期免疫记忆。保护的期限各不相同;就SARS-CoV-2而言,其寿命可能相当短暂(<6个月),特别是当新的VoC出现时。
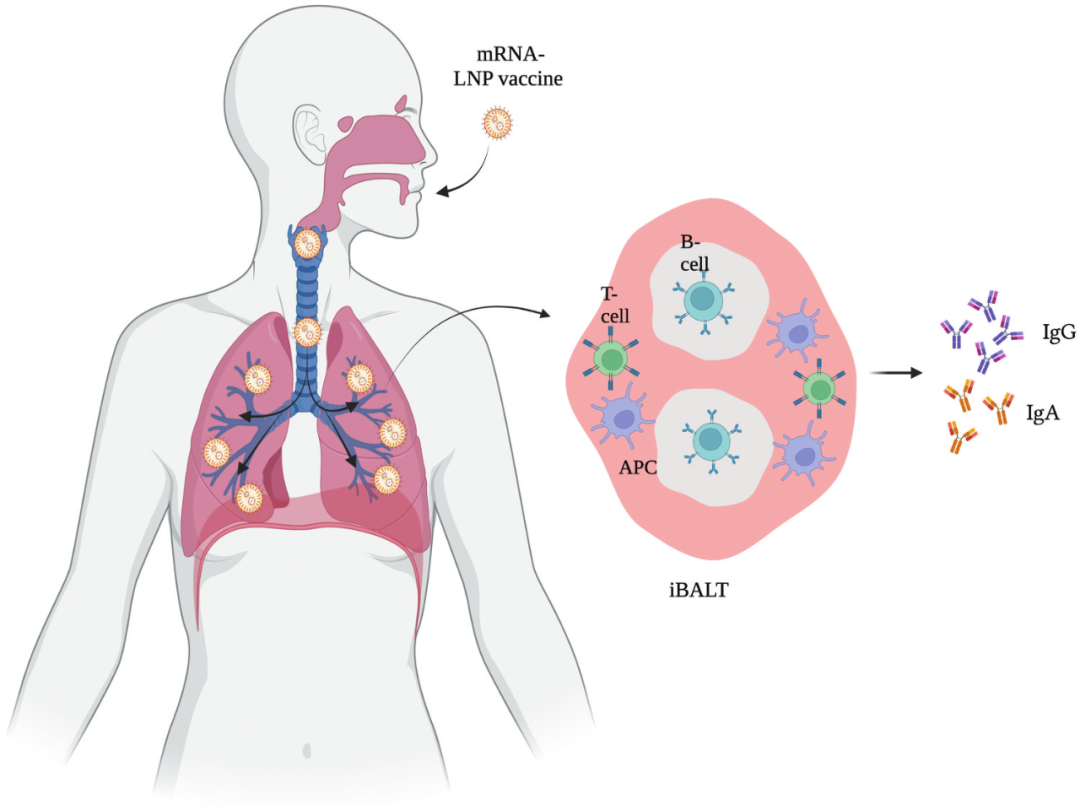
图1 肺部粘膜免疫反应
淋巴系统在协调对病原体的适应性免疫反应中起着重要作用。因此,疫苗的接种途径影响免疫反应也就不足为奇了。与肌内注射不同,肺部使用针对呼吸道传染病毒的疫苗可形成诱导性支气管相关淋巴组织(iBALT)。iBALT代表三级淋巴结构,包含B细胞和浆细胞以及T细胞和APC,是黏膜免疫应答的有效启动位点。iBALT中启动的免疫反应比淋巴结中的免疫反应慢,因为iBALT的形成需要一些时间。尽管如此,iBALT仍能够处理抗原,通过产生IgG和IgA抗体来中和病原体,并在继发感染时迅速反应(图1)。与全身免疫反应相比,该系统还有助于在感染或接种疫苗时产生更广泛的体液免疫反应。其中全身免疫 反应主要触发IgG的产生,在较小程度上触发IgA的产生,黏膜免疫系统触发高水平的IgG以及(局部)IgA的产生。黏膜组织产生的IgA具有重要作用,因为它可以中和病原体并阻止它们与黏膜组织结合。
一旦感染被清除,或当初级适应性免疫应答过去时,效应淋巴细胞和抗体就会积聚在感染部位或疫苗注射部位。这在短期内提供了针对相同病原体的保护。记忆B和T淋巴细胞提供长期保护,它们在再次遇到特定病原体或一小部分病原体时持续提供保护性免疫。再次暴露时,会启动继发性适应性免疫应答。这种反应比原发反应强得多,速度更快。事实上,连续暴露于特定抗原会导致更明显的反应。所得抗体通常对相应靶标具有更好的结合亲和力。例如,BNT162b2和mRNA-1273需要两剂才能产生足够的针对SARS-CoV-2的细胞和体液免疫力,对于某些个体,建议使用三剂。因此,记忆细胞是必不可少的。这些细胞群的维持,无论是在淋巴系统还是粘膜表面,都不需要原始抗原的预先存在;只要记忆细胞暴露于促生存的细胞因子,如IL-7和IL-15,它们就会持续存在。因此,肺部疫苗接种似乎很有希望。
动 物 研 究
作者研究了肺部给予mRNA疫苗是否是肌内注射的安全有效的替代方案。为此,作者回顾了已发表的动物研究,因为缺乏临床数据。使用PubMed/MEDLINE数据库确定研究。确定了 22 篇出版物,其中 6 篇探讨了免疫学作用,12 篇表征了模型 mRNA 的作用,8 篇侧重于使用含 mRNA 的纳米颗粒恢复蛋白质水平(图 2A)。除了有一项研究使用干粉制剂的形式给药外,其余所有研究中,mRNA均以液体制剂的形式肺部给药。即使没有特别关注疫苗接种和保护,对mRNA纳米颗粒进行肺部给药的研究仍然可以提供有价值的信息,例如在生物分布,细胞摄取,免疫原性,蛋白质表达和安全性方面(图2B)。尽管关于肺部药物模拟mRNA的文章数量还不多,但近年来人们的兴趣有所增加(图2C)。表1总结了每项研究的特点。
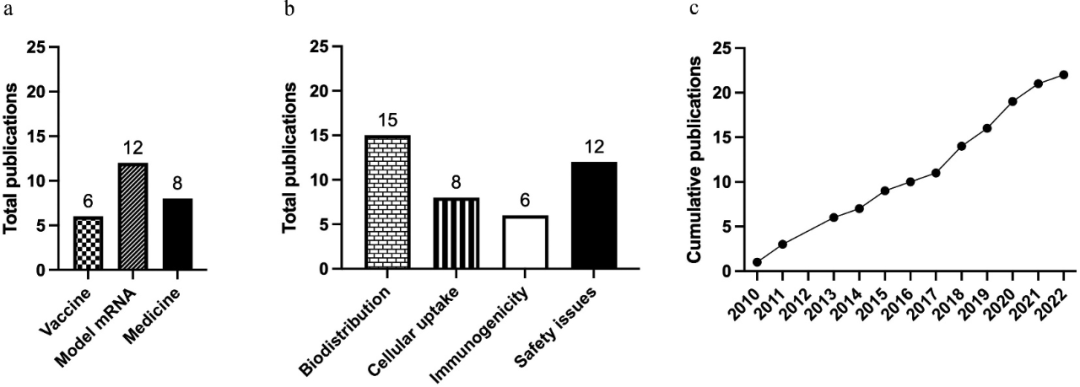
图2. a.将肺部给药的mRNA作为疫苗,模型mRNA或药物的出版物数量。b.本综述中涉及的出版物总量。c.自首次出版以来的累计出版物。
表 1.关于肺部给药mRNA的有效性和安全性的临床前研究汇总

生物分布
肺部疫苗接种的第一步是将制剂施用到气道。因此,作者首先探索了生物分布概况,因为沉积位点已被证明会影响适应性免疫应答。在较早的一份报告中,Su等人表明,鼻内施用的含mRNA的纳米颗粒在给药后12小时仍留在鼻腔中(图3A),然而,肺沉积仍然有限。几年后,Phau等人和Li等人报告了类似的发现:仅在鼻腔中检测到高表达水平的荧光素酶。由于作者施用的体积太少(即每个鼻孔一剂15-20μL),因此观察到有限的肺沉积。如Robinson等人所示,较大的体积和重复的鼻内给药(例如两次剂量的20μL)确实会导致含有mRNA的纳米颗粒在整个肺部的相当均匀的沉积。
除了体积之外,用于将含有mRNA的纳米部分输送到肺部的装置也是相关的。使用微型喷雾器和雾化器,可以吸入大体积(50-100μL)药物,从而确保含有mRNA的纳米颗粒到达外周气道。例如,Patel等人使用雾化器施用肺部mRNA纳米颗粒,并显示mRNA分布在每个叶中(图3B,C)。免疫荧光染色显示,使用微型喷雾器或雾化器施用肺部的含mRNA-的纳米颗粒均匀分布在整个肺部(图3D)。两篇出版物描述,它们通过滴注或喷洒在气管内递送mRNA纳米颗粒。使用这些技术,含有mRNA的纳米颗粒也到达了更深的肺部。应详细检查肺部递送mRNA疫苗的沉积部位,因为已知疫苗的理想沉积部位因疾病而异。由于肺组织是脆弱的,因此需要一种精细但有效的免疫反应,以尽量减少不良反应。
mRNA纳米颗粒在鼻腔或肺中应有足够的停留时间,因为mRNA需要时间被细胞吸收并产生抗原。停留时间受纳米颗粒类型的影响。例如,Li等人表明,含mRNA的PEI纳米颗粒在鼻腔中的荧光信号在1 h内衰减,并且信号明显低于环糊精-PEI(CP2k)纳米颗粒的荧光信号。除了停留时间外,转染效率还取决于纳米颗粒的类型。Patel等人发现,包封在PEI纳米颗粒中的mRNA比含有mRNA的hDD90-118纳米颗粒翻译成的蛋白质要少得多。脂质纳米颗粒被认为是生产蛋白质的最佳载体,如Van Hoecke和Pardi等人的研究都显示出高蛋白质浓度,在肺部给药后24小时达到峰值,48小时后,肺部检测不到蛋白质。总之,这些研究强调了实现mRNA疫苗肺沉积的重要性,以及需要使用在气道中具有足够长停留时间的沉积方案或制剂,以便被细胞吸收并产生足够量的抗原。
细胞摄取
一旦含有mRNA的纳米颗粒被输送到气道中,它们应该被细胞内化以启动蛋白质的产生。然而,尚不完全清楚纳米颗粒通过哪种机制和哪些细胞内化。如细胞培养物所示,提出的纳米颗粒摄取机制是内吞和胞吞作用。我们期望这些摄取机制确保肺部给药后细胞对mRNA纳米颗粒的摄取,尽管似乎只有APC吸收纳米颗粒,但有证据表明它们也可以被非免疫细胞内化。例如,Patel等人使用流式细胞组试图揭示上皮细胞和内皮细胞吸收含有荧光素酶mRNA的聚(β-氨基酯)(PBAE)纳米颗粒。这可能与构成粒子的材料的差异有关。APCs可能以相对非特异性的方式吸收纳米颗粒,而对于其他细胞类型,它可能取决于材料。同样,Li等人表明,包封在CP2k纳米颗粒中的mRNA被鼻上皮细胞和鼻相关淋巴组织(NALT)吸收。然而,目前尚不清楚这些mRNA-CP2k纳米颗粒是否也最终进入肺部。Mays等人证明了大量细胞类型的广泛吸收,他们使用编码Foxp3的裸mRNA试图治疗过敏性哮喘。作者发现,mRNA被嗜酸性粒细胞、CD4+T细胞、肺泡巨噬细胞、肺泡II.型细胞以及中性粒细胞和淋巴细胞吸收,但程度较小。考虑到裸mRNA的摄取在体外被证明可以忽略不计,因为其体积大、带负电荷以及对核酸酶的敏感性,这些发现是显著的。总的来说,这些研究确实表明,纳米颗粒在通过肺途径吸收时,大部分被APCs内化,这并不奇怪,因为它们已知具有巨大的吞噬能力。
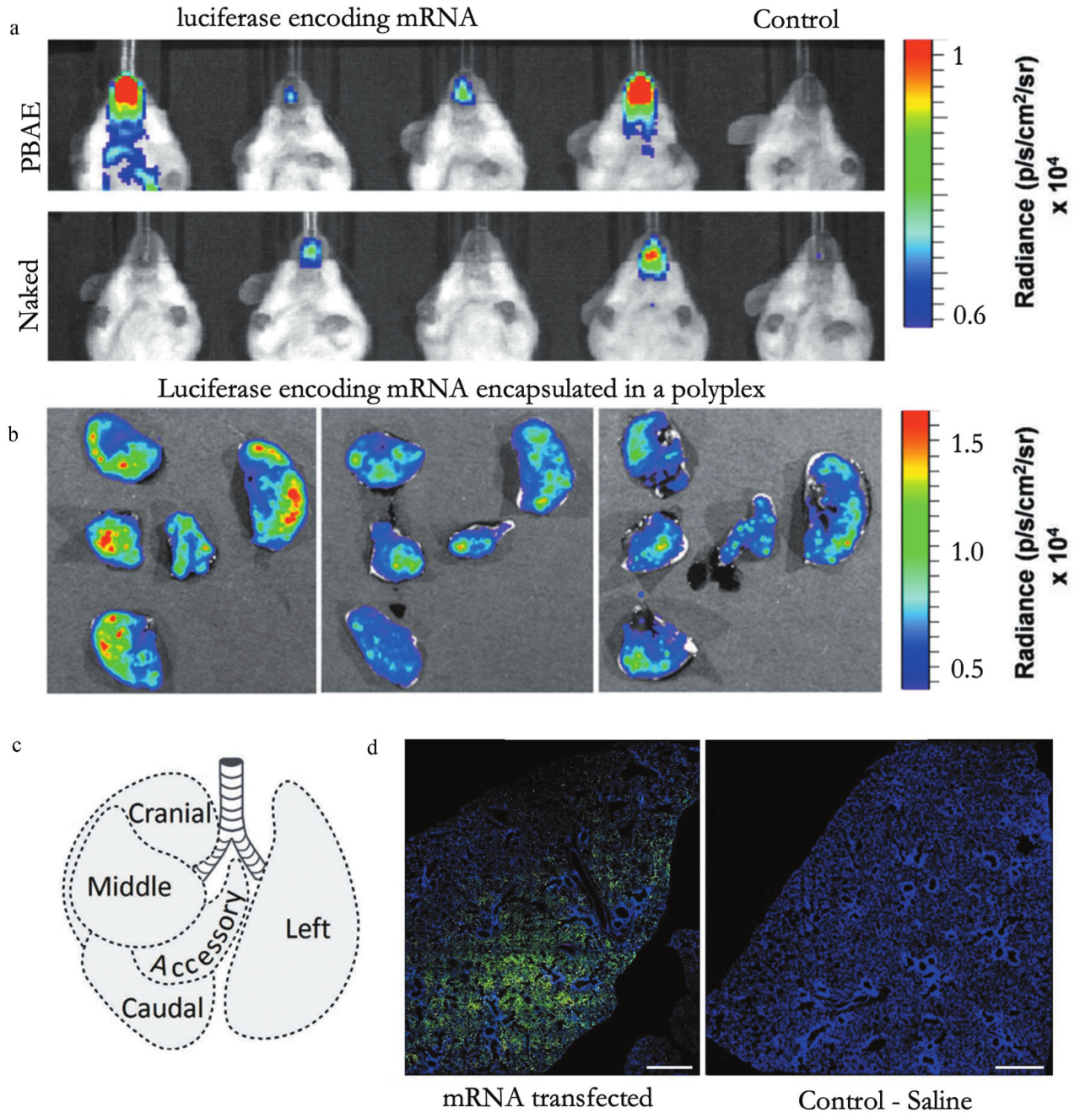
图3.生物分布
a.Su等人的研究显示了鼻腔中mRNA的表达。b.Patel等人的研究显示了肺给药mRNA在每个叶中的生物分布。c.小鼠肺的五个叶。d.Tiwari等人的研究显示了免疫组织化学染色。
免疫原性
细胞摄取mRNA疫苗后应进行蛋白表达,诱导有效的免疫反应。因此,作者仔细研究了描述体液和细胞反应以及肺部疫苗接种所赋予的保护程度的研究。六项已发表的动物研究提供了体液和/或细胞反应的数据,其中三项还进行了攻毒实验(表2)。在每项研究中,mRNA疫苗通过鼻内给药、使用足够的容量或气管内滴注输送到鼻腔或肺部。
体液免疫应答
体液或抗体免疫应答对于中和异物、防止病原体附着在宿主细胞上以及标记病原体以进行破坏至关重要。Li等人报告了一项IgA和IgG滴度数据的研究。在这项研究中,小鼠鼻内使用编码人免疫缺陷病毒(HIV)gp120的mRNA疫苗可增加子宫颈和鼻组织中的IgG和IgA滴度。作者还证实了将mRNA掺入纳米颗粒中的重要性,因为IgG和IgA水平明显高于裸mRNA。此外,纳米颗粒的类型会影响IgA,并在较小程度上影响IgG水平。由PEI制备的纳米颗粒产生的抗体滴度低于CP2k制成的纳米颗粒。造成这种差异的原因尚不完全清楚,但可能是由PEI的内在毒性引起的,导致吸收纳米颗粒(例如APC)的细胞死亡或不同纳米颗粒之间摄取效率的变化。不幸的是,Li等人在接种疫苗后没有让小鼠感染HIV,因此不知道是否给予了保护。后续,作者用编码卵清蛋白的mRNA疫苗治疗小鼠。纳米颗粒由PEI或CP2k制成,后者被证明可产生更高水平的阴道IgA和IgG。然而,目前尚不清楚肺黏膜中的抗体水平是否遵循相同的模式。
后来,Hajam等人使用空壳聚糖纳米颗粒,含有流感HA2和M2E蛋白的壳聚糖纳米颗粒,或含有流感HA2和M2E蛋白的壳聚糖纳米颗粒以及编码这些蛋白质的mRNA研究了肺接种疫苗后鸡肺粘膜中IgA的产生。向纳米颗粒中添加mRNA导致IgA水平高于仅含有蛋白的纳米颗粒。对于IgG滴度,未观察到这种效应。这些作者还用活流感病毒挑战接种疫苗的鸡。同时接受蛋白质和含mRNA纳米颗粒的鸡的病毒中和滴度明显高于仅接受含蛋白质纳米颗粒的鸡。不幸的是,肌内注射和肺部给药之间的头对头比较非常有限。事实上,已知唯一这样做的研究是由Anderluzzi等人进行的。他检查了编码狂犬病病毒糖蛋白(RVG)的肺递送mRNA,该mRNA封装在小鼠的四种不同的脂质纳米颗粒中(表2)。虽然四种类型的脂质纳米颗粒在脂质组成上仅略有不同,但它们的抗RVG IgG反应在肌内注射时显著不同。肺部疫苗接种后未显示体液反应,因为mRNA疫苗被吞咽并且没有到达肺部。鼻内注射疫苗时可能发生咽部沉积,然后是粘液纤毛清除,导致吞咽mRNA纳米颗粒。总之,这些研究表明,肺部给药会导致IgA和IgG滴度增加。然而,相对于肌内给药后实现的保护,这种水平在多大程度上提供保护还有待观察。
表2 肺mRNA疫苗接种研究
细胞免疫反应
几项研究检查了肺部给药的mRNA疫苗是否诱导细胞免疫反应(表2)。Phau等人进行了第一项检查肺mRNA疫苗接种后T细胞反应的研究。这些研究人员研究了mRNA疫苗是否诱导抗肿瘤免疫反应。鼻内疫苗接种后,在接种了mRNA纳米颗粒的小鼠的脾脏中发现了CD8 + T细胞,但裸mRNA并非如此。这表明,当mRNA封装在纳米颗粒中时,产生的抗原只能触发CD8 + T细胞抗肿瘤反应,从而确保高效转染。然而,没有研究记忆细胞是否形成。在Li等人的两项后续研究中表明细胞免疫反应取决于所使用的纳米颗粒的类型。接种CP2k纳米颗粒后的CD8+和CD4+T细胞反应显著高于接种PEI纳米颗粒、CP600纳米颗粒和裸mRNA后。Mai等人还表明载体影响细胞免疫反应。在这项研究中,作者使用阳离子脂质体/鱼精蛋白复合物接种了编码CK19的mRNA疫苗。这些颗粒显示出比仅由脂质体或鱼精蛋白制成的纳米颗粒更高水平的CD8 +和CD4 + T细胞。同年,哈贾姆等人表明,用流感HA2和M2E蛋白以及编码这些蛋白的mRNA对壳聚糖纳米颗粒进行肺部给药导致CD4 + T细胞增加和CD8 + T细胞适度增加。
然而,这些研究都没有直接比较肺部给药和肌内注射。为了确定mRNA的肺递送是否导致与肌内注射不同的免疫反应,应考虑两种给药途径。到目前为止,只有Anderluzzi等检查了肌肉注射或肺部给予小鼠mRNA疫苗后的细胞免疫反应。与体液免疫应答类似,纳米颗粒的脂质组成决定了肌内给药后的细胞免疫应答。由于疫苗被吞咽并且没有到达肺部,因此无法确定肺部给药后的细胞免疫反应。总之,这些研究表明,肺部给予mRNA疫苗会导致CD8+和CD4+T细胞水平升高。然而,目前尚不清楚这些水平与肌内给药后获得的水平相比如何。
疫苗保护效果
mRNA疫苗的目的是提供保护。Hajam等人表明,用壳聚糖纳米颗粒接种含有HA2和M2E蛋白和mRNA或仅含有HA2和M2E蛋白的纳米颗粒的鸡具有低病毒载量,其肺部组织学在流感攻击后没有显示炎症迹象。接种空壳聚糖纳米颗粒的鸡在流感攻击后表现出较高的病毒载量和肺部炎症。肺部递送的编码抗体的裸mRNA也有保护作用。当小鼠在mRNA治疗后接受病毒攻击时,寿命延长,肺组织学正常,而未接受mRNA治疗的小鼠在病毒攻击后寿命较短,肺部出现严重炎症。含mRNA的纳米颗粒也可以产生抗病原体蛋白。研究表明,接受含有编码流感感染期间重要蛋白质的mRNA的纳米颗粒(即FcγRIV VHH-M2e VHH和aFI6)的小鼠在受到活H1N1和H3N2流感病毒的攻毒后首先体重减轻,但它们在几天内恢复了。未接受mRNA纳米颗粒的小鼠体重减轻过多并达到人道终点。总而言之,肺递送的mRNA疫苗和编码抗体mRNA的纳米颗粒都能提供保护。然而,同样不清楚这些保护作用与肌内注射后的保护有何关系。

图4.肺mRNA给药后的肺组织学。
a.吸入三剂含有mRNA的bPEI和hDD90-118纳米颗粒后第8天小鼠肺的组织学。在接受bPEI或hDD90-118纳米颗粒的小鼠的肺部仍有肺泡和细支气管结构。暴露于bPEI的肺部确实显示红细胞,和肺泡巨噬细胞。b.未经治疗的小鼠的肺部看起来很健康。用10μg脂多糖(LPS)气管内处理的小鼠肺显示气空间分布不规则,观察到炎症细胞浸润到肺泡和间质空间。用mRNA PEG12KL4纳米颗粒处理的小鼠的肺未显示炎症。
安全性
除了评估疗效外,我们还研究了肺部给予含有mRNA的纳米颗粒是否安全。mRNA疫苗的几种成分可能会导致安全问题,其中包括mRNA,产生的抗原,纳米颗粒和剂量。肺部接种的mRNA疫苗的安全性取决于所用纳米颗粒的成分、结构和生理特性。Li等人表明,包封在CP2k和CP600纳米颗粒中的mRNA不会引起组织形态的实质性变化,而PEI显示出IL-6水平升高,IL-6是一种已知的促炎细胞因子。Patel等人也给出了类似的结果。使用H&E染色,他们发现含有mRNA的hDD90-118纳米颗粒的肺部递送导致正常的肺组织学检查,并且未观察到体重减轻。然而,包封在PEI中的mRNA导致体重减轻,尽管没有观察到肺部炎症(图4A)。Tiwari等人证实了这一结果,他们还表明,包裹在PEI纳米颗粒中的mRNA的肺递送导致小鼠体重减轻。这些研究表明,PEI纳米颗粒具有毒性,不能应用于mRNA的肺部递送。
除了纳米颗粒,裸mRNA也引起了安全问题。Lorenzi等人表明,在小鼠中肺部施用裸mRNA导致TNFα水平升高,TNFα是一种促炎细胞因子,这可能是由于缺乏m1Ψ引起的。值得注意的是,Legere等人显示出相反的结果。这些研究人员发现,在马的支气管中转染裸mRNA不会导致炎症。这很有趣,因为裸mRNA已被证明会导致TLR 7/8的激活,TLR 7/8在先天炎症反应中起作用。因此,这种炎症反应可能是物种依赖性的。除了纳米颗粒在炎症中的作用外,剂量也很重要。Qiu等人表明,向小鼠肺部施用5μg含mRNA-的纳米颗粒不会导致肺部发炎,也没有观察到体重减轻(图4B)。然而,肺部递送10μg相同类型的纳米颗粒确导致促炎细胞因子增加,并导致体重减轻6%。Van Hoecke等人的研究证实了这些发现。这些研究人员还发现,在向小鼠肺部施用5μg含mRNA的纳米颗粒后,促炎细胞因子水平较低。幸运的是,给予裸纳米颗粒和含mRNA的纳米颗粒后大多数动物研究显示肺部后促炎细胞因子没有增加。总而言之,肺递送含mRNA的纳米颗粒的安全性主要取决于纳米颗粒的组成和剂量。
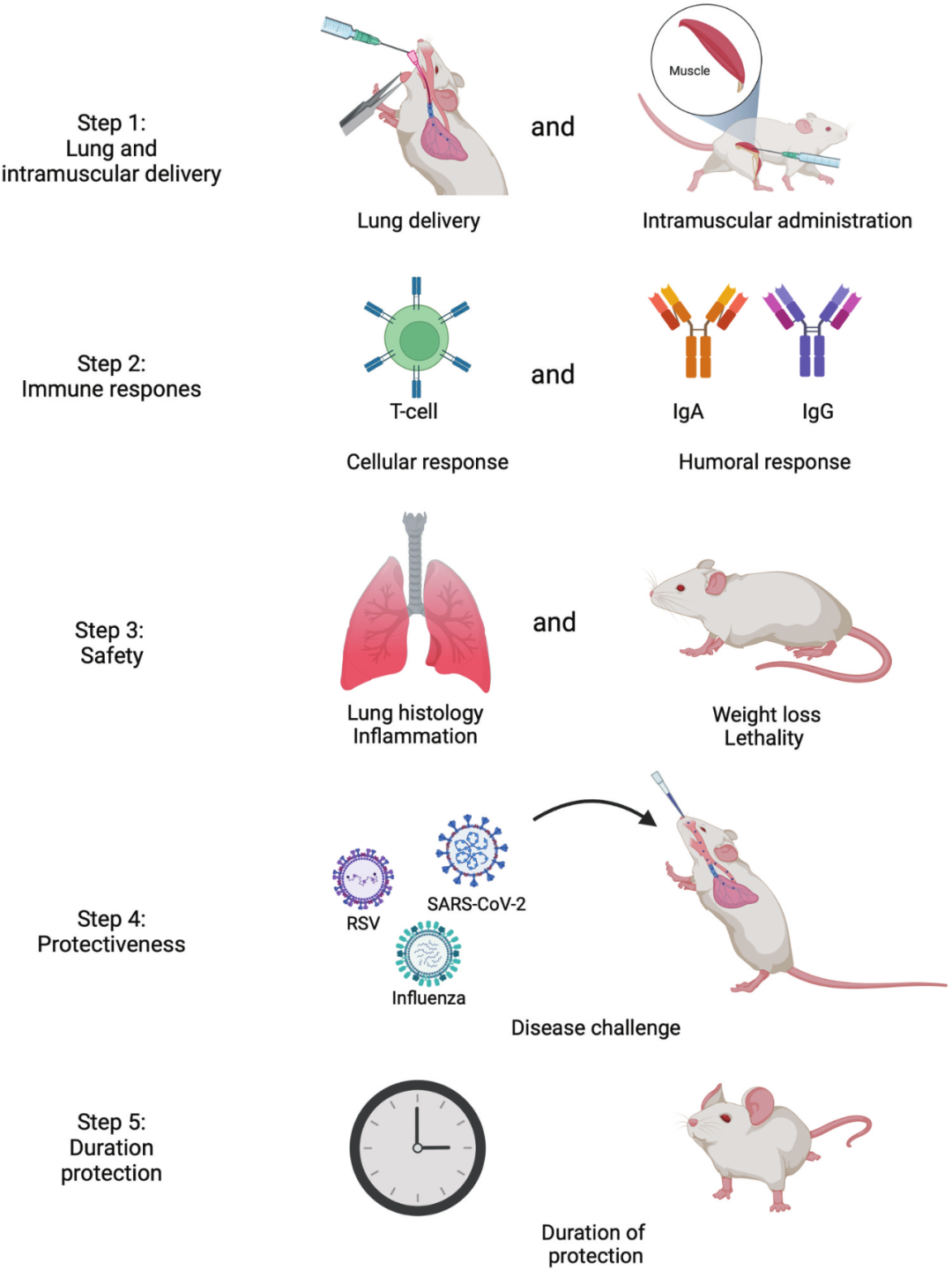
图5. 肺或肌内递送的mRNA疫苗开发路线图
需要采取的步骤来检查mRNA疫苗的肺部递送是否安全有效。步骤1:一组小鼠用mRNA疫苗肺部接种疫苗,一组肌肉注射。步骤2:测量两组小鼠的细胞和体液反应。第 3 步:通过测量肺部组织学、炎症、体重减轻和致死率来评估 mRNA 疫苗的安全性。步骤4:对小鼠进行攻毒,以评估疫苗是否具有保护作用。第 5 步:测量保护期限。
结 论
本篇综述仔细总结了肺部给药mRNA疫苗的动物研究。这些研究表明,当适当地在肺部施用含有mRNA的疫苗时,可以实现mRNA在肺部的均匀分布。在肺递送时,mRNA主要被APC吸收,因为它们具有吞噬能力。一些研究还表明,这种方法能够保护动物免受病毒侵害。在安全性方面,能够确定与制备纳米颗粒的材料相关的一些问题; 例如,PEI引起急性炎症。在今后的研究中,应在肺部给药和肌内注射之间进行比较。这将有益于我们对对肺部给予mRNA疫苗的深入理解,比如是否可以节省剂量以及提供更好的保护。
专 家 意 见
作者在调查研究肺递送mRNA的文章时发现了一些遗漏和挑战。例如,缺乏关于细胞吸收含有纳米颗粒的mRNA机制的基本数据,关于mRNA产生的蛋白质量的定量数据,以及产生的蛋白质量与启动的免疫反应程度之间的联系。此外,这些文章在研究mRNA疫苗的肺部递送时没有将肌内注射mRNA疫苗作为对照。将来,建议调查体液和细胞反应的差异,以头对头比较肌内注射和肺部使用mRNA疫苗之间的比较,特别是关于IgA滴度的差异。因为IgA在抗呼吸道感染的体液黏膜免疫应答中起关键作用,并导致交叉保护。与此一致,研究表明,由于肺部疫苗接种后IgA水平升高,啮齿动物肺内和鼻内递送的SARS-CoV疫苗和流感疫苗比肌内注射疫苗具有更好的感染保护作用。此外,未来的研究应调查免疫反应是否导致保护,以及通过肺部疫苗接种的免疫力持续多长时间(图5)。
除了诱导保护性免疫反应外,还应关注安全性。据报道,肺部施用PEI聚合物基纳米颗粒导致促炎细胞因子水平升高,动物体重减轻,表明PEI毒性太大。根据本综述中讨论的动物研究,携带mRNA的脂质纳米颗粒被认为是安全的。此外,肌内递送SARS-CoV-2的mRNA疫苗的临床数据显示,脂质纳米颗粒是安全的,肌内递送的mRNA脂质纳米颗粒用于治疗不同类型癌症的临床I期和II期试验的参与者对脂质纳米颗粒的耐受性非常好。然而,关于脂质纳米颗粒在肺递送后的安全性的详细信息尚不清楚。有几种技术可用于确定肺部给药纳米颗粒的毒性:H&E染色,脱氧核苷酸转移酶生物素-dUTP缺口末端标记(TUNEL)和KI67。使用这些技术,可以分别检查炎症、细胞死亡和细胞增殖。一种相对较新的毒性检查技术是人肺切片,这是一种将精确切割的肺切片暴露于目标化合物的技术。组织切片对于短期毒性研究特别有用。然而,我们建议使用精心挑选的动物模型来研究活体(例如非人灵长类动物)中mRNA疫苗的安全性、免疫应答和保护。
当有充分信息表明肺内给药mRNA疫苗是安全有效以后,应开发合适的可吸入制剂。目前有多种吸入装置,例如软雾吸入器、雾化器、定量吸入器和干粉吸入器(DPIs)。在这些设备中,DPI特别令人感兴趣,因为它们易于分发且管理简单。与液体制剂相比,DPIs肺部疫苗接种有几个优势。适用于吸入的mRNA疫苗粉末可以通过喷雾干燥或喷雾冷冻干燥与稳定赋形剂相结合来设计。糖类稳定赋形剂对于制备冻干制剂或许非常有用,或可在喷雾干燥和喷雾冷冻干燥中实际应用。最好能设计筛选出常温条件下长期稳定的LNP配方非常重要。
在将mRNA疫苗配制成可吸入的干粉时,应特别注意患有呼吸系统不适的患者是否耐受性良好,尤其是慢性并患者(例如慢性阻塞性肺病(COPD)、特发性肺纤维化和哮喘)。这些患者的肺结构可能发生严重重塑,不仅影响其吸气能力,还影响其引发有效免疫应答的能力。这可能会影响肺部递送的mRNA疫苗的有效性和安全性。mRNA递送肺部的风险是可能诱发炎症反应。这种风险可以通过修饰mRNA来降低,例如通过m1Ψ代替尿苷。有人认为,对于呼吸系统疾病患者来说,吸入纳米颗粒是安全的,因为几种类型的可吸入纳米颗粒已经用于哮喘、COPD和肺癌的药物,提供了积极的治疗效果。这些数据表明,含有纳米颗粒的mRNA也可以通过呼吸途径安全地给予患有肺部疾病的患者。然而,肺递送mRNA的安全性和有效性方面尚未得到广泛研究。作者建议首先研究不同形式的mRNA和含mRNA的配方(例如纳米颗粒)的安全性和有效性,包括组成,结构和物理性质的影响。预计未来5年内将有更多关于肺部给药和肌肉注射mRNA疫苗的有效性和安全性的比较信息。当安全性和有效性明确时,可以开发干燥和稳定的可吸入制剂,这些制剂应该能被患有呼吸道疾病的患者所耐受。总之,迄今为止的研究结果表明对肺递送mRNA疫苗进行更多研究是值得的。
参考资料:
https://doi.org/10.1080/17425247.2022.2131767


