AMH低水平人群行IVF/ICSI助孕效果分析!
时间:2025-02-27 12:42:05 热度:37.1℃ 作者:网络
【摘要】
目的 分析抗苗勒管激素(AMH)低水平女性行IVF-ICSI-ET助孕的妊娠结局以及在不同年龄组内低AMH水平对妊娠结局的影响。
方法 回顾性分析2018年1月至2022年12月期间于济宁市第一人民医院生殖医学科进行第一周期IVF/ICSI的396例患者的资料,按照AMH水平分为极低AMH组(AMH≤0.5 ng/ml,149例)和低AMH组(0.5 ng/ml<AMH<1.1 ng/ml,247例)两组,比较两组的基本临床资料和临床妊娠结局;再将396例患者按照年龄分为低龄组(≤35岁,181例)和高龄组(>35岁,215例)两组,分析两组在极低AMH和低AMH条件下的妊娠结局和累计活产率。
结果(1)极低AMH和低AMH两组患者间不孕年限、基础雌二醇(E2)和基础孕酮(P)差异均无统计学意义(P>0.05);与低AMH组比较,极低AMH组患者年龄更长、基础FSH和基础LH水平更高(P<0.05),促排卵过程中促性腺激素(Gn)用量更低、Gn天数更短、获卵数更少(P<0.05),累计活产率显著降低(P<0.05)。(2)低龄组患者中低AMH组的获卵数显著高于极低AMH组(P<0.05),但妊娠结局差异均无统计学意义(P>0.05);高龄组患者中低AMH组的获卵数显著高于极低AMH组(P<0.05),且累计活产率也显著高于极低AMH组(P<0.05)。
结论 在低AMH条件下(AMH<1.1 ng/ml)进行IVF/ICSI助孕时,随着AMH水平的降低,累计活产率越低,高龄患者受影响程度更甚。
抗苗勒管激素(AMH)是转化生长因子β家族中的一种糖蛋白,主要在直径≤8 mm的小卵泡颗粒细胞中表达。在卵泡形成过程中,AMH抑制原始卵泡向初级卵泡的转变,并限制早期卵泡的数量,使这些卵泡发展为优势卵泡进行排卵。血清AMH水平与生长中的卵泡数量密切相关,在月经周期内相对稳定,因此AMH作为卵巢储备的标志物受到越来越多的关注,也被广泛应用于辅助生殖治疗妇女的卵巢储备监测。
无论是自然妊娠还是辅助生殖技术(ART)妊娠,女性年龄是影响成功率的最主要因素。随着女性年龄的增长,卵母细胞非整倍体增加,胚胎质量和胚胎发育的潜能降低,从而胚胎着床率降低,胚胎染色体异常以及流产的风险增加。但是在较低的AMH水平下,年龄对妊娠结局的影响如何,研究较少。
随着辅助生殖技术的发展,妊娠相关不良事件乃至累计妊娠结局越来越受到大家的关注,AMH作为辅助受孕后妊娠结局的一个潜在预测因子,对辅助受孕后的妊娠结局的预测作用仍需要进一步的研究,尤其较低水平的血清AMH对妊娠结局的影响尚未可知。因此,本研究分析了低AMH水平对ART妊娠结局的影响,并分析了年龄对低AMH患者行ART助孕妊娠结局的影响。
资料与方法
一、研究对象及分组
统计2018年1月至2022年12月期间于济宁市第一人民医院生殖医学科进行第1周期体外受精/卵胞浆内单精子注射(IVF/ICSI)助孕的396例女性患者为研究对象进行回顾性队列分析。
纳入标准:(1)行IVF/ICSI助孕第1次取卵周期;(2)血清AMH<1.1 ng/ml;(3)冻胚移植的时间截止到2022年12月31日。
排除标准:(1)周期未完结;(2)生育力保存;(3)供精供卵者;(4)患有子宫内膜异位症、高泌乳素血症、甲状腺功能异常等内分泌代谢紊乱;(5)血清AMH值缺失;(6)行胚胎植入前遗传学检测助孕。
将研究对象按照AMH水平分为极低AMH组(AMH≤0.5 ng/ml,149例)和低AMH组(0.5 ng/ml<AMH<1.1 ng/ml,247例);按照年龄进行分组分为低龄组(≤35岁,181例)和高龄组(>35岁,215例),再对这两组分别按照AMH值进行分组,分为极低AMH组(AMH≤0.5 ng/ml,低龄53例,高龄96例)和低AMH组(0.5 ng/ml<AMH<1.1 ng/ml,低龄128例,高龄119例)。
本研究通过济宁市第一人民医院伦理委员会审批[2022伦理研第(103)号]。
二、研究方法
1.诊疗回顾:所有患者根据年龄、基础窦卵泡计数、性激素水平、子宫内膜等情况选择合适的促排卵方案。自然周期和改良的自然周期,在月经周期第6~8天开始监测卵泡发育,根据卵泡大小和激素水平的变化决定扳机时机;其余方案,当3个主导卵泡直径≥17 mm或2个主导卵泡直径≥18 mm时,给予重组人绒毛膜促性腺激素(艾泽;默克雪兰诺,意大利)250 mg扳机,36~38 h后经阴道超声引导下取卵。胚胎移植当天给予黄体酮缓释凝胶(雪诺同;默克雪兰诺,英国)90 mg/d 联合口服地屈孕酮(达芙通;苏威,荷兰)黄体支持。若本周期不符合移植条件,将胚胎冷冻择期解冻移植。
2.观察/分析指标:患者一般资料,包括年龄、体质量指数(BMI)、不孕年限、基础激素水平[雌二醇(E2)、卵泡刺激素(FSH)、黄体生成素(LH)、孕酮(P)和β-人绒毛膜促性腺激素(β-HCG)水平],以及AMH水平;促排卵相关资料,包括促性腺激素(Gn)天数/用量、HCG日子宫内膜厚度、获卵数;胚胎移植及妊娠结局指标,包括移植胚胎类型/数目、胚胎着床率、临床妊娠率、生化妊娠率、流产率、活产率及累计活产率。
移植14 d后抽血检测β-HCG>50 U/L为HCG阳性。于移植后30~35 d进行B超检查,宫内可见孕囊为临床妊娠,若妊娠后未见孕囊则为生化妊娠。早期流产率=妊娠12周内自然流产周期数/临床妊娠周期数×100%、胚胎着床率=可见孕囊数/移植胚胎数×100%、活产率=活产周期数/移植周期数×100%、累计活产率=活产女性人数/取卵周期数×100%。
三、统计学分析
使用SPSS 25.0软件进行统计学分析。正态分布连续变量表示为均值±标准差(X±s),采用独立样本t检验;分类变量以频数(率)[n(%)]表示,采用卡方检验。计算活产率时对可能影响结局的变量进行多因素回归分析,以极低AMH组为参照组,校正混杂因素,计算AMH水平对活产数的影响。P<0.05表示差异有统计学意义。
结 果
一、不同AMH水平患者基本特征及临床结局比较
本研究共纳入396例患者,其中极低AMH组149例,低AMH组247例。
1.基本特征及促排卵相关资料:两组间不孕年限、基础E2和基础P水平比较均无统计学差异(P>0.05);相较于低AMH组,极低AMH组年龄更长、基础FSH和基础LH水平更高(P<0.05),极低AMH组促性腺激素(Gn)用量更低、Gn天数更短、获卵数更少(P<0.05)(表1)。
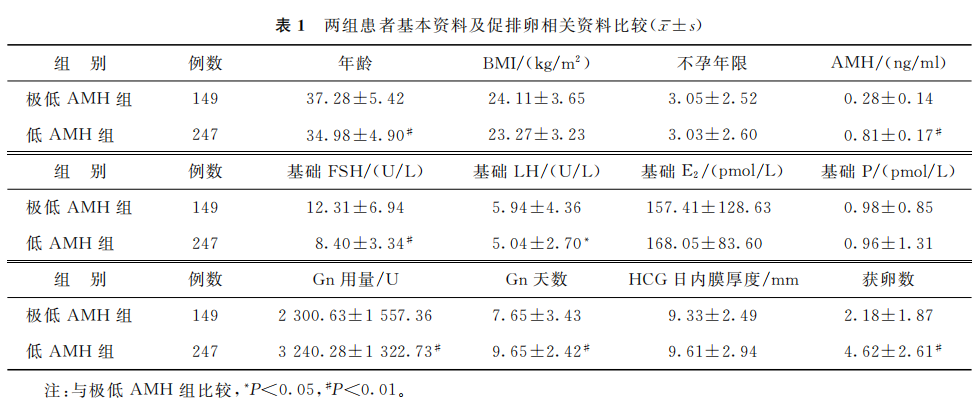
(表1)
2.胚胎移植及妊娠结局:极低AMH组进行了101个移植周期(新鲜周期+解冻周期),低AMH组进行了271个移植周期(新鲜周期+解冻周期)。低AMH组的累计活产率显著高于极低AMH组(P<0.01),组间其他指标比较均无统计学差异(P>0.05)(表2)。
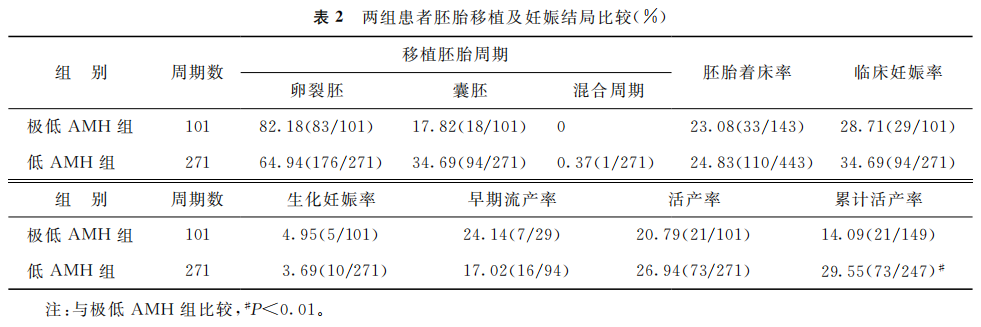
(表2)
二、低龄女性(≤35岁)不同AMH水平患者基本特征及临床结局
该部分研究共纳入181例低龄女性(≤35岁)。按照AMH水平分为极低AMH组(AMH≤0.5 ng/ml,n=53)和低AMH组(0.5 ng/ml<AMH<1.1 ng/ml,n=128)。
1.基本特征及促排卵相关资料:相较于低AMH组,极低AMH组基础FSH水平、基础LH水平更高,ART过程中Gn用量更低、使用天数更少,获卵数更少(P<0.05)(表3)。
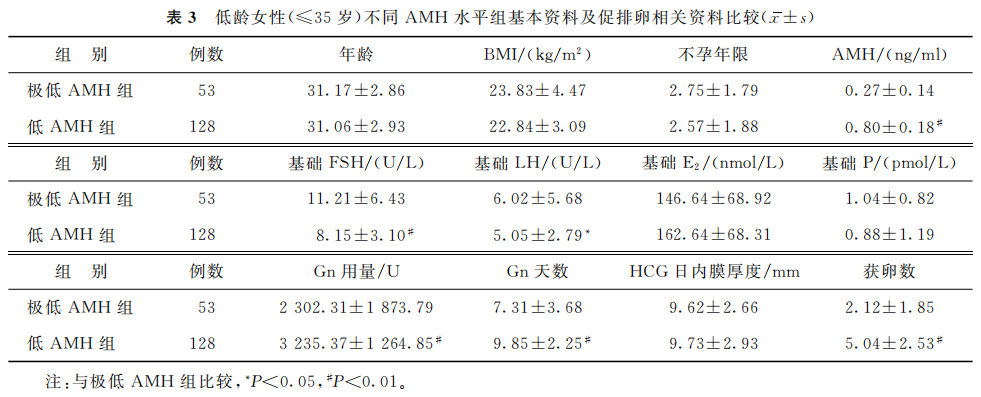
(表3)
2.胚胎移植及妊娠结局:极低AMH组进行了37个胚胎移植周期(新鲜周期+解冻周期),低AMH组进行了146个胚胎移植周期(新鲜周期+解冻周期)。组间各指标比较均无统计学差异(P>0.05)(表4)。
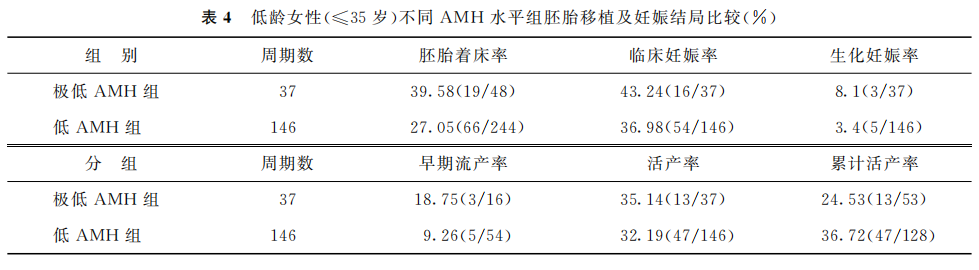
(表4)
三、高龄女性(>35岁)不同AMH水平患者基本特征及临床结局
该部分研究共纳入215例高龄(>35岁)女性患者,同样根据你AMH水平分为极低AMH组(n=96)、低AMH组(n=119)。
1.基本特征及促排卵相关资料:与低AMH组比较,极低AMH组年龄更大、基础FSH水平更高(P<0.05),ART过程中Gn用量更低、天数更少(P<0.05),获卵数更少(P<0.05)(表5)。

(表5)
2.胚胎移植及妊娠结局:极低AMH组进行了64个移植周期(新鲜周期+解冻周期),低AMH组进行了125个移植周期(新鲜周期+解冻周期)。低AMH组的累计活产率显著高于极低AMH组(P<0.01),组间其他指标比较均无统计学差异(P>0.05)(表6)。

(表6)
四、活产率的影响因素分析
Logistic回归分析校正年龄、BMI、基础FSH水平、基础LH水平、Gn用量和天数等因素后,结果表明BMI、年龄和AMH水平是活产率的显著影响因素(P<0.05),随着AMH水平的升高活产率显著增加,而年龄越大、BMI值越高则活产率越低(表7)。
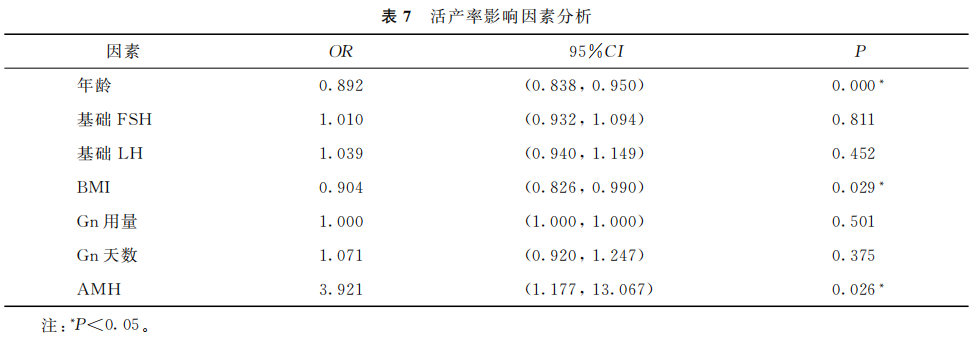
(表7)
讨 论
AMH不仅可以反映女性卵巢中窦卵泡的储备情况,对生殖结局也有一定的预测价值。以往研究大多关注AMH水平对妊娠结局的影响,但是对于低AMH状态下患者的临床结局尤其是对累计活产率的影响研究较少。本研究的目的是分析低AMH水平对ART治疗妊娠结局的影响以及在低AMH条件下年龄对妊娠结局的影响。
ART的临床结局受多种因素影响,包括患者年龄、卵子发育情况和子宫内膜情况等。既往研究表明,血清AMH水平能很好地预测卵巢储备情况以及反映卵巢内窦卵泡的数量,AMH水平与获卵数成正相关。本研究也得到类似结论,无论低龄组(≤35岁)还是高龄组(>35岁)患者的AMH与获卵数成正相关。这表明AMH是卵母细胞“数量”的标志物。在其他物种的研究也得到类似结论。在小鼠中,AMH水平在较年轻时保持不变,只有在年龄较大的时候,AMH水平才能反映原始卵泡的数量,而在所有年龄段,血清AMH水平与生长中的卵泡数量相关。本研究结果中低AMH组(0.5 ng/ml<AMH<1.1 ng/ml)的Gn用量相对较高,可能是由于极低AMH组(AMH≤0.5 ng/ml)患者一般采用自然周期或者改良自然周期,所以Gn用量相对较低。因此,AMH水平可以用来预测获得卵母细胞的数量,协助确定促排卵方案和Gn启动剂量的选择。
影响AMH水平的因素有很多,其中年龄是主要的影响因素,其次还受BMI、吸烟和外源性药物干扰等。一般来讲,年龄越大卵巢储备功能减低、卵泡数目减少,但是年龄也不能完全反映卵巢的储备情况。有研究显示,当患者年龄与AMH水平不一致时,年龄是ART妊娠结局的主要影响因素,年轻女性在低AMH水平下仍具有较好的妊娠结局。也有研究表明,年龄<35岁的患者,AMH水平对妊娠结局并没有明显的影响,而对于年龄>35岁的患者而言,AMH才是影响妊娠结局的关键因素。本研究结果与其一致,在低龄(≤35岁)条件下,妊娠结局受AMH水平变化影响较小;在高龄(>35岁)条件下,低AMH水平组的妊娠结局比极低AMH组好。
随着对妊娠结局的不断研究,累计活产率越来越受到大家的关注,累计活产率是患者一次取卵周期获得的胚胎所有的移植结局。本研究表明:低AMH组的累计活产率显著高于极低AMH组;在低龄组内AMH对妊娠结局没有明显影响,但是在高龄条件下,低AMH组的累计活产率显著高于极低AMH组。AMH水平对累计活产率的影响研究结果也存在争议。田萌萌报道,低龄助孕女性低AMH组累计妊娠率和累计活产率均显著低于正常组,中低AMH组累计妊娠率和累计活产率虽然低于正常AMH组但差异均无统计学意义,但高龄AMH水平对累计妊娠率无明显影响。本研究结果与其不太一致。Zhang等研究显示,当AMH<1.32 ng/ml时,低龄女性累计妊娠率和累计活产率显著降低,而当AMH>3.99 ng/ml时高龄女性的累计妊娠率和累计活产率显著升高。也有研究表明在低龄组AMH水平不同的3组间累计妊娠率和累计活产率均有显著差异,而高龄组不同AMH水平组之间的累计妊娠率和活产率并没有显著差异。不同研究中所观察到的AMH水平和患者年龄对累计活产率的影响有所不同,造成这一差异性结果的可能原因一方面归因于AMH分组取值不一样(本研究关注的是AMH<1.1 ng/ml的人群),另一方面移植的胚胎数目也不一样。
虽然ART能显著提高部分患者的成功受孕率,但是活产率也只有约30%,其中早期流产是最主要的影响因素。有研究表明,血清AMH水平是流产率的独立影响因素,AMH水平降低会增加流产的风险。Jiang等研究表明,年龄>35岁的低AMH水平女性,其胚胎非整倍体的概率增加,流产的风险也显著增加。一项纳入15项研究的系统性Meta分析结果表明,低AMH与复发性流产之间有显著相关性,可以预测复发性胚胎丢失的风险。但也有不同的观点。Peuranpää等的研究纳入了1 383名首次行ART助孕的患者,经过分析发现与正常血清AMH(>2.0 ng/ml)患者相比,低AMH水平(AMH<1.1 ng/ml)和较低水平AMH(1.0 ng/ml<AMH<1.9 ng/ml)患者的生化妊娠率和早期胚胎丢失率均无显著差异。本研究结果与其比较一致,在低水平的AMH条件下(AMH<1.1 ng/ml)的不同AMH水平组间生化妊娠率和早期流产率无显著差异,并且年龄对早期胚胎丢失的影响也比较小(P>0.05)。造成这一结果的差异可能与样本量和研究对象的AMH水平有关。也有一项研究表明用AMH来预测早期流产率需要一个最佳的AMH水平的临界点,初步分析表明该临界值为3.14 ng/ml。总之,AMH水平与胚胎丢失之间的相关性尚无定论。
综上所述,本研究显示低水平的AMH主要影响累计活产率这一指标,并且该差异在在高龄(>35岁)患者中表现较为明显。
文章来源:杨丽,王雪松,姜佳佳,等.抗苗勒管激素低水平人群行IVF/ICSI助孕效果分析[J].生殖医学杂志,2025,34(1):36-42.


