急性心梗闭塞的右冠脉是自发夹层还是术中并发症?
时间:2024-10-21 11:00:16 热度:37.1℃ 作者:网络
右冠脉是什么情况?
病例资料
患者女性,56岁,因持续性胸痛2小时急诊入院。
2小时前患者在家中休息时出现胸痛症状,持续不缓解,主要位于心前区,呈钝痛,伴全身出汗,未服药物,无头晕、头痛、呼吸困难、恶心、呕吐、意识障碍、肢体活动障碍等,观察症状无明显减轻,拨打120求助。
入院查体:
心率62次/分,血压132/73mmHg。双肺呼吸音清,未闻及干湿性啰音。
急诊心电图示下壁大量ST段抬高。
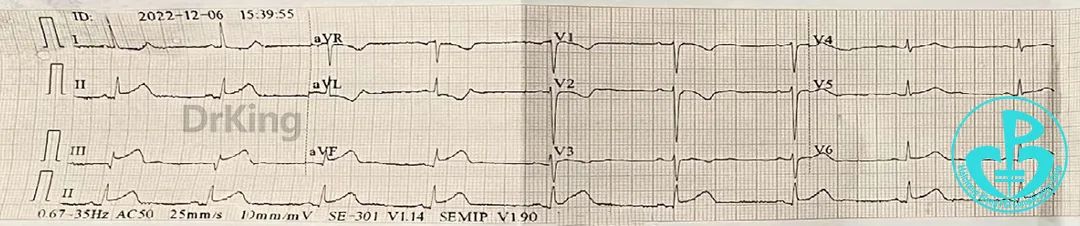
我院医师到达现场后再次复查ECG:Ⅱ、Ⅲ、aVF导联ST段抬高。
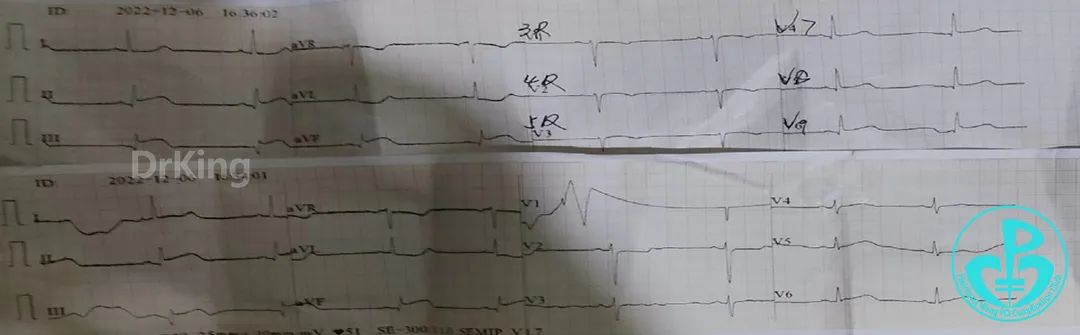
患者诊断明确,为急性下壁ST段抬高型心肌梗死。
给予阿司匹林片300mg、替格瑞洛片180mg、瑞舒伐他汀片20mg嚼服,肝素3000U静脉推注,目前症状已较前缓解,需紧急行冠状动脉造影检查,但由于导管室占台预估约20分钟,在医护人员密切观察下等待导管室激活。
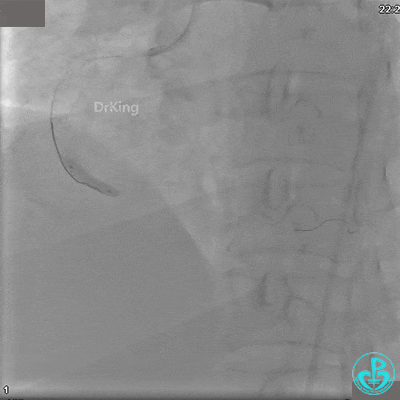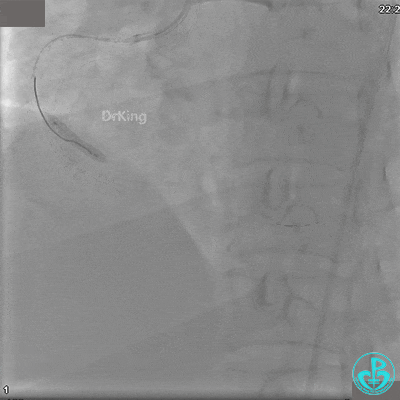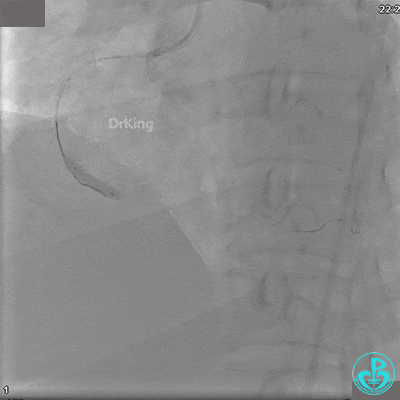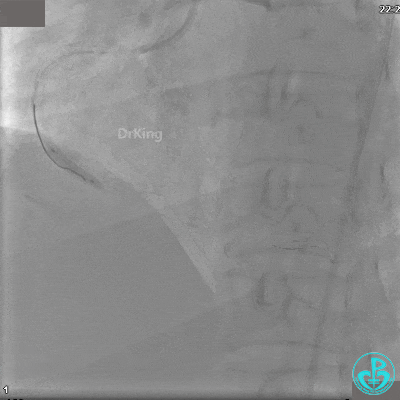
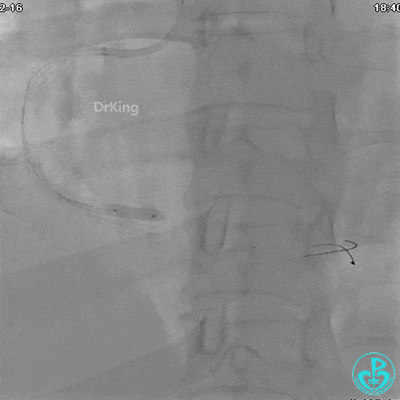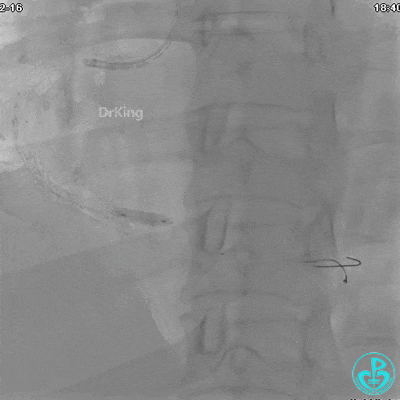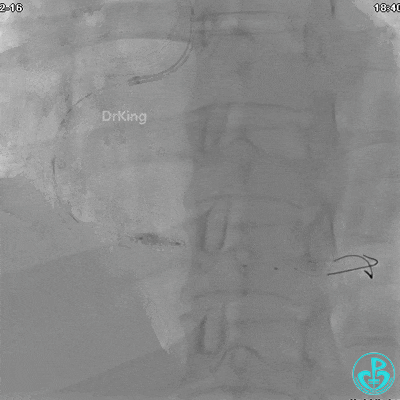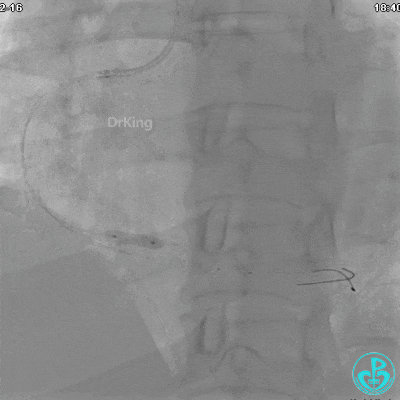
急诊冠状动脉造影
由于右侧桡动脉穿刺困难,选择股动脉穿刺成功后行冠状动脉造影。
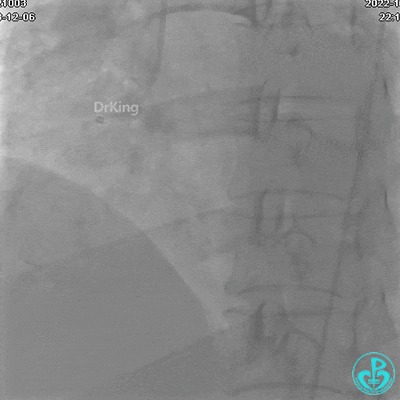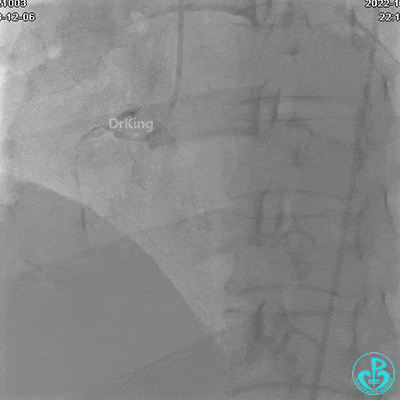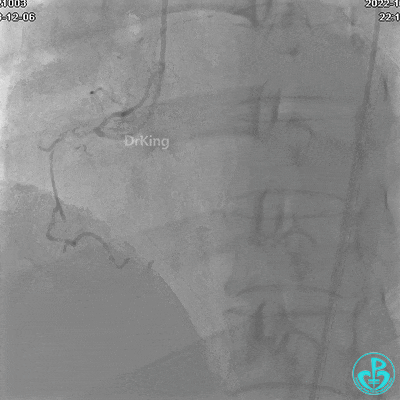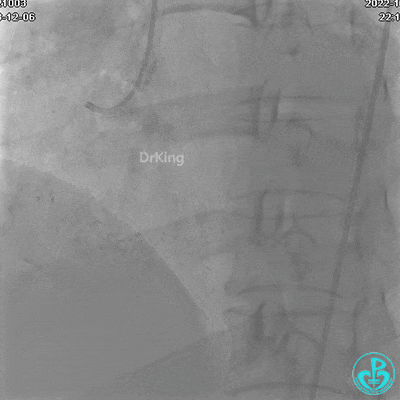
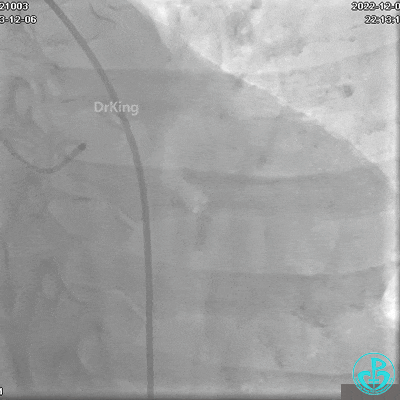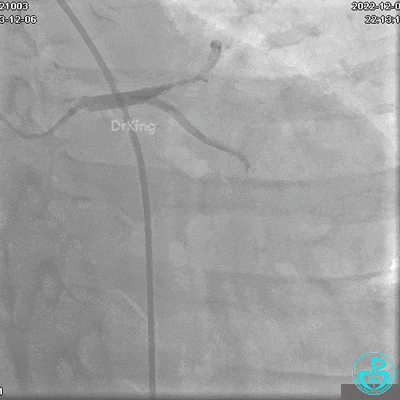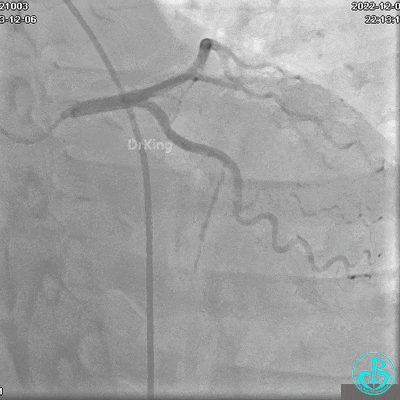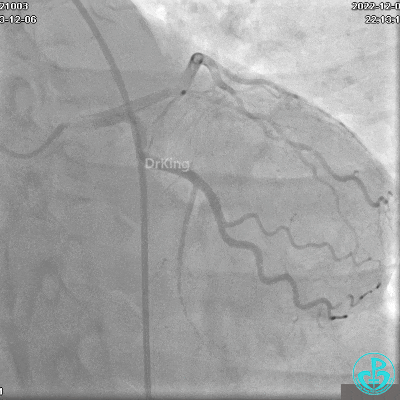
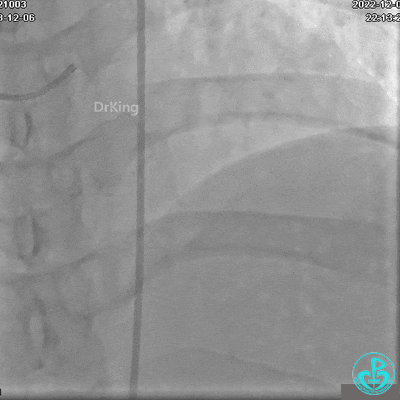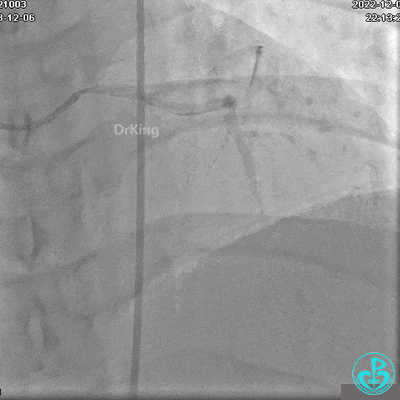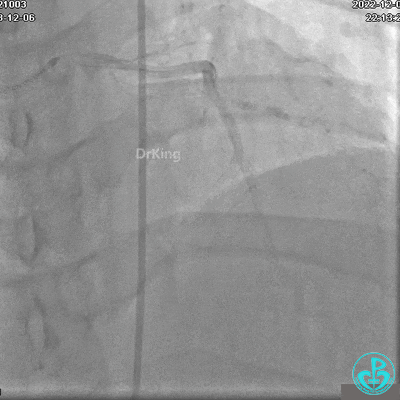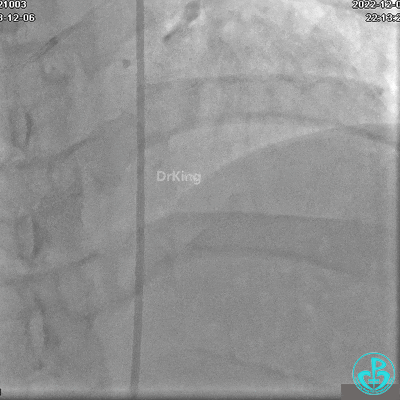
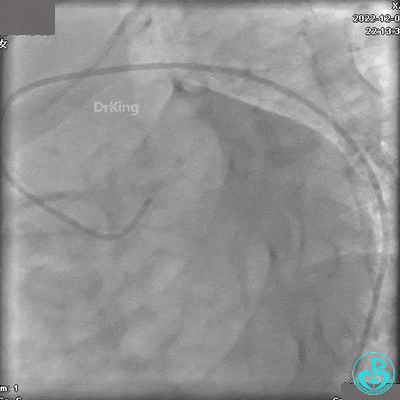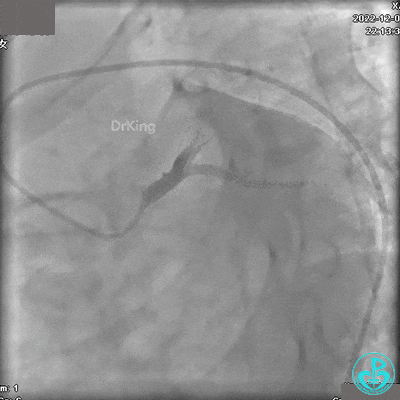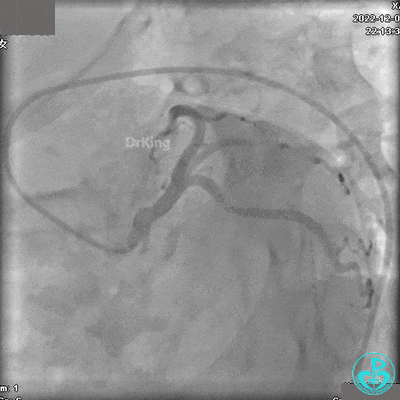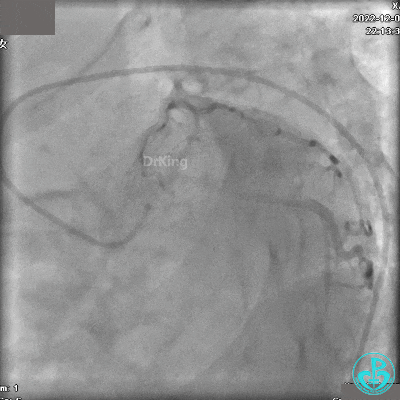
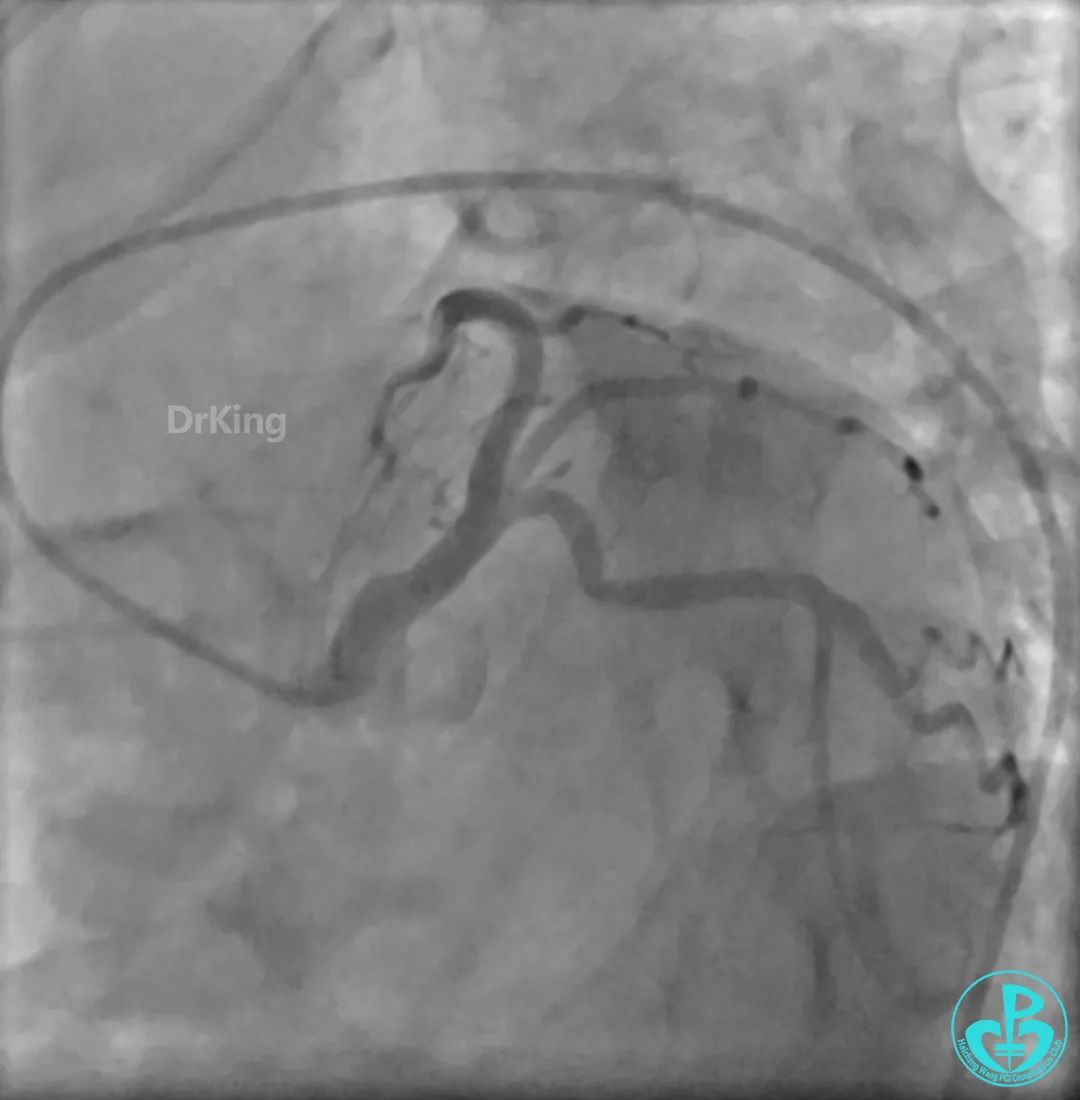
冠状动脉呈右优势型:
LM未见明显狭窄;
LAD未见明显狭窄,前向血流TIMI 3级;
LCX未见明显狭窄,前向血流TIMI 3级;
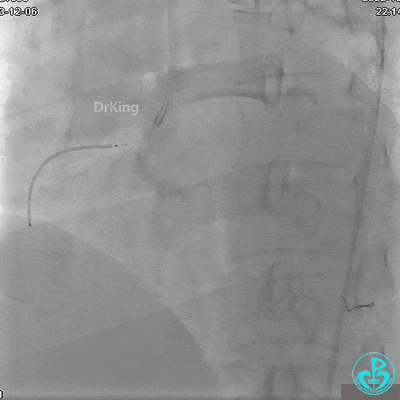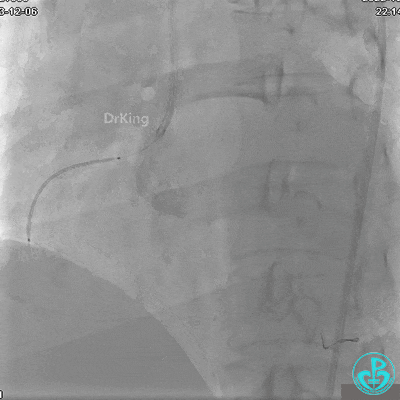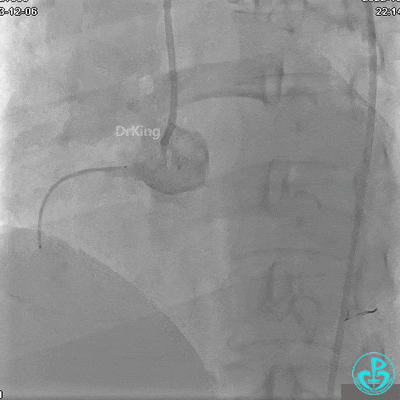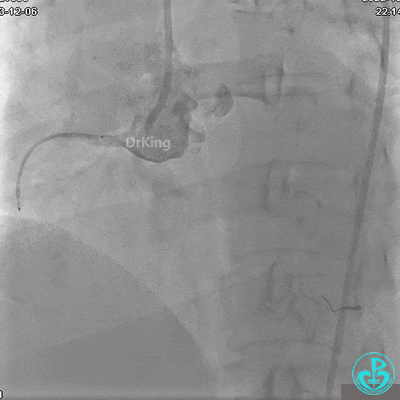
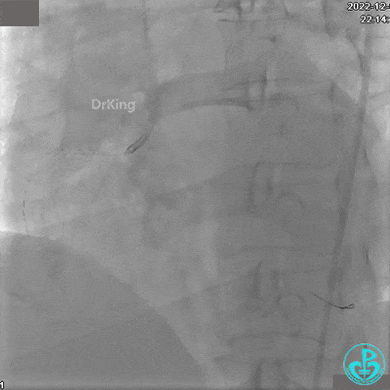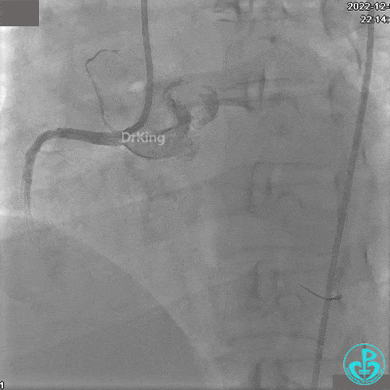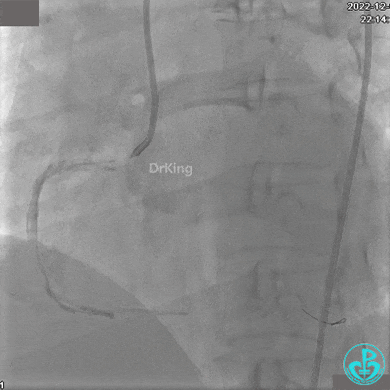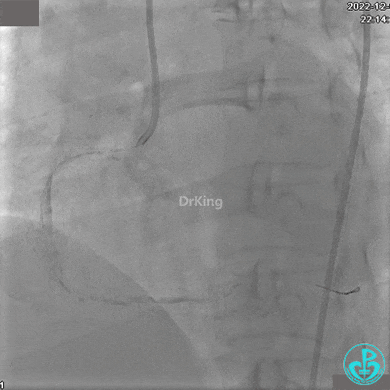
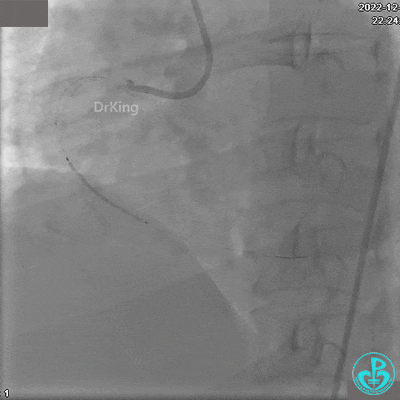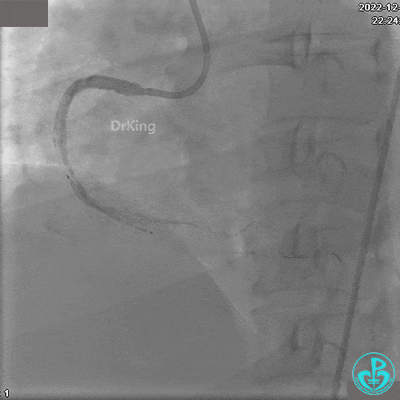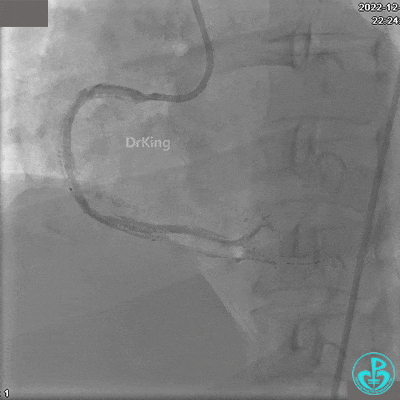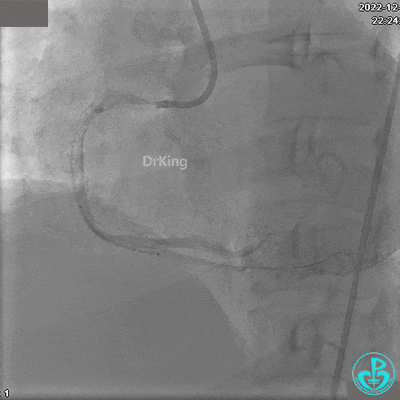
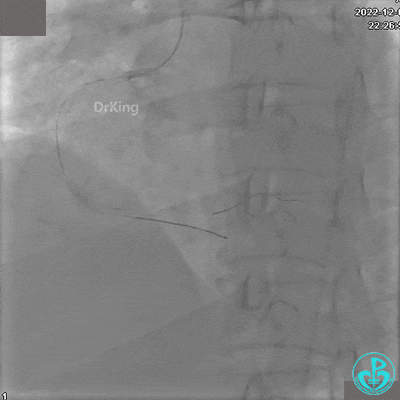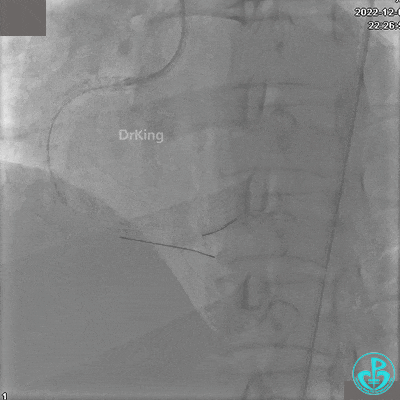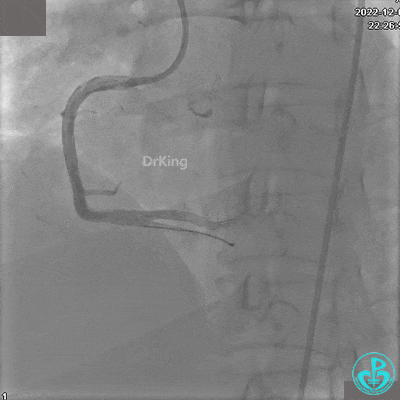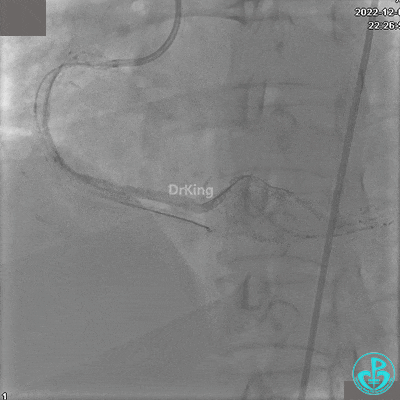
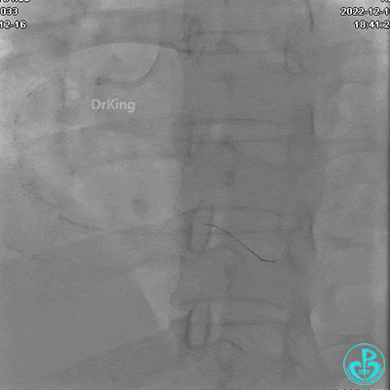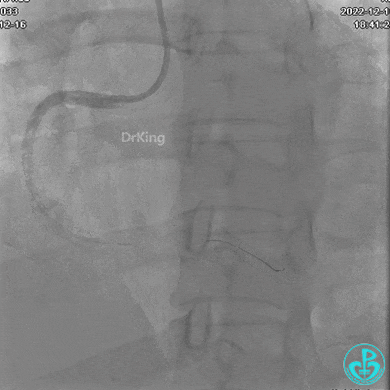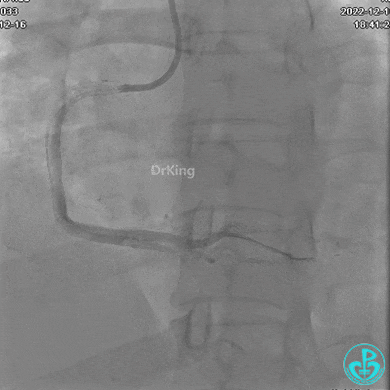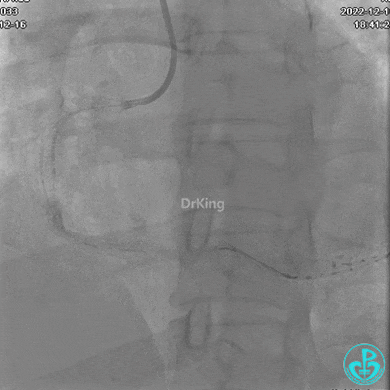
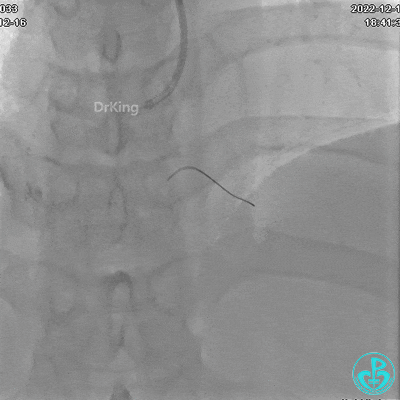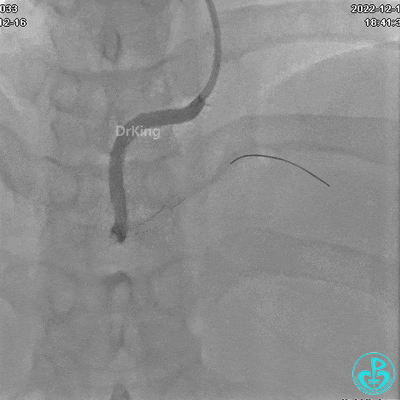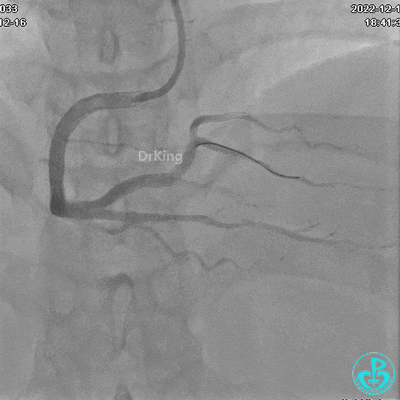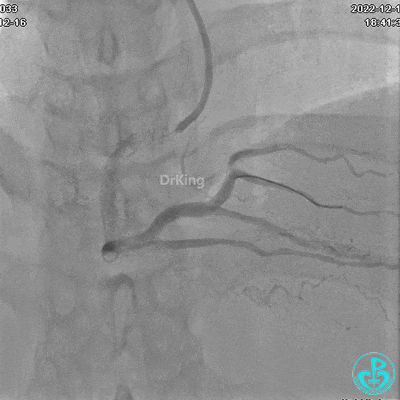
RCA自近段狭窄约90%,中段100%闭塞,前向血流TIMI 0级。
治疗过程
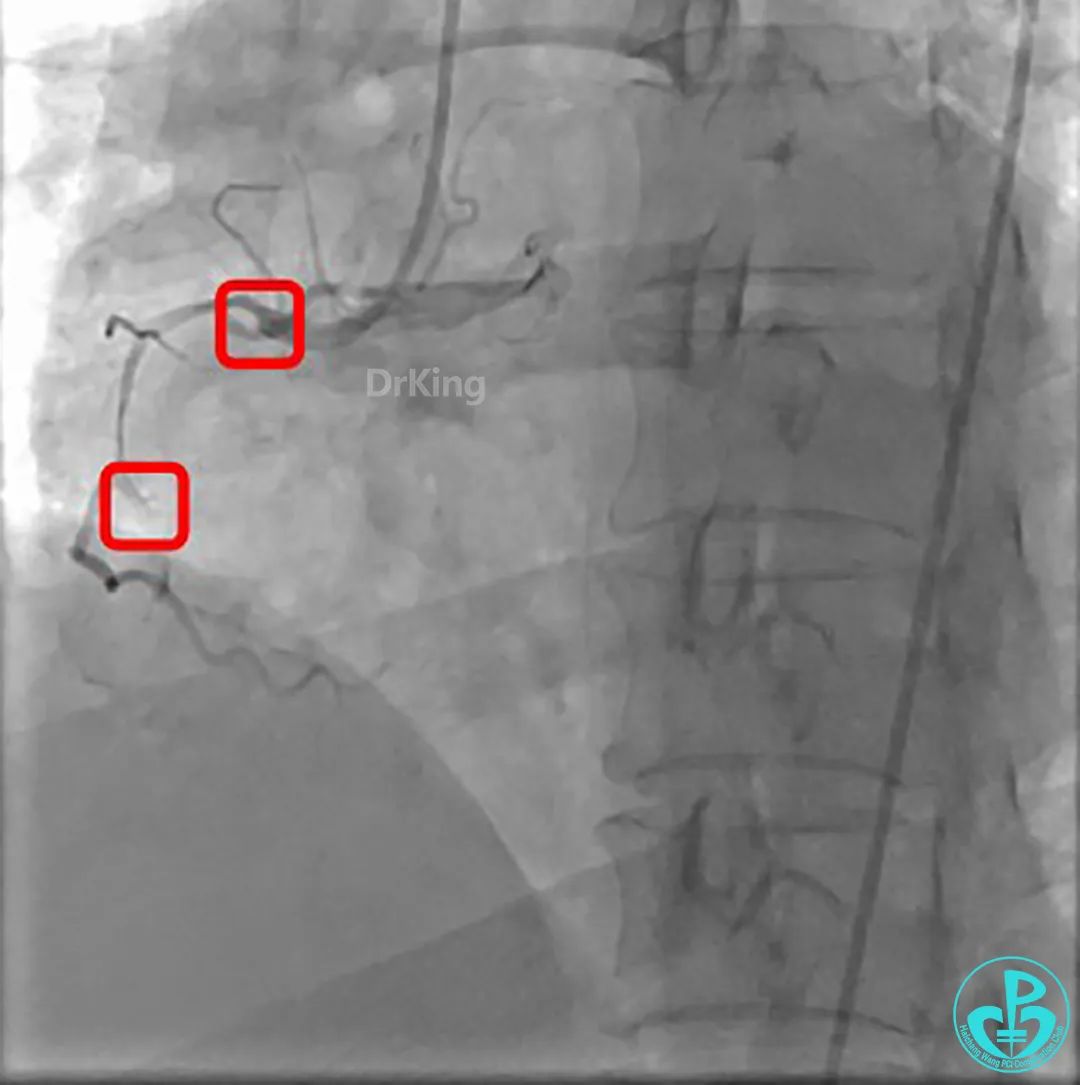
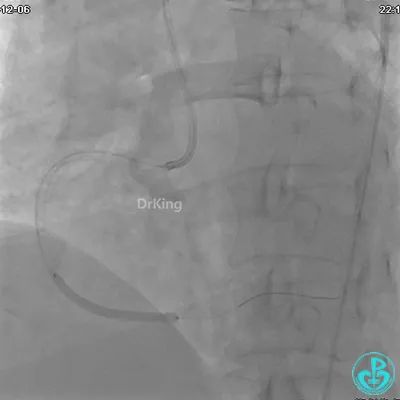
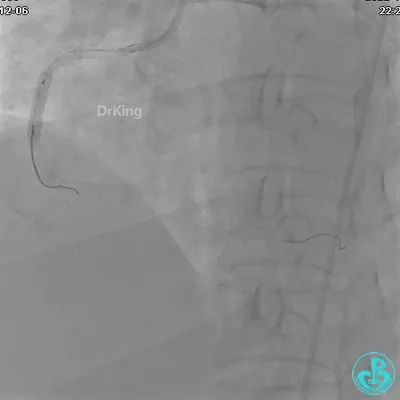
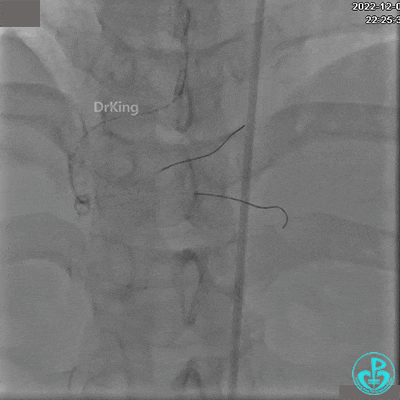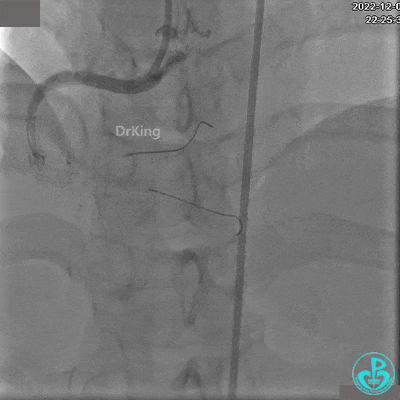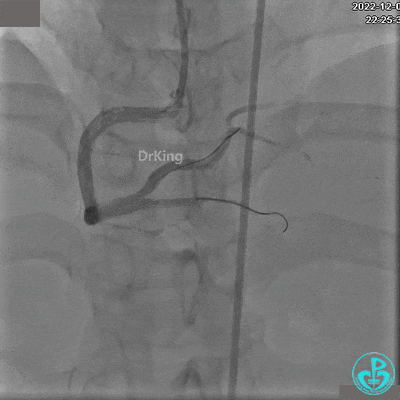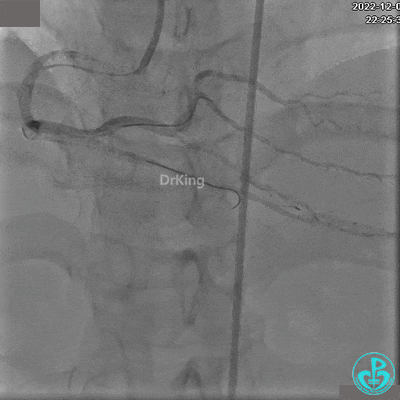
JR 4.0指引导管到位,沿Sion导丝2.0×20mm球囊扩张3次,复查造影显示前向血流TIMI 2级,近中远段可见螺旋夹层。
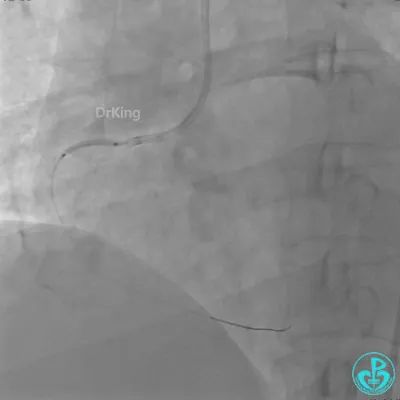
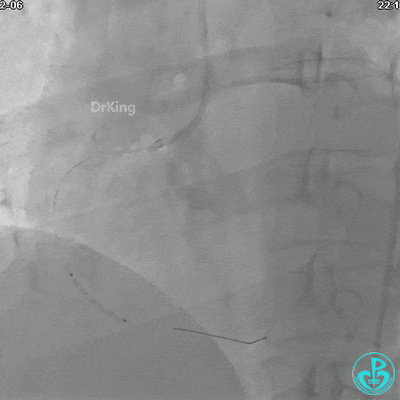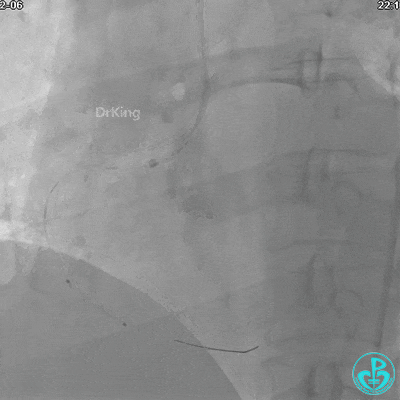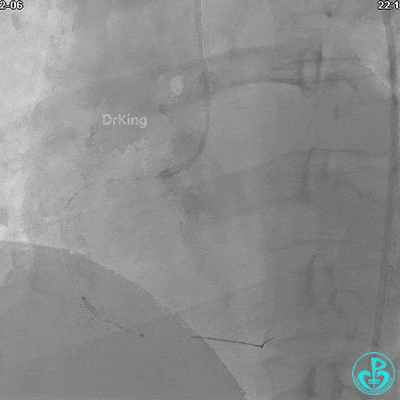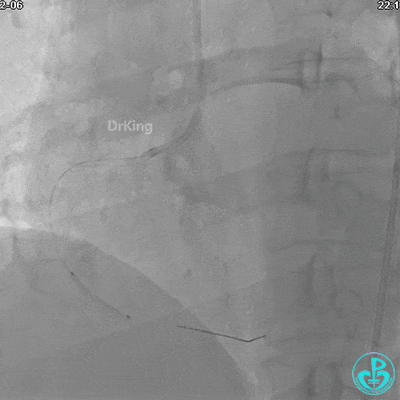
球囊扩张后血流恢复2级,分支血管显影不清晰。
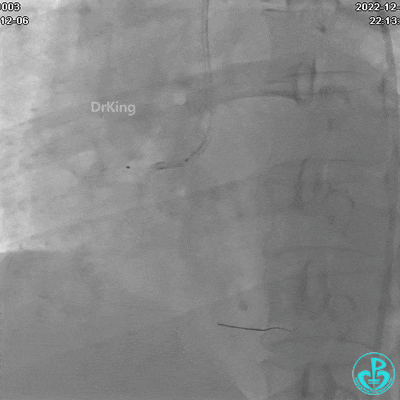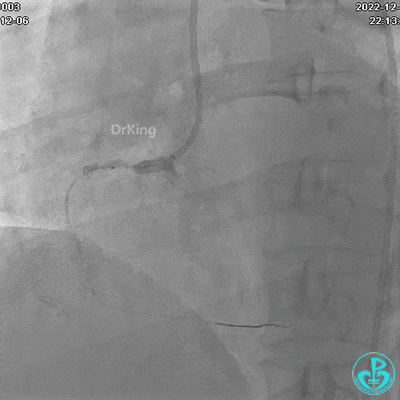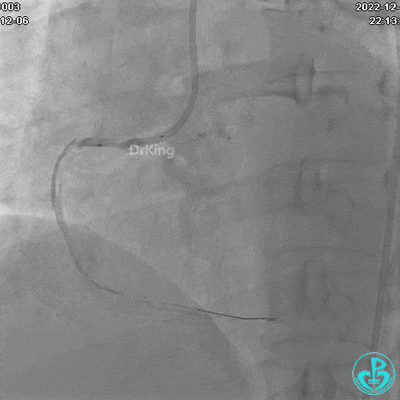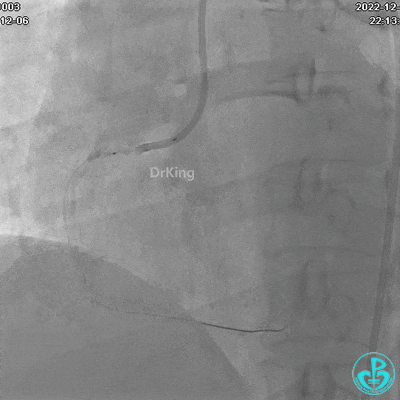
夹层形成原因?
导丝进入内膜下,球囊扩张导致?
指引导管紧贴斑块造影导致?
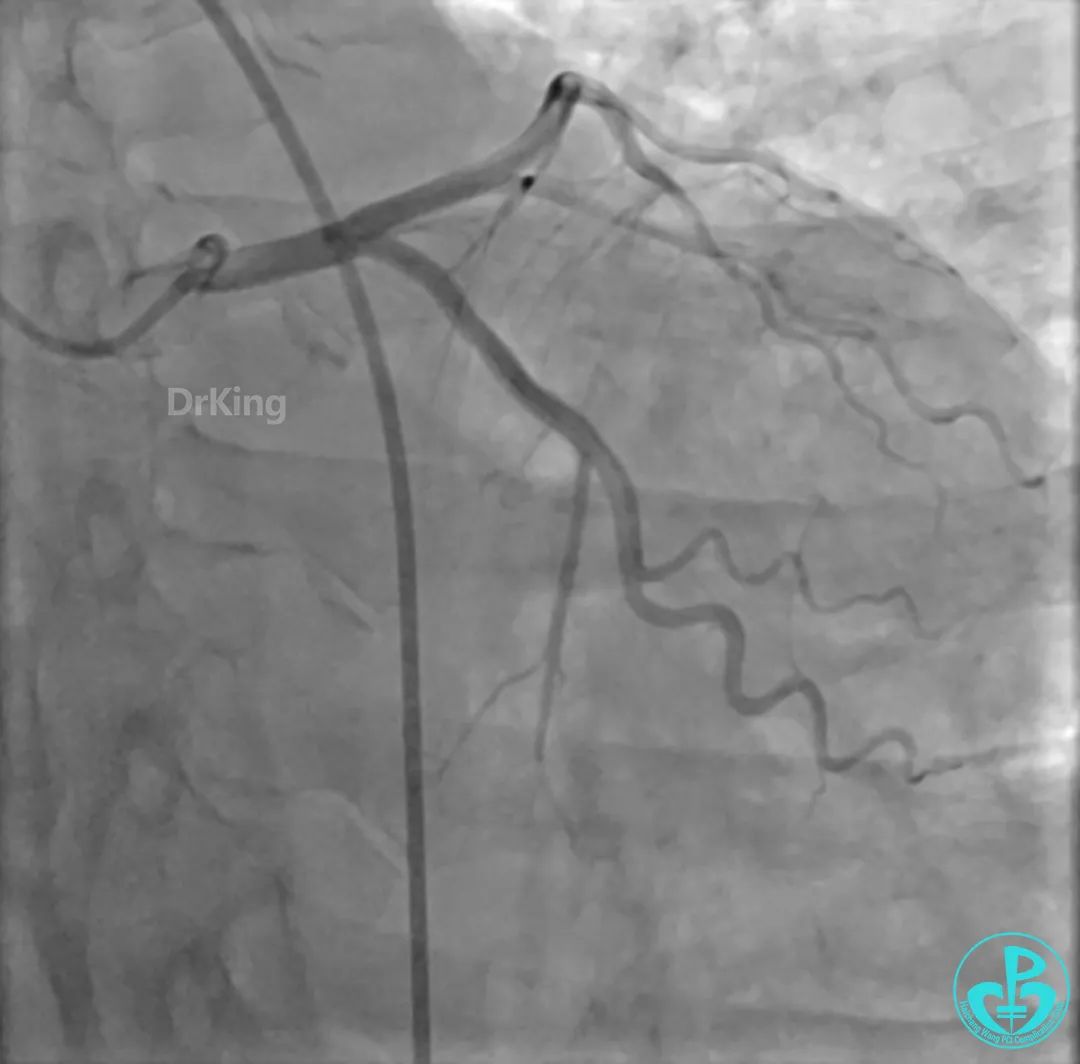
右冠脉近端植入支架。
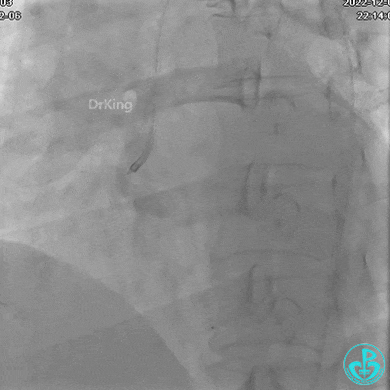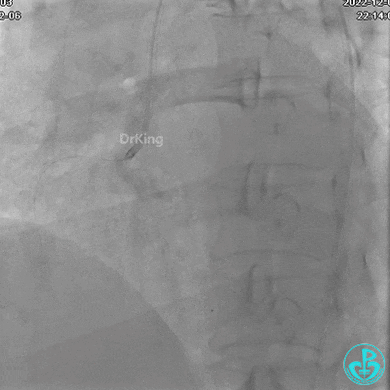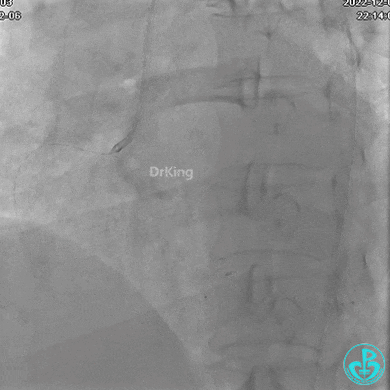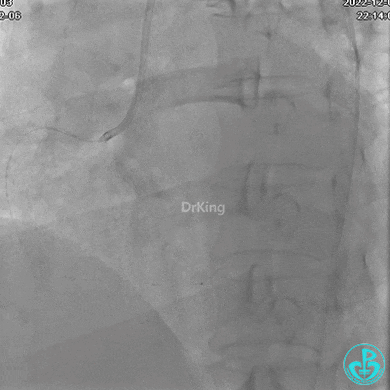
支架释放后。
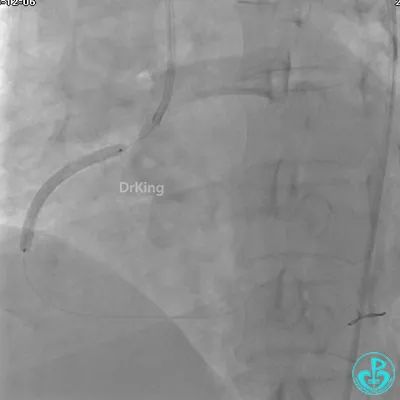
远端植入支架。
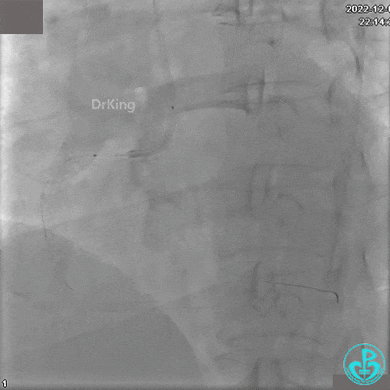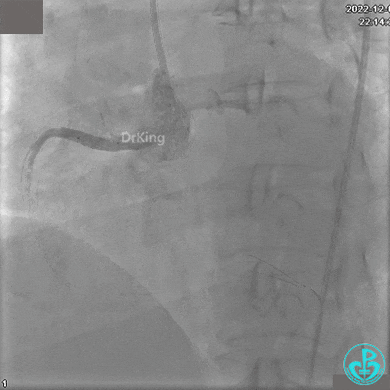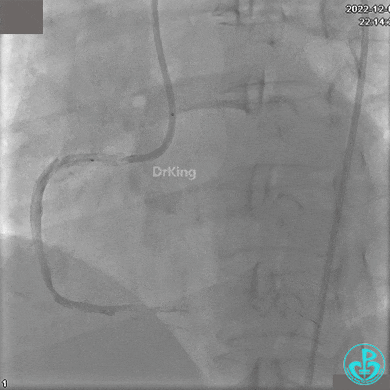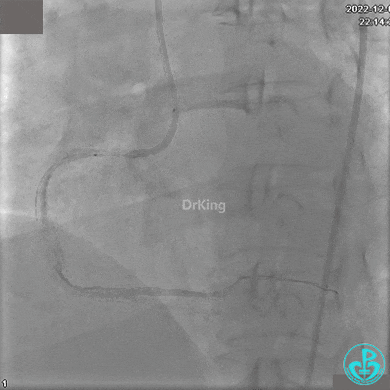
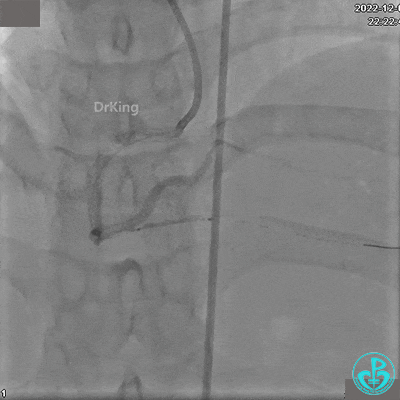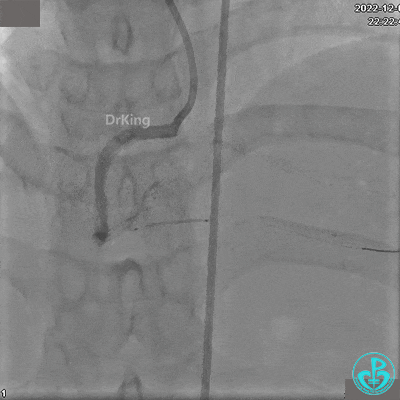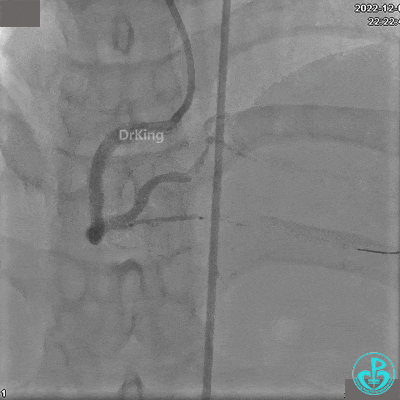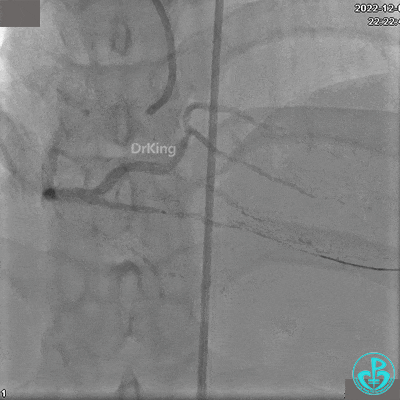
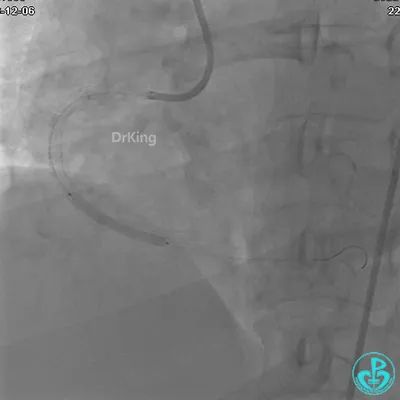
沿Sion导引导丝送微导管至RCA远段,经微导管造影证实导丝在血管真腔。于RCA近段、中段、远段各植入1枚支架。
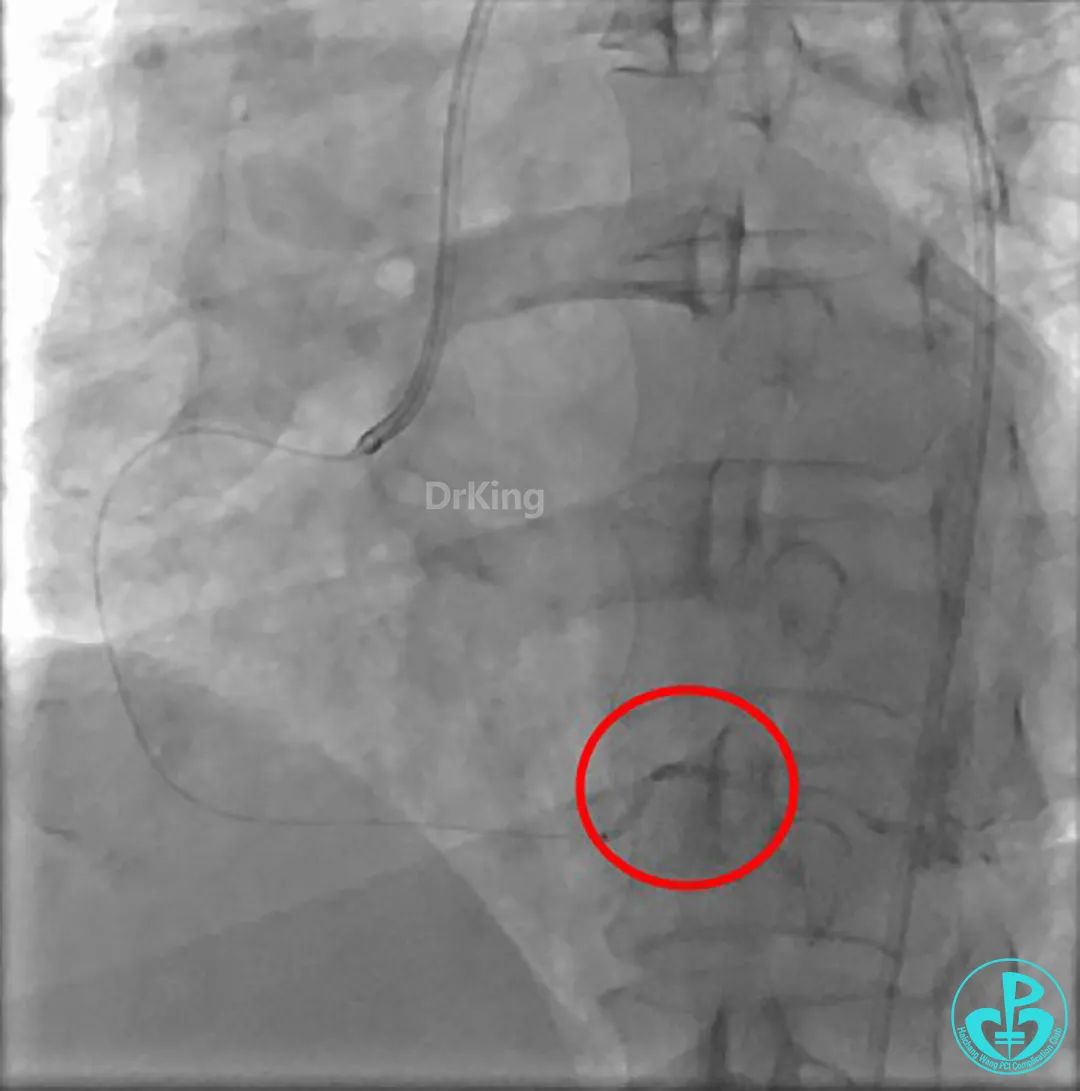
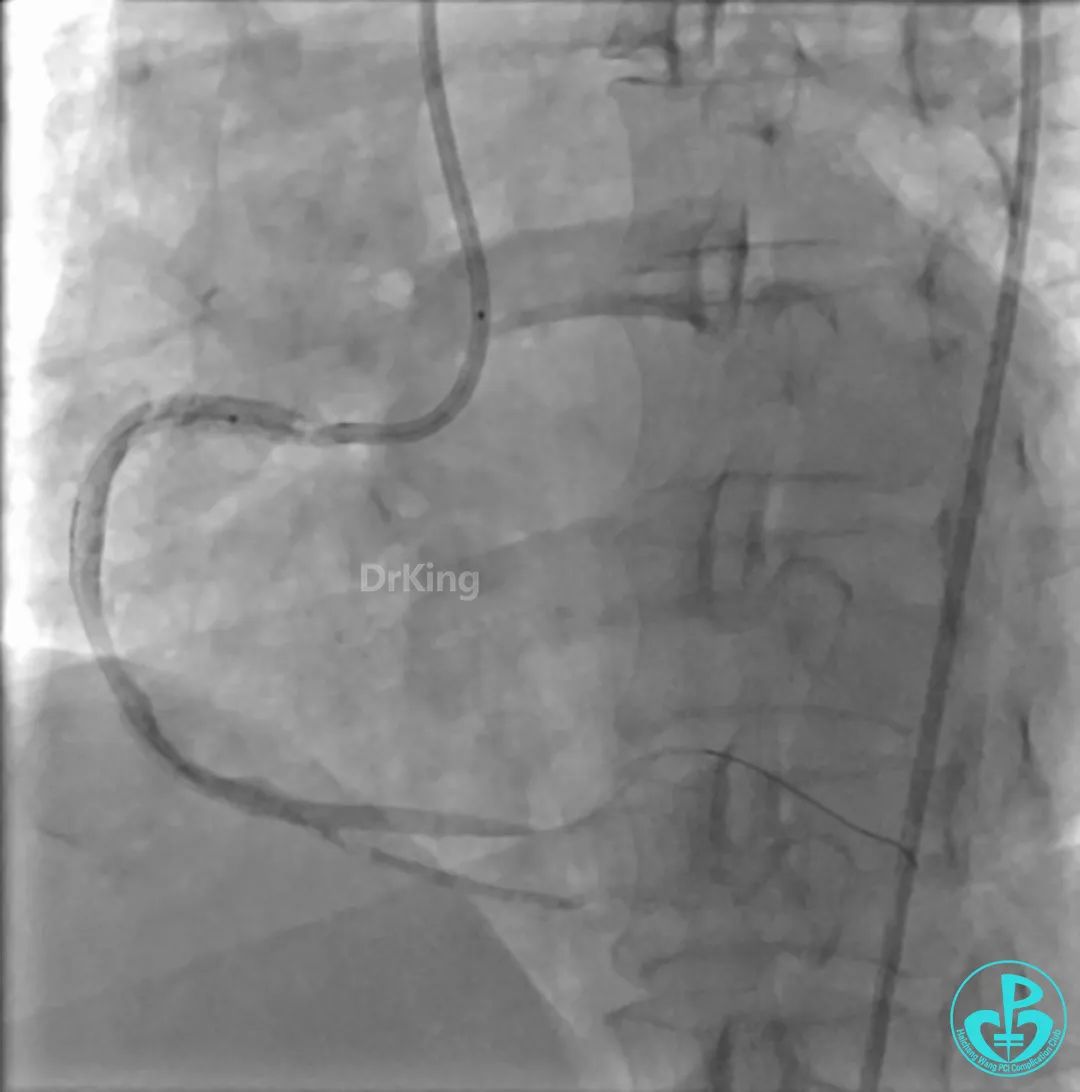
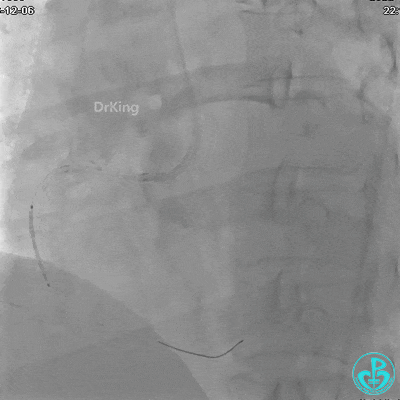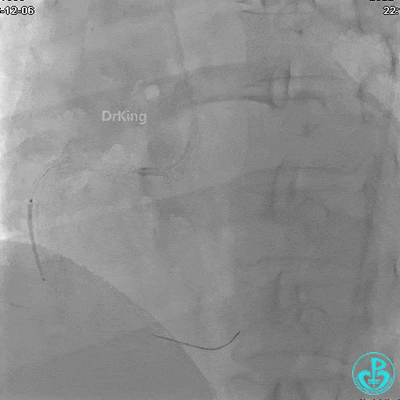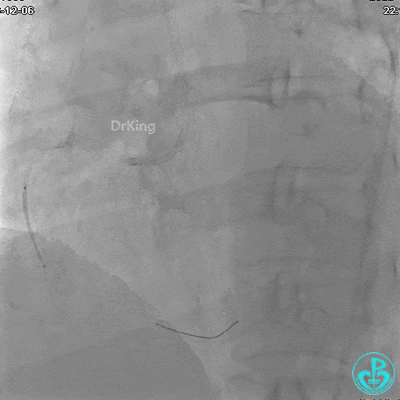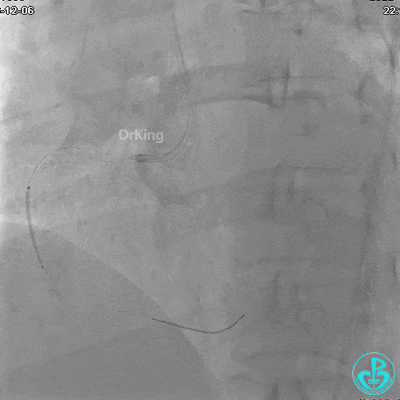
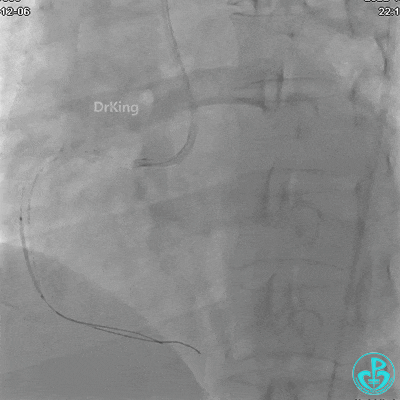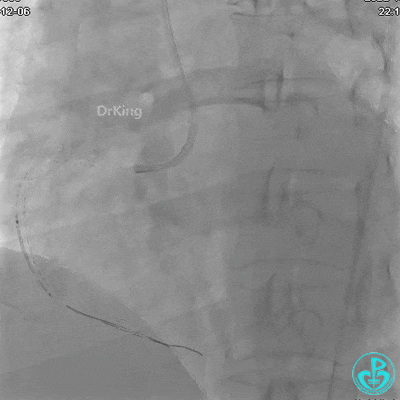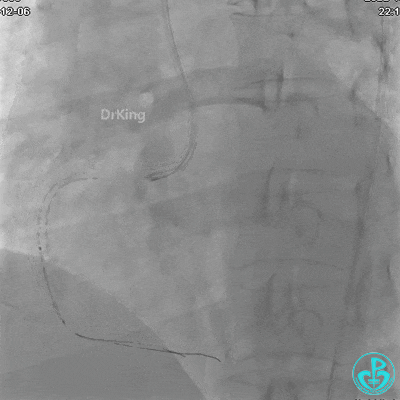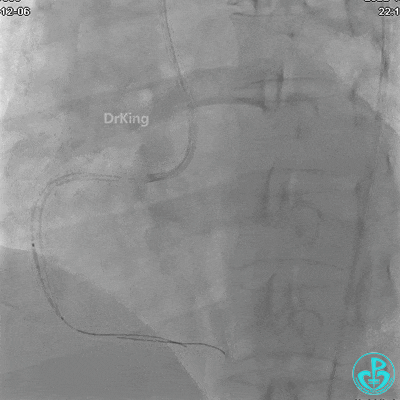
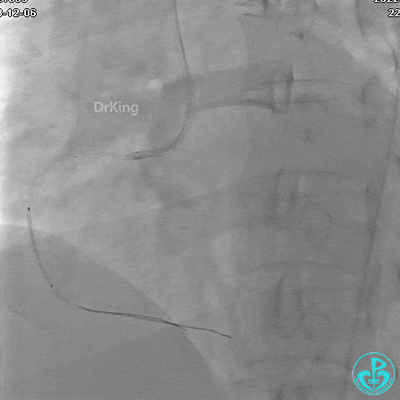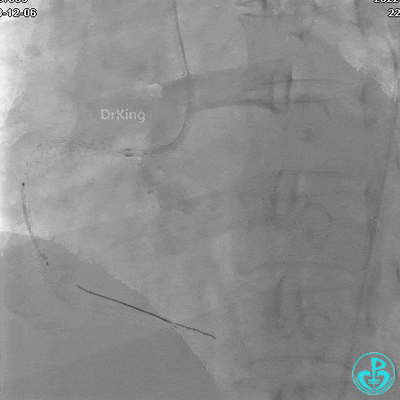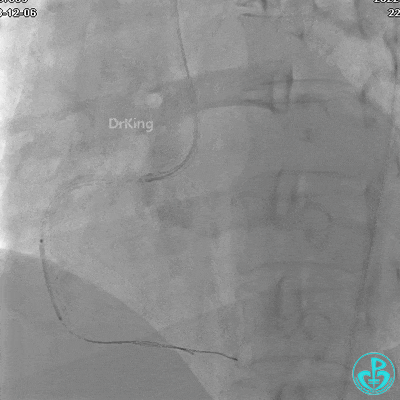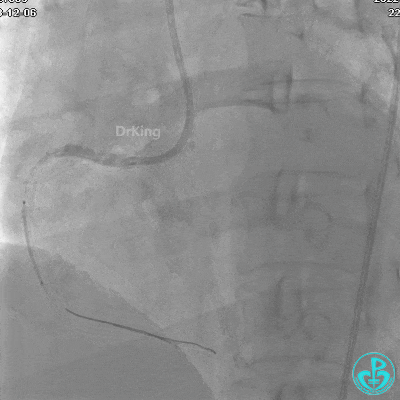
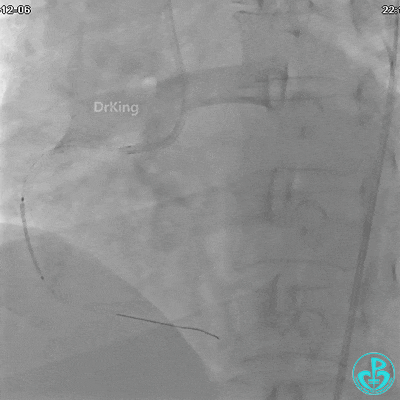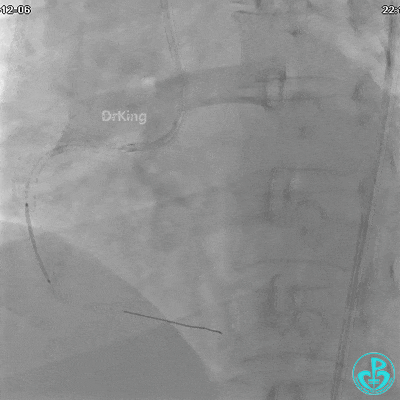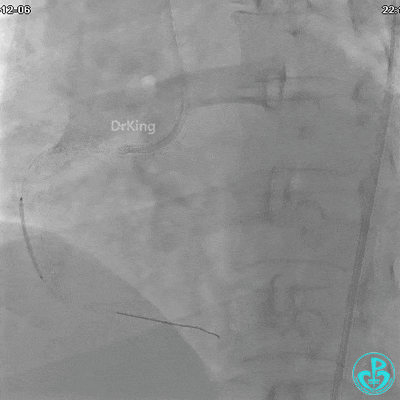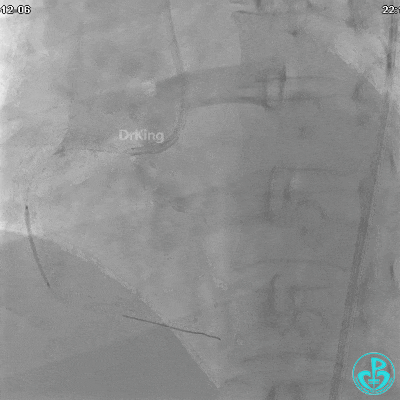
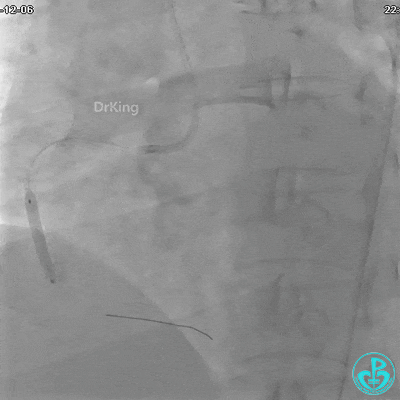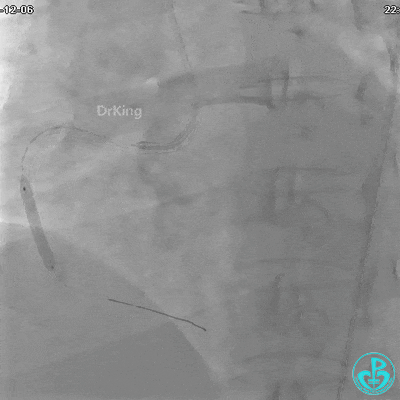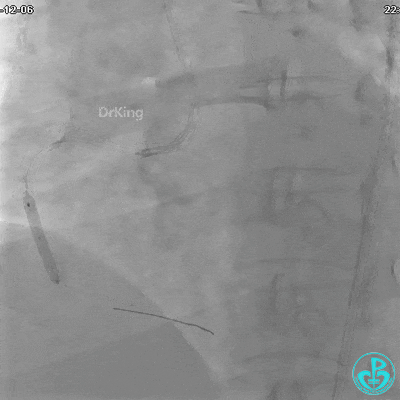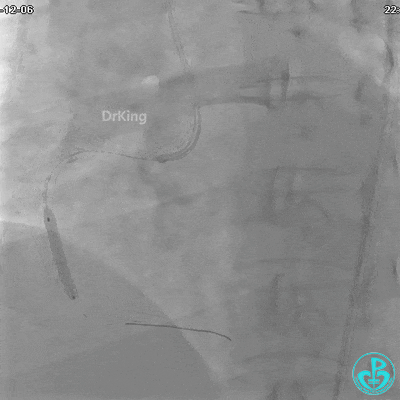
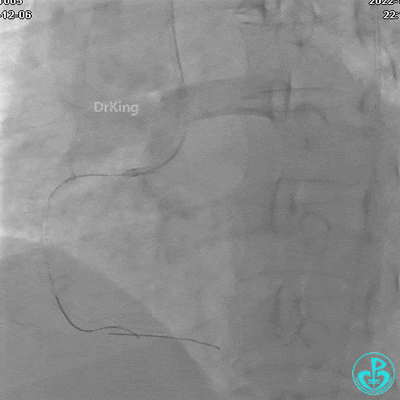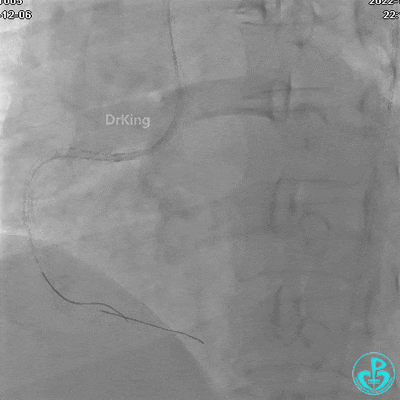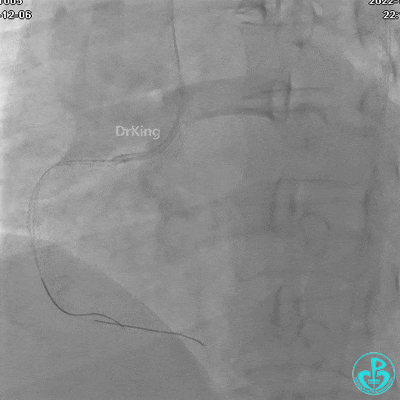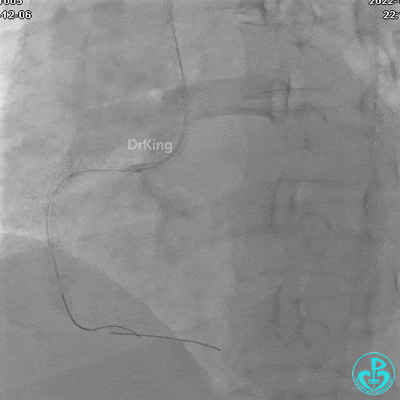
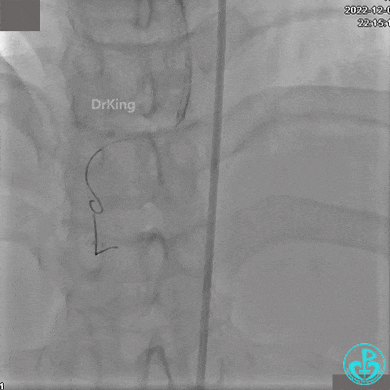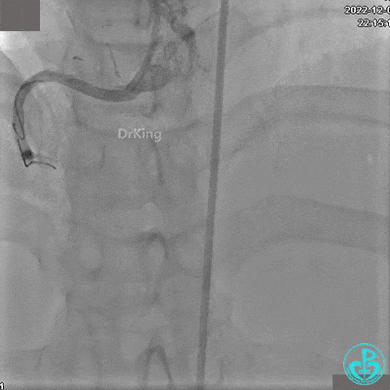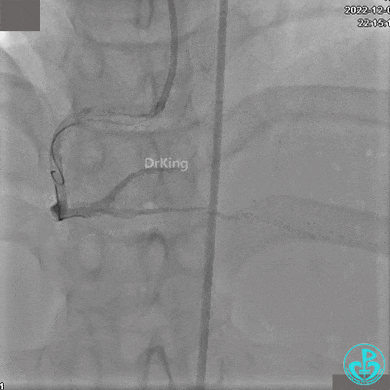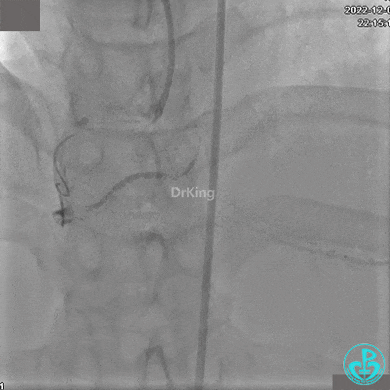
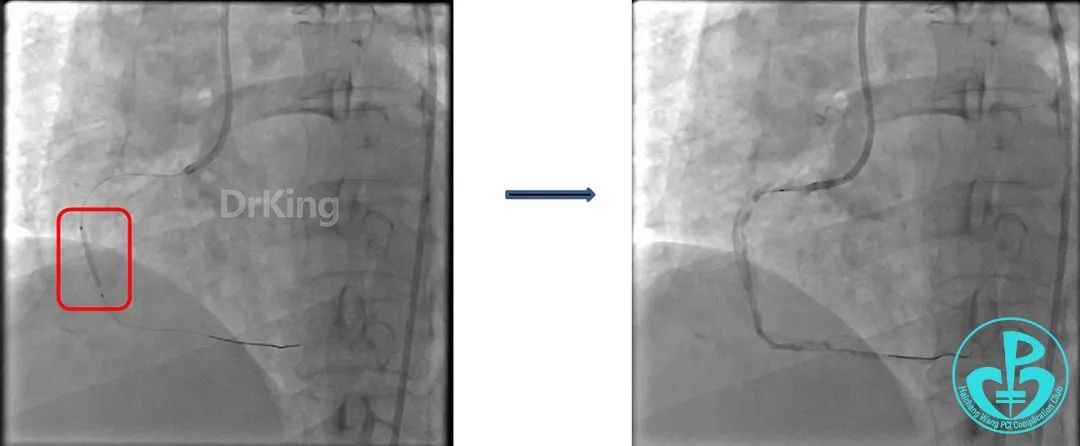
植入支架后发现导丝无法送到血管远端。
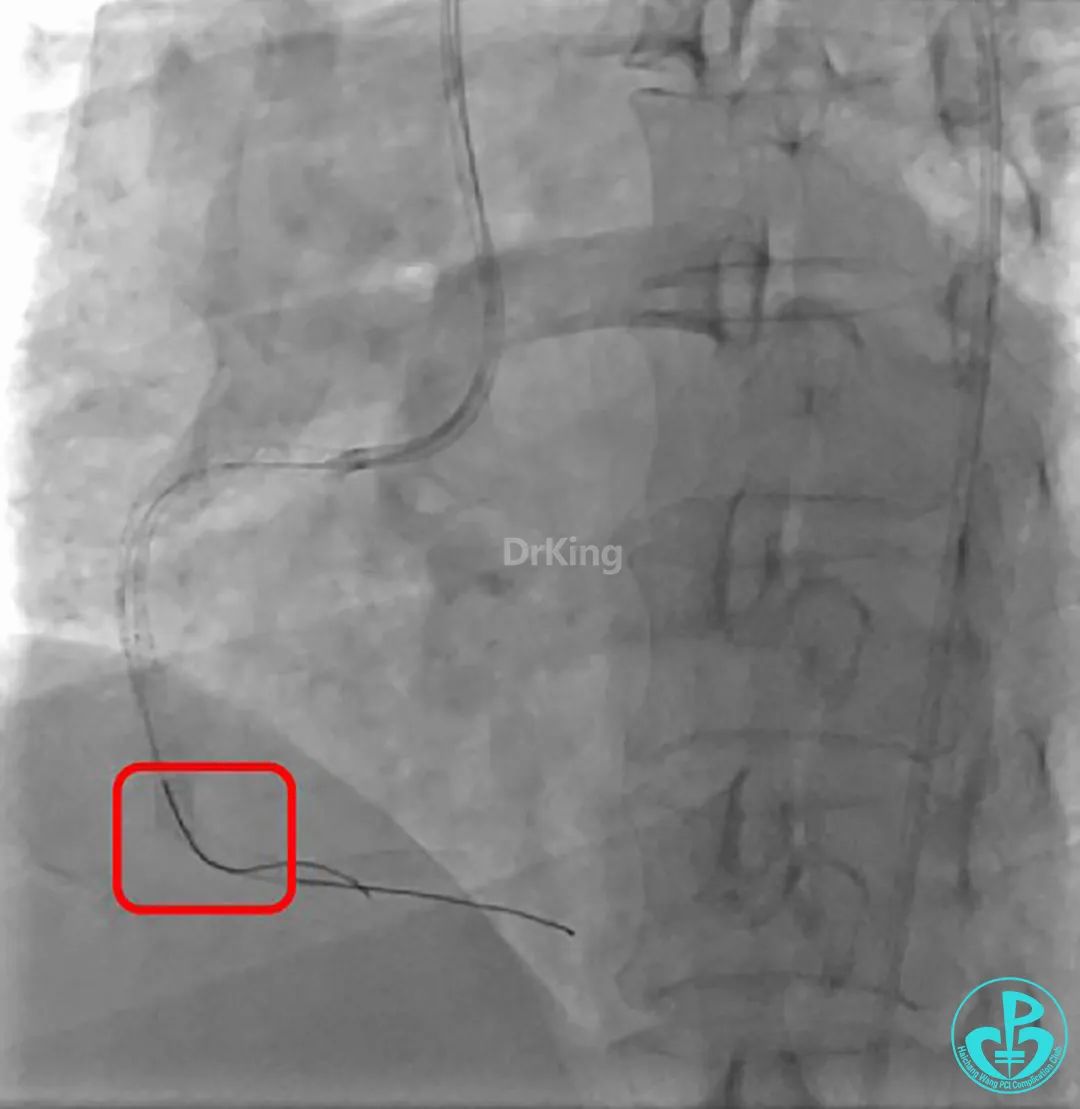
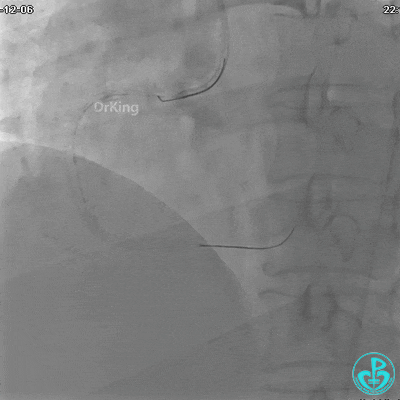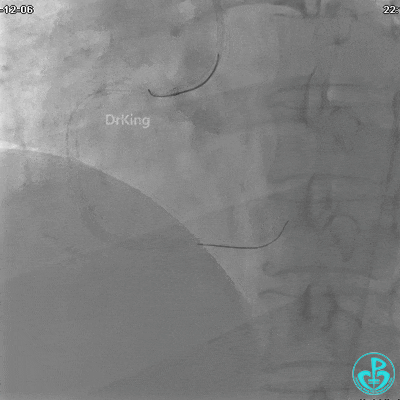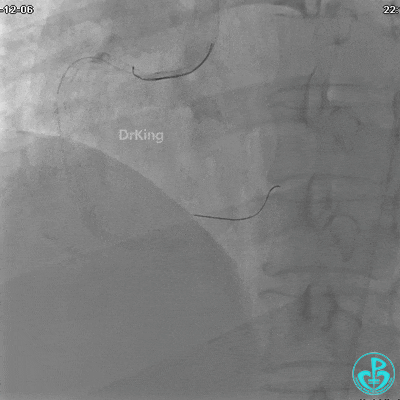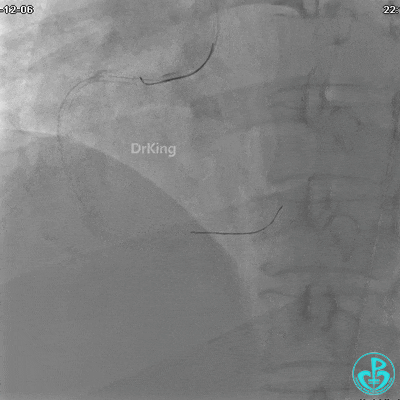
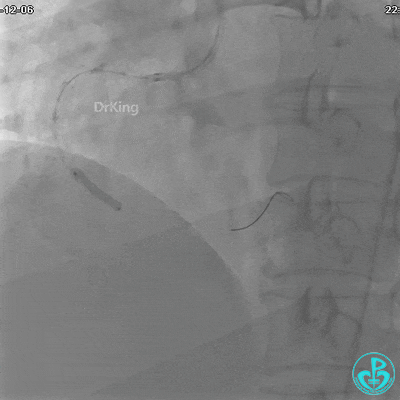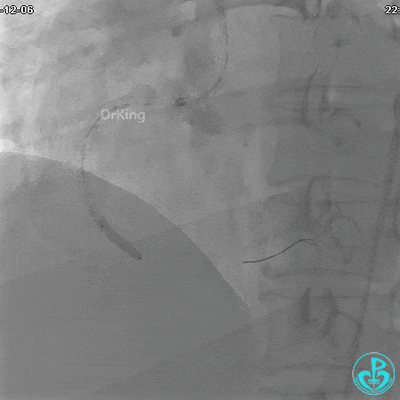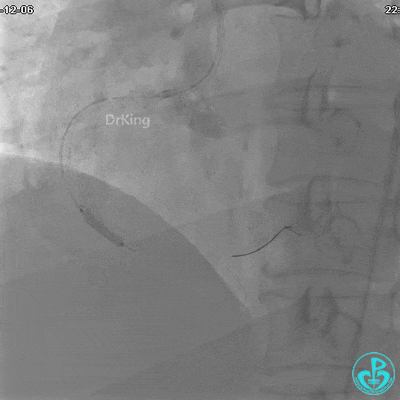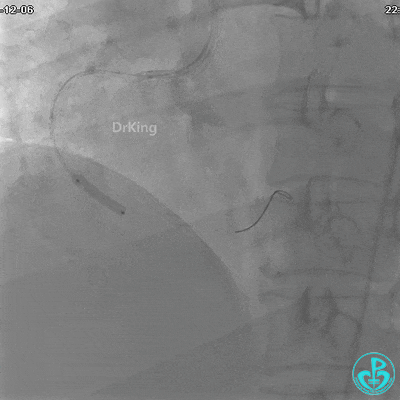
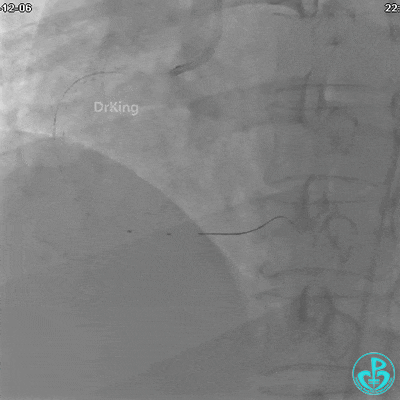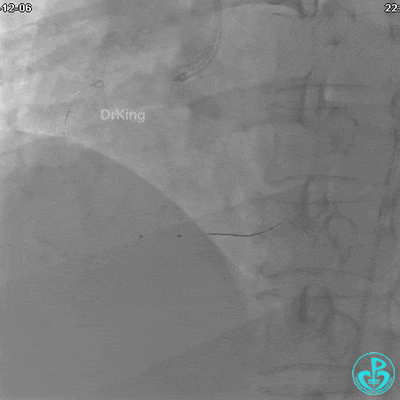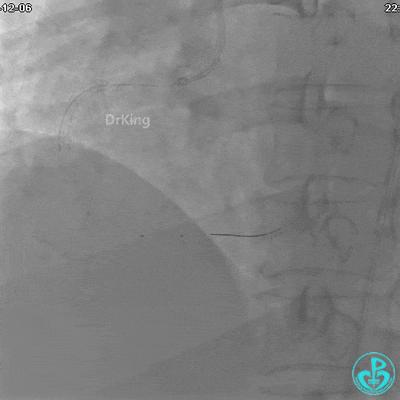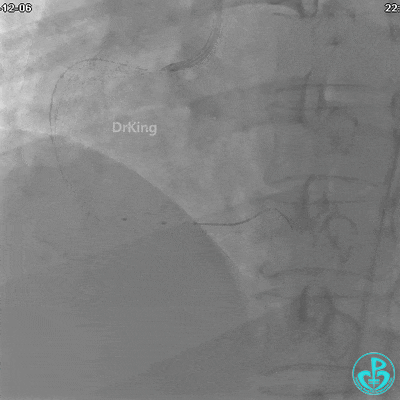
沿Sion导引导丝送3.0×15mm非顺应性球囊至右冠脉“第二转折”处12atm扩张,造影显示球囊位于支架外,远段导丝走行在支架外。
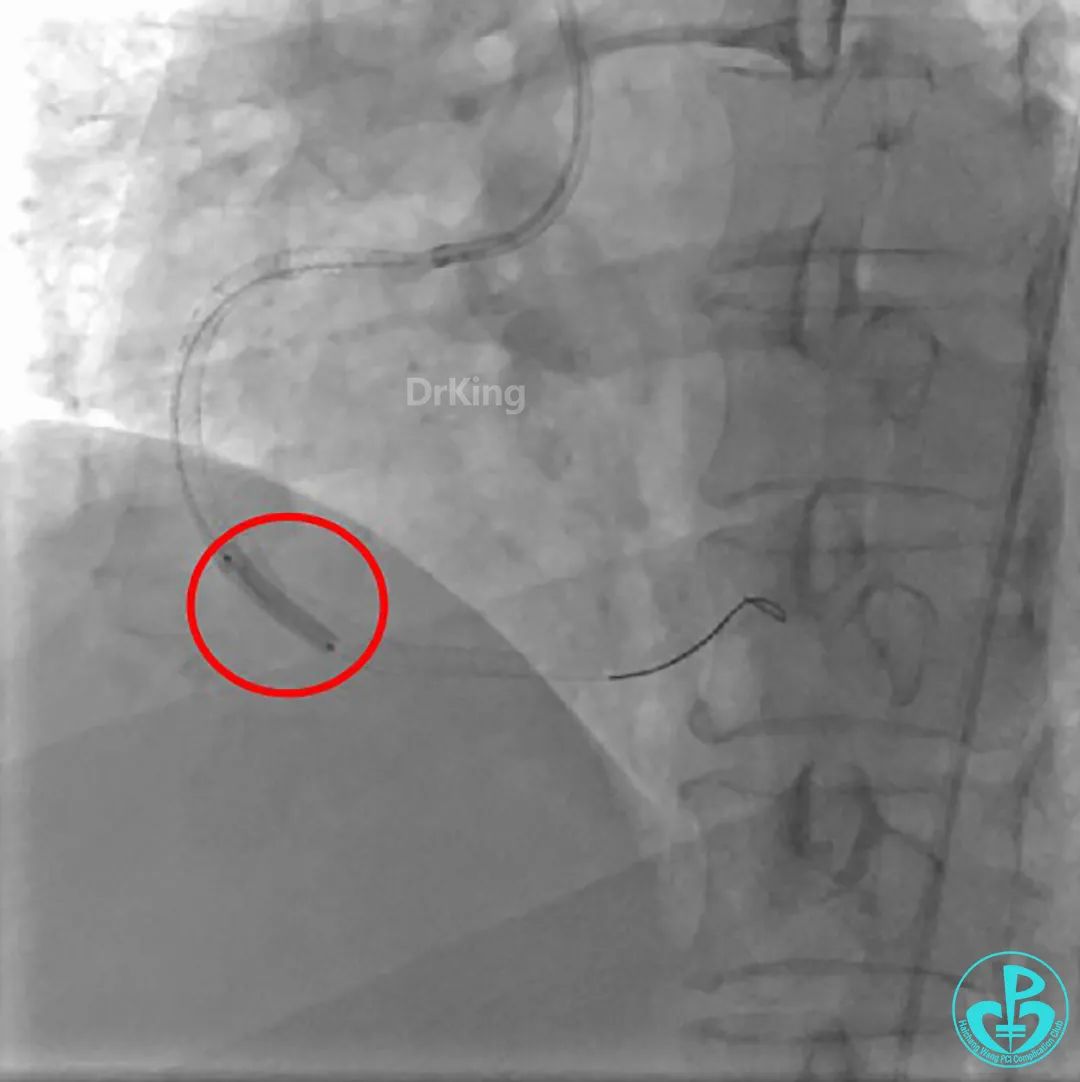
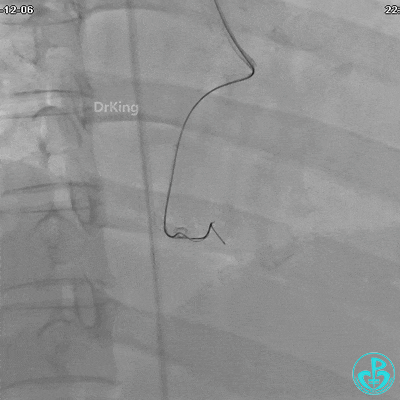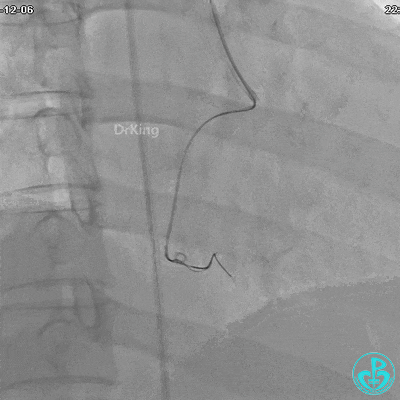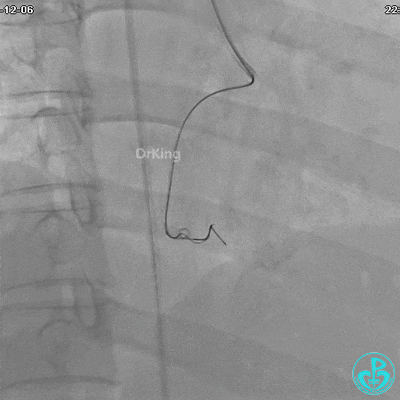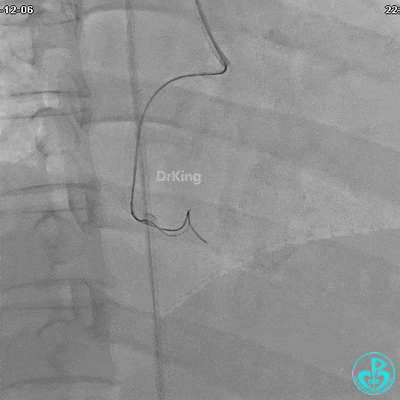
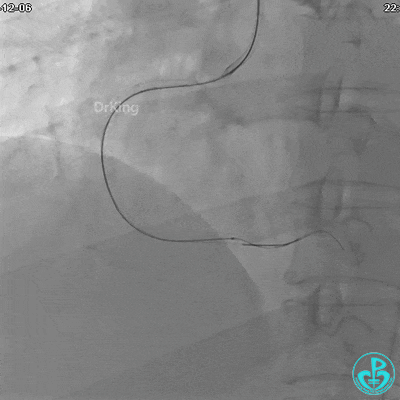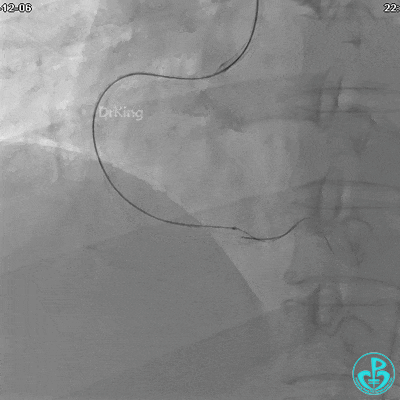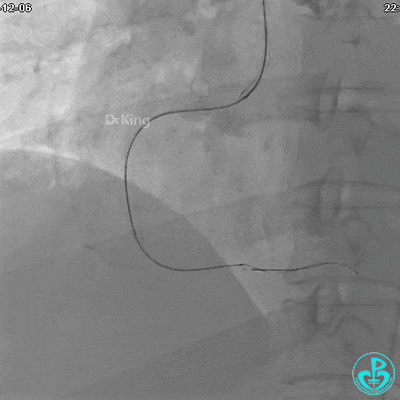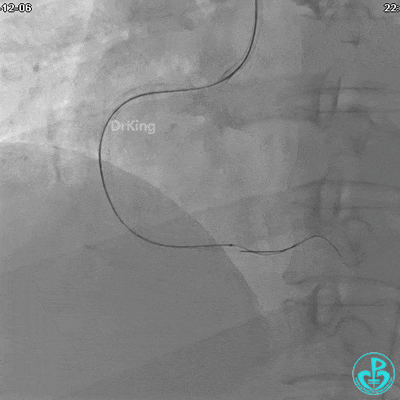
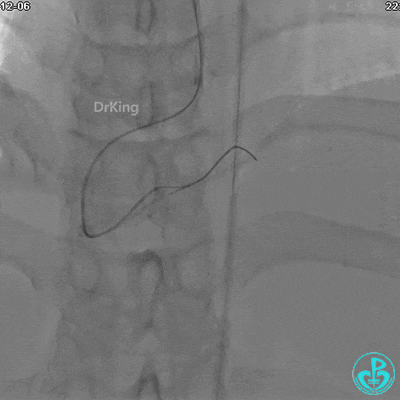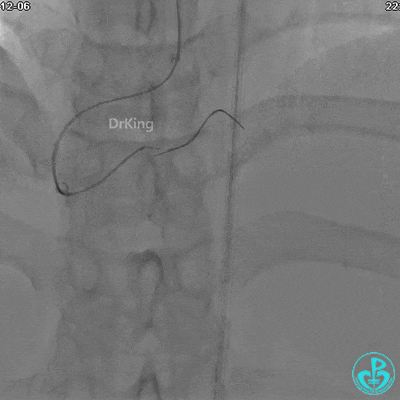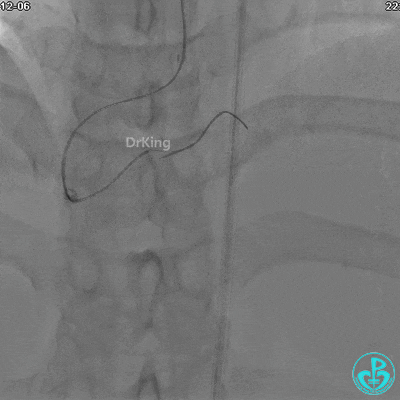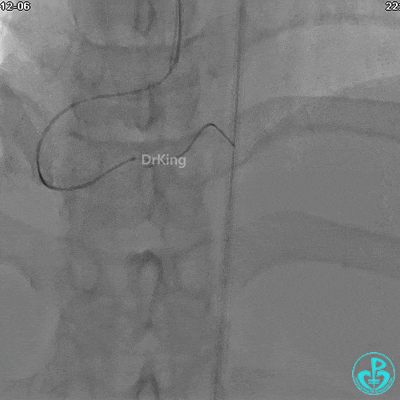
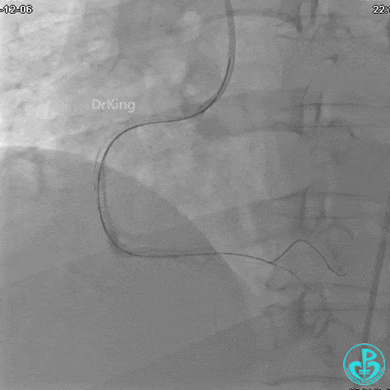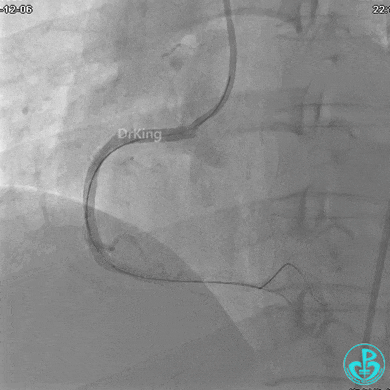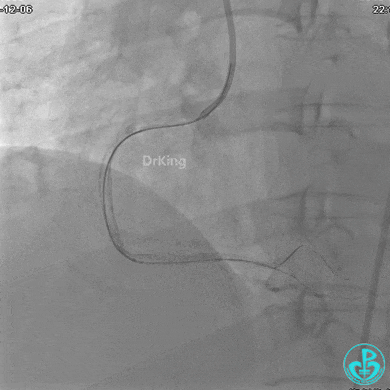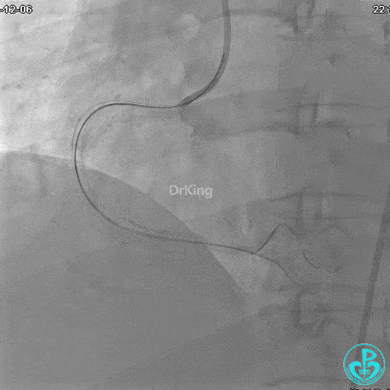
远端支架太小,导丝无法穿过支架内到达远端。
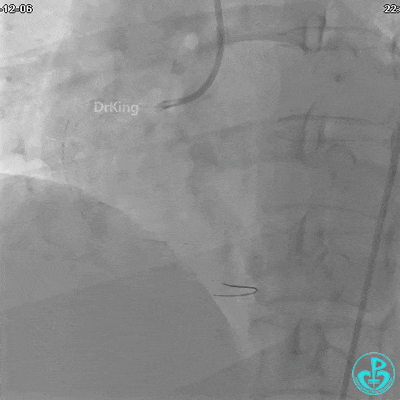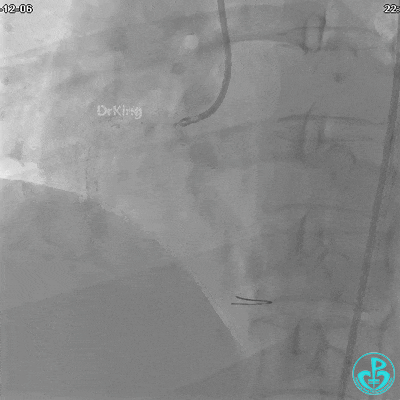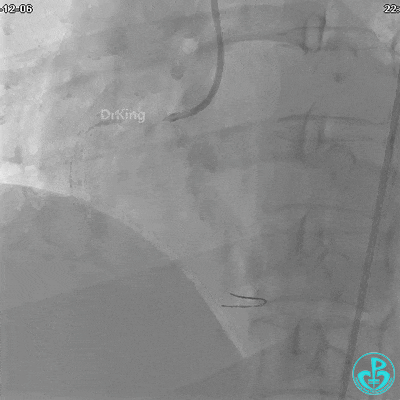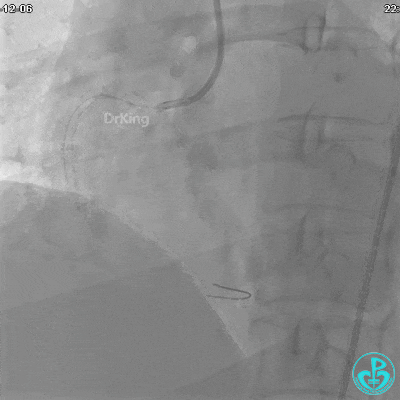
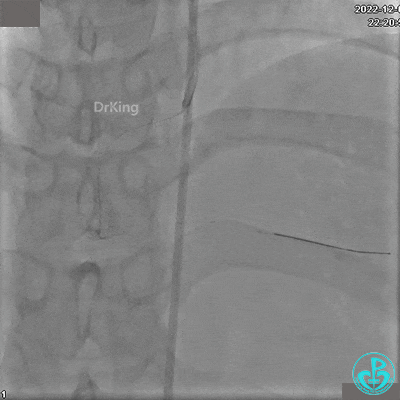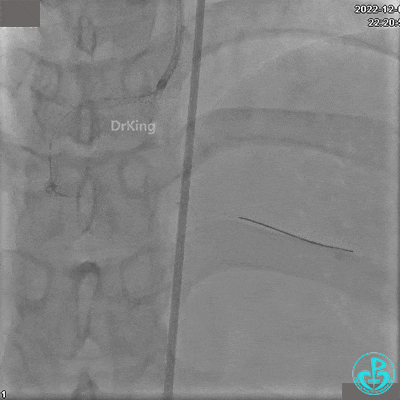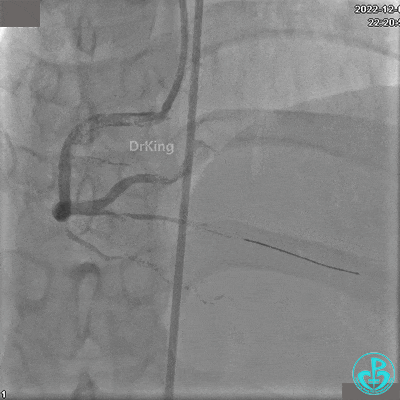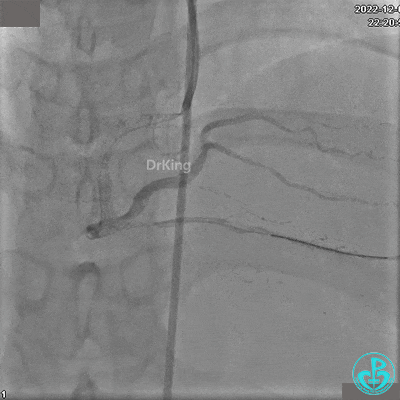
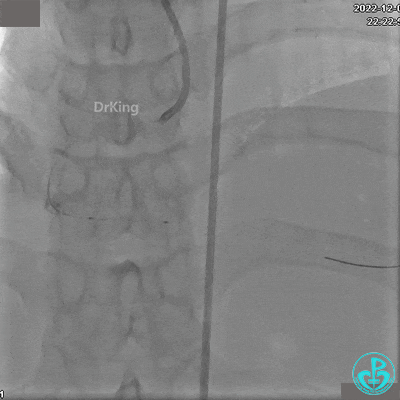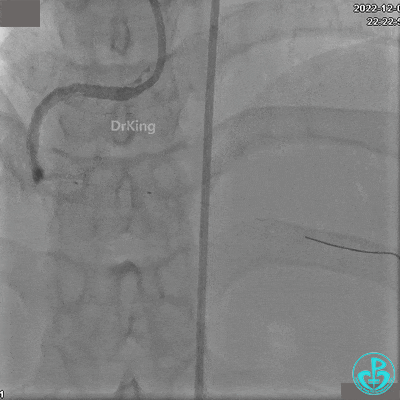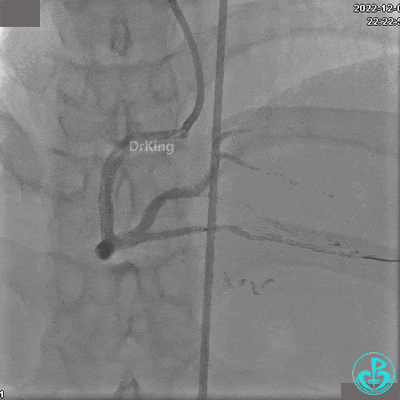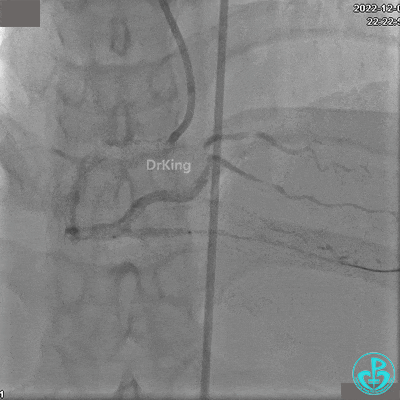
沿BMW导丝至后降支远段,沿BMW导丝送2.5×18mm药物涂层支架至后降支近段病变处以10atm释放。
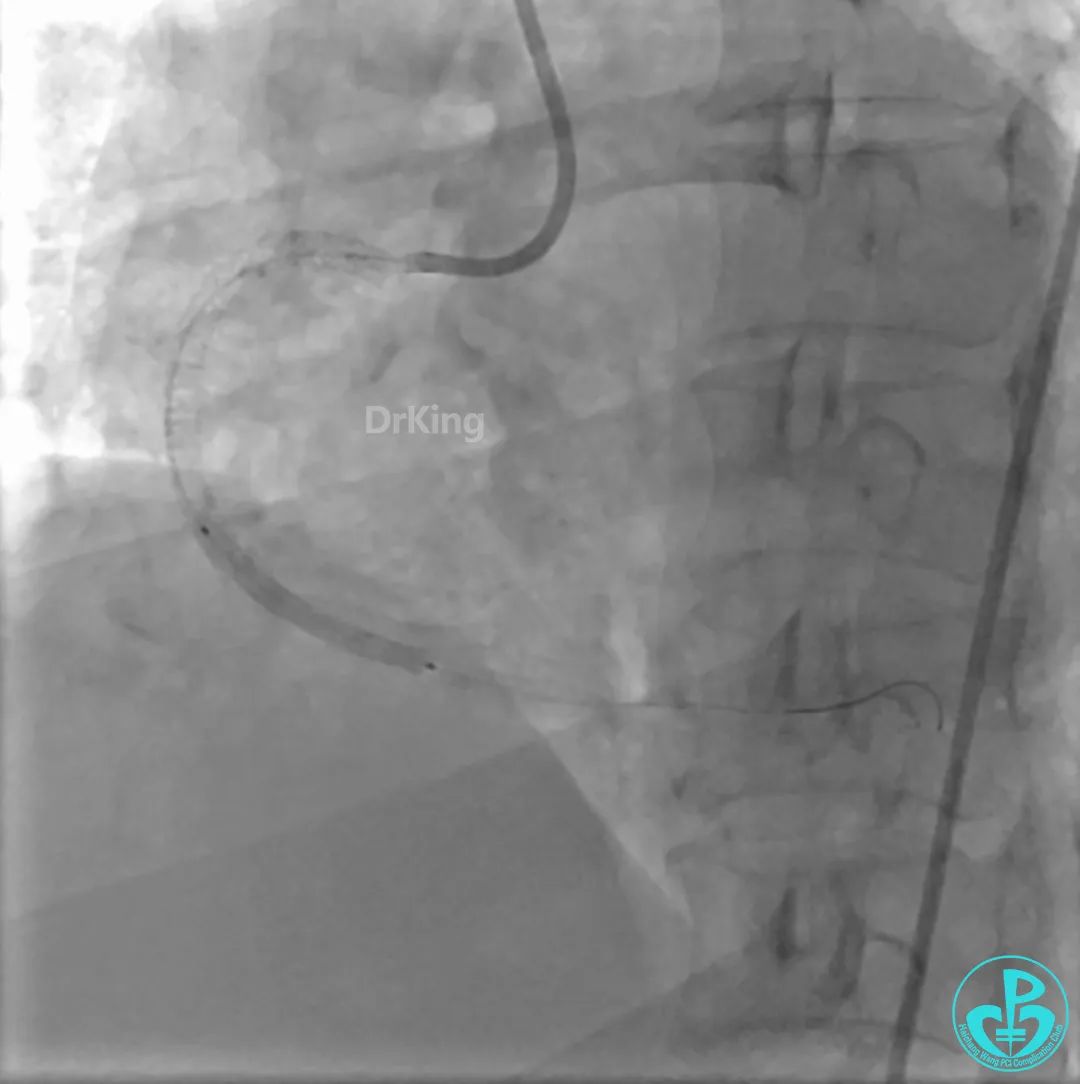
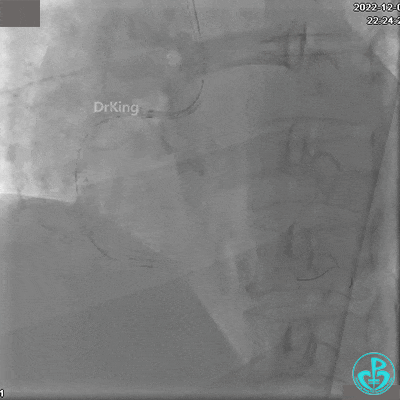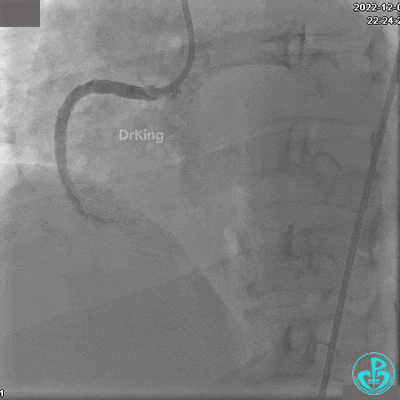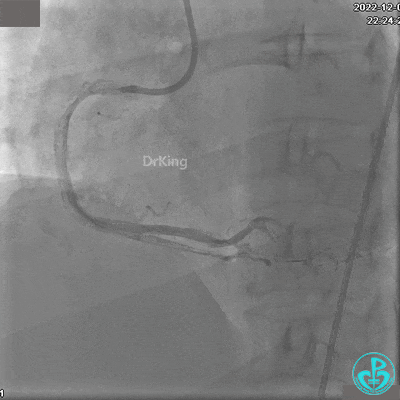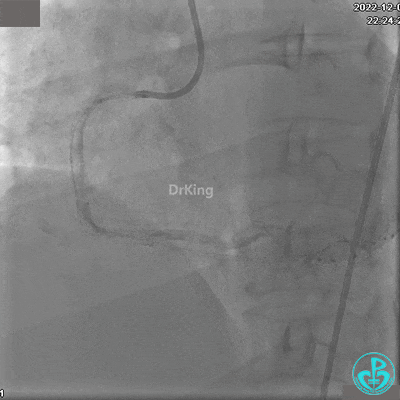
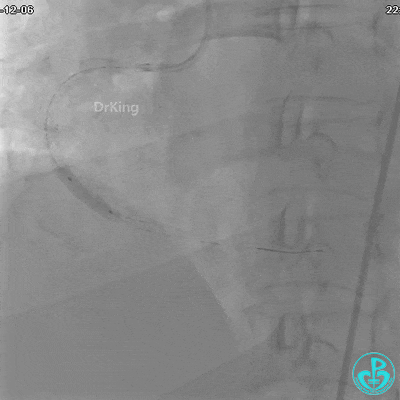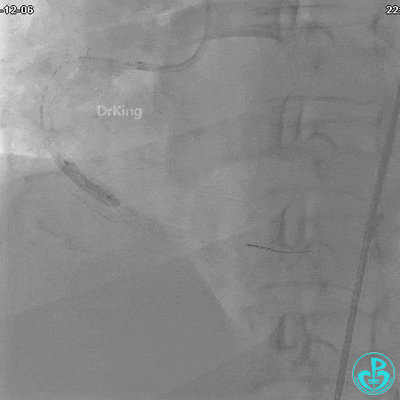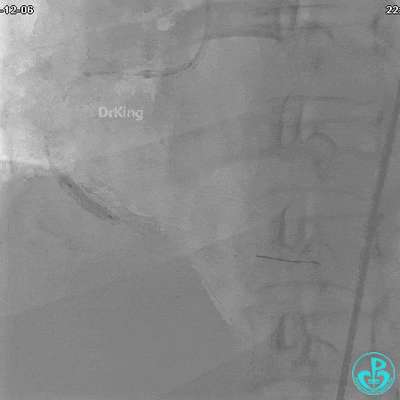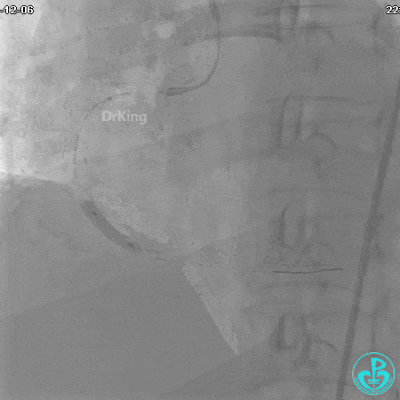
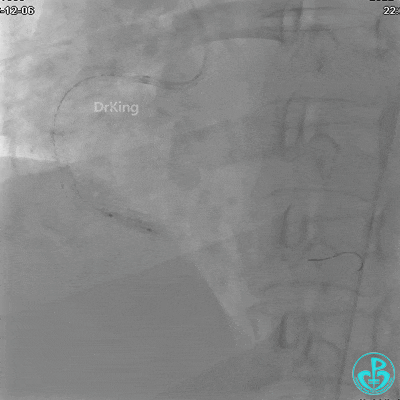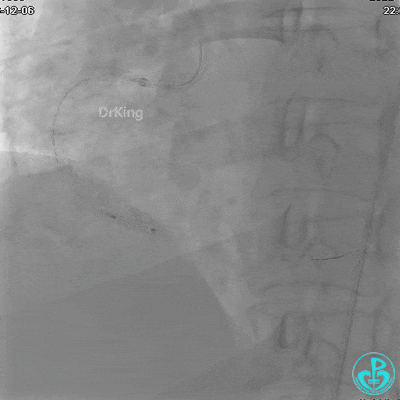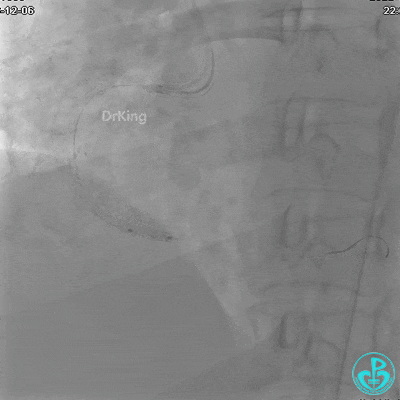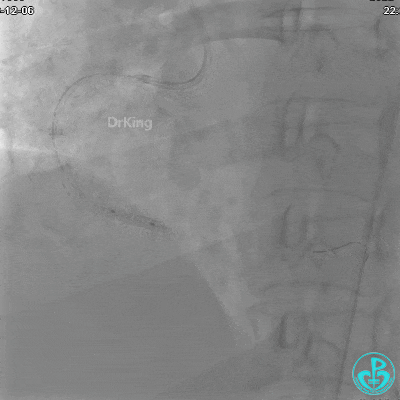
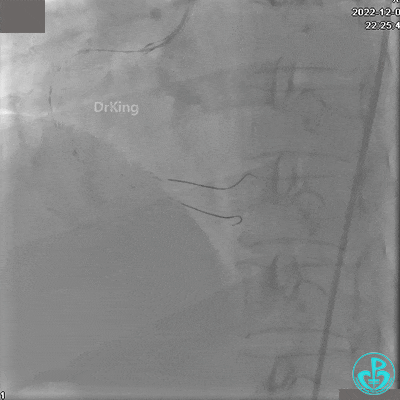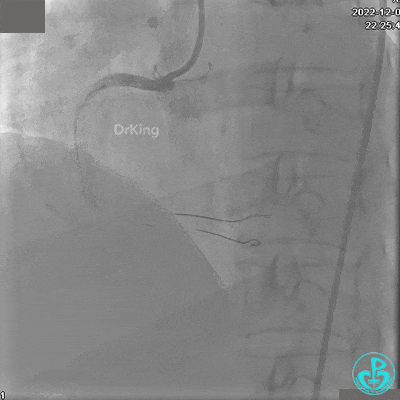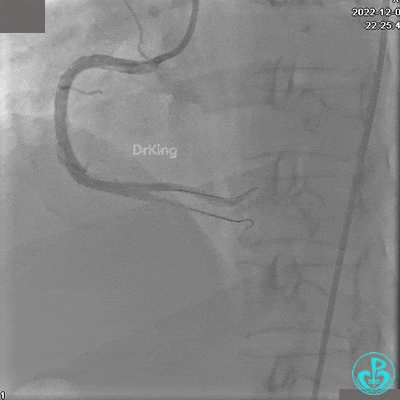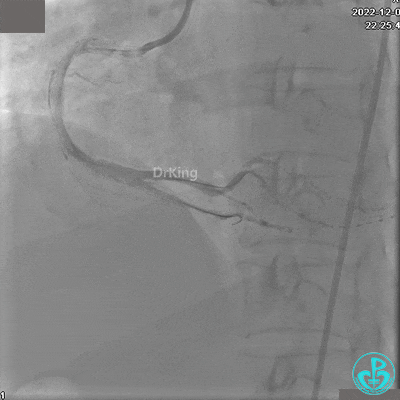
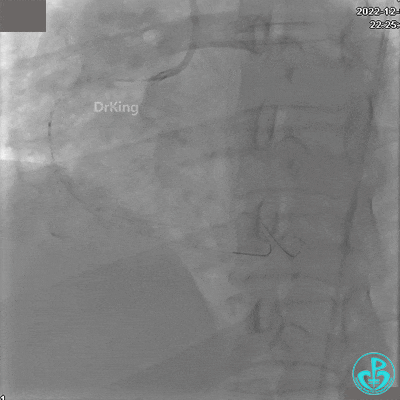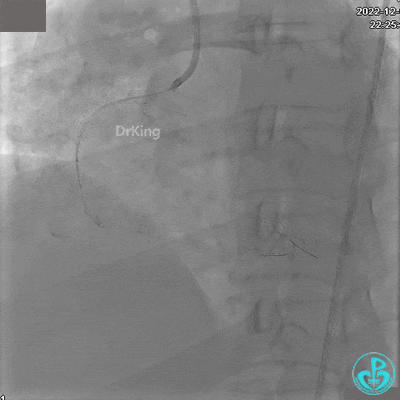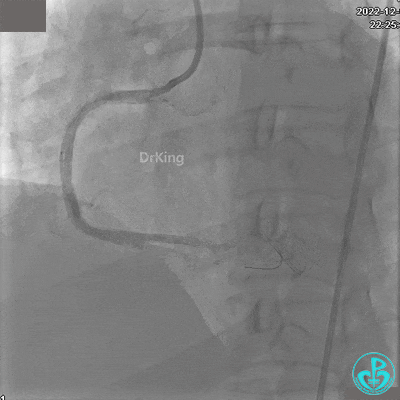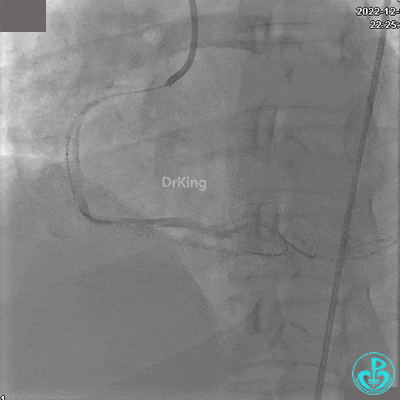
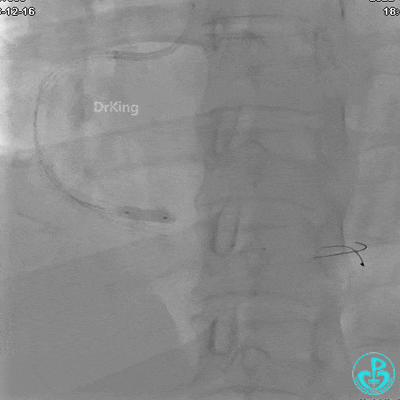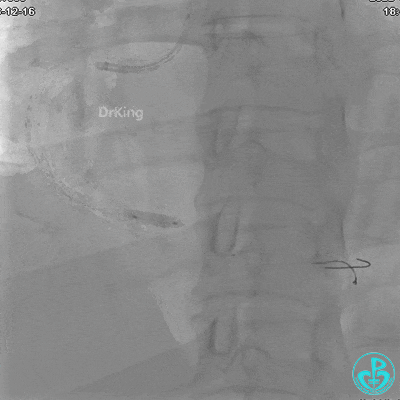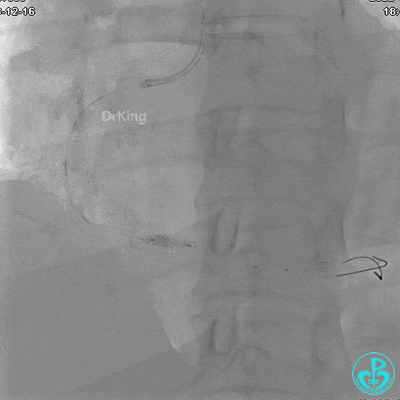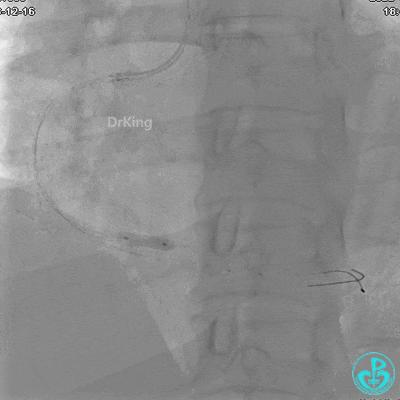
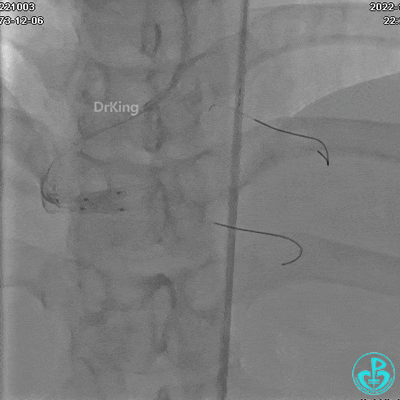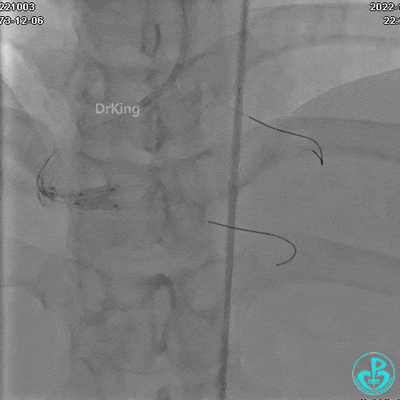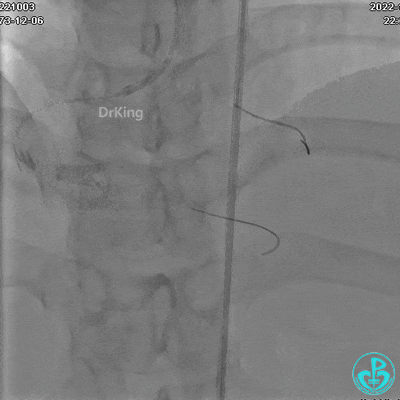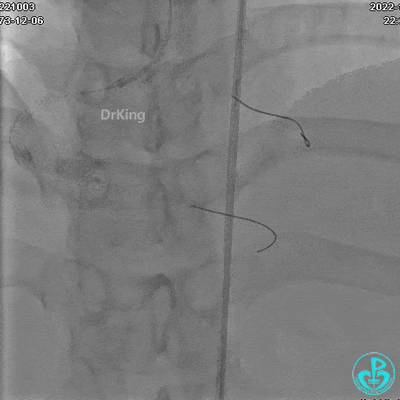
沿BMW导引导丝送2.5×15mm球囊至后降支开口,沿NS导引导丝送3.0×15mm后扩张球囊至左室后支开口,10atm对吻扩张。
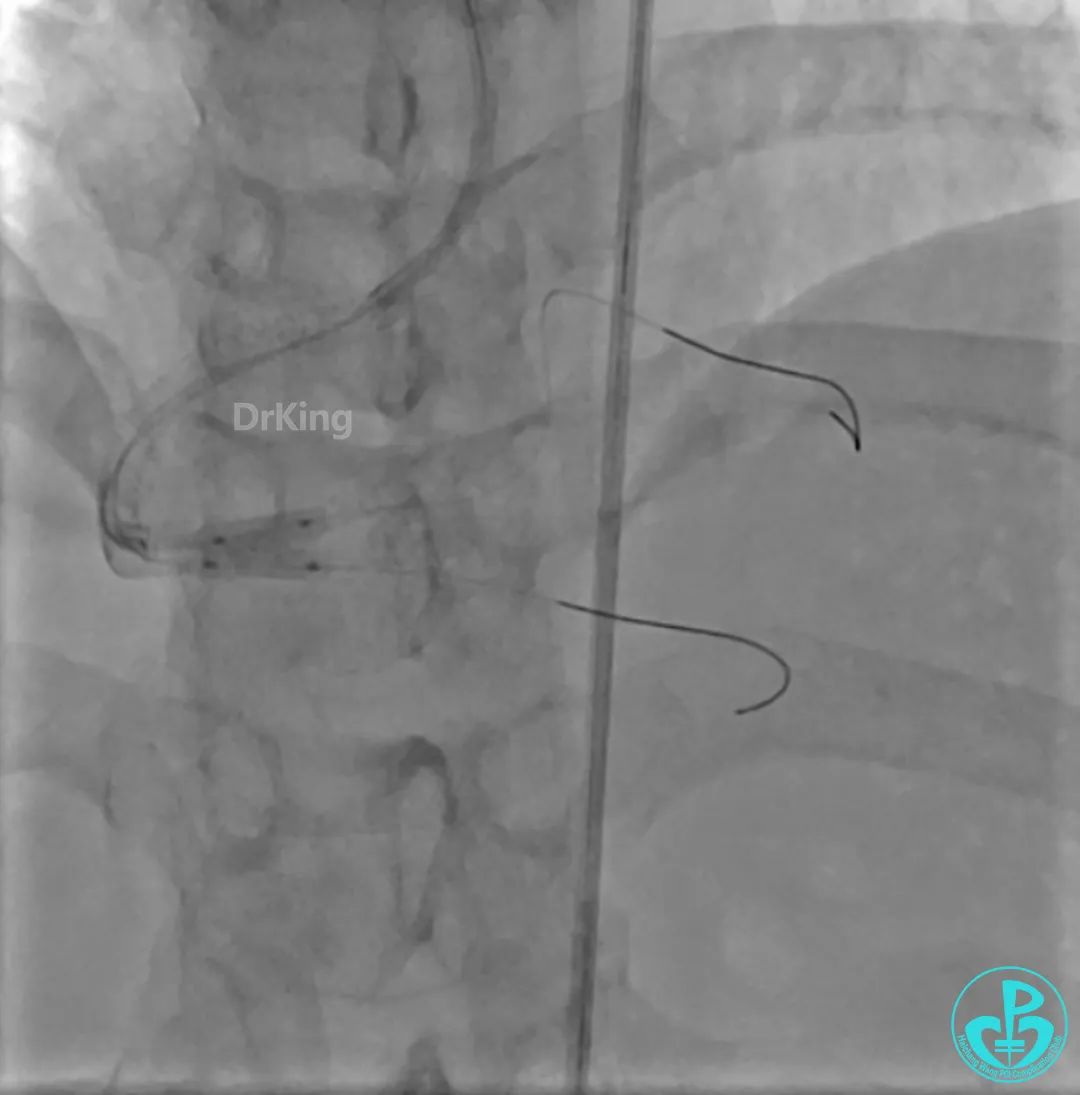
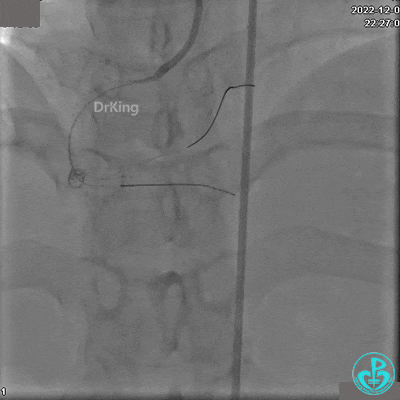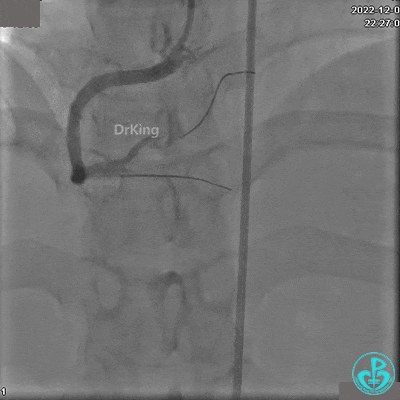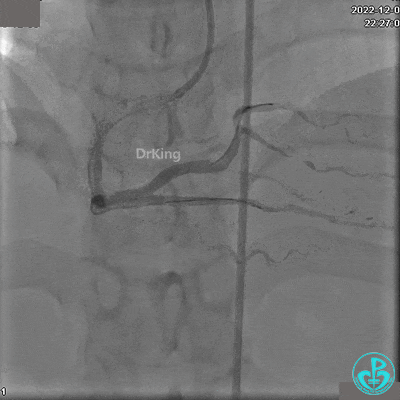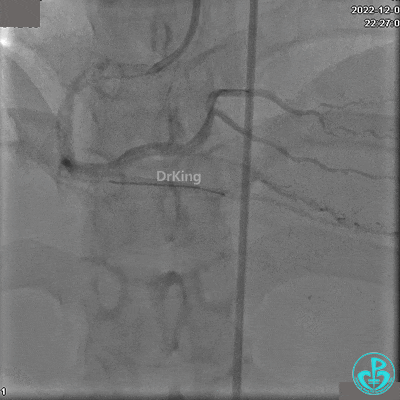
再次复查造影显示支架贴壁良好,前向血流TIMI 3级,无明显残余狭窄,结束手术。
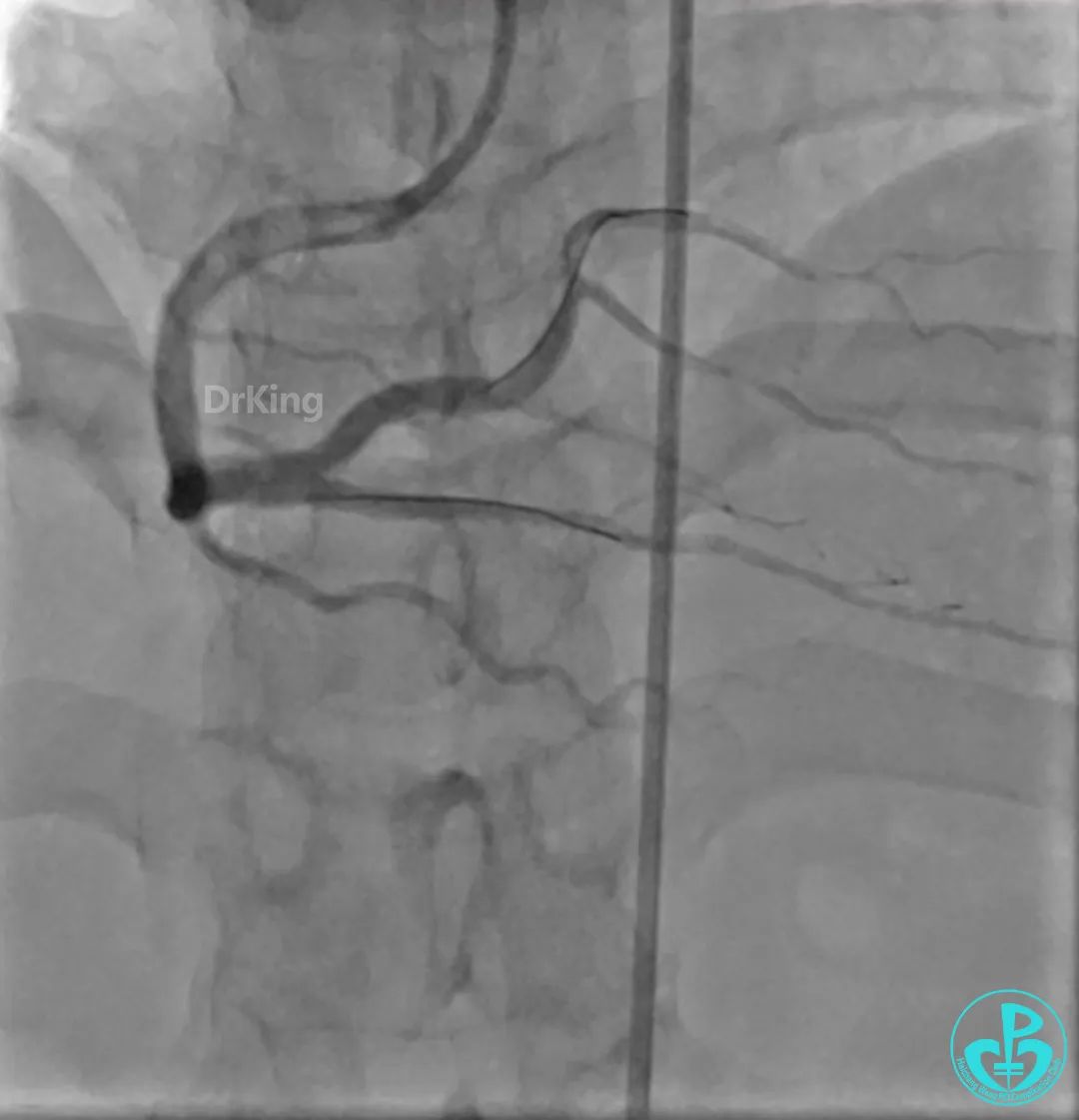
术后在CCU病房严密监护下患者症状逐渐缓解,病情逐渐稳定。
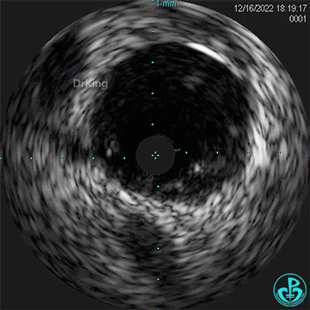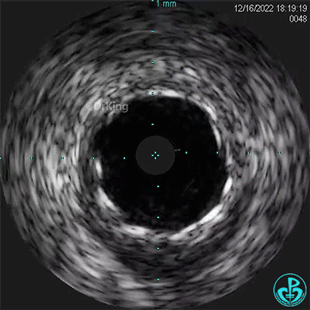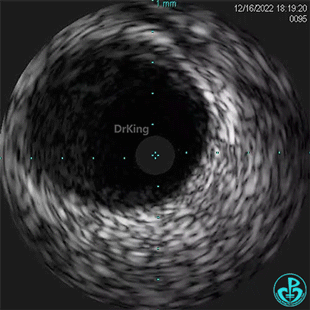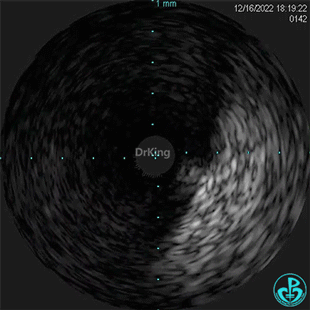
1周后复查造影,行IVUS检查:
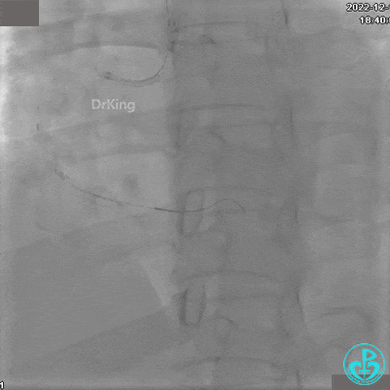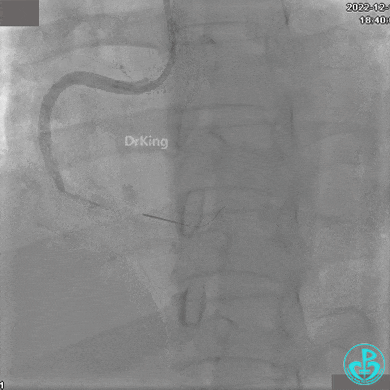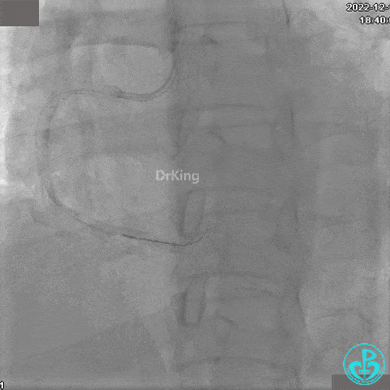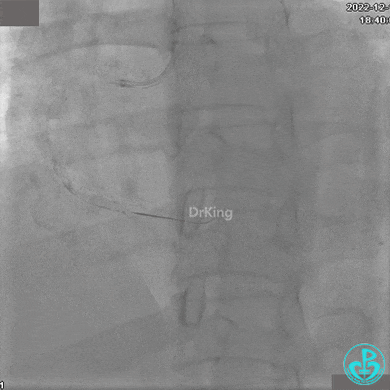
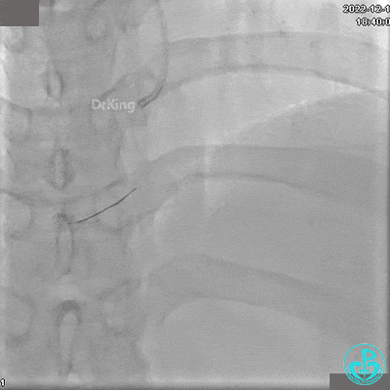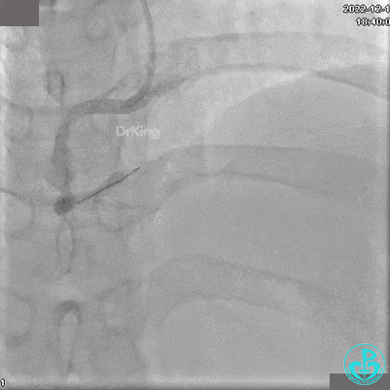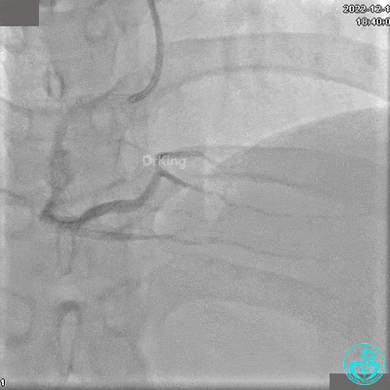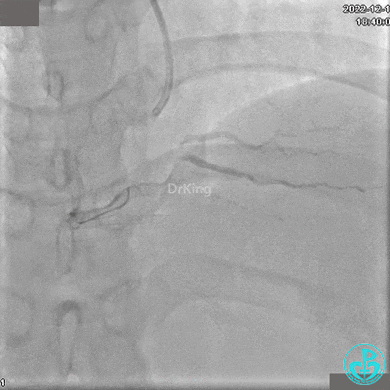
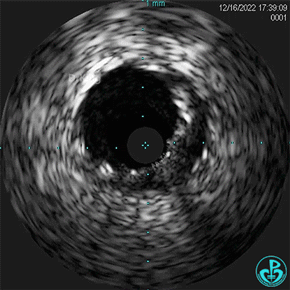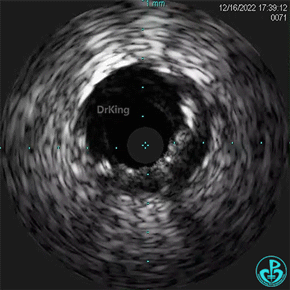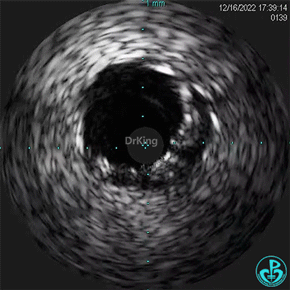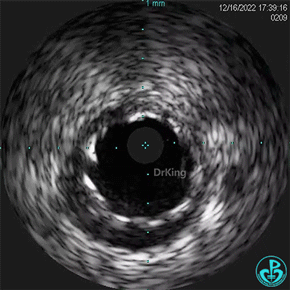
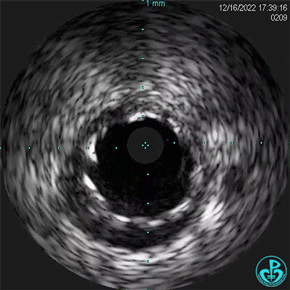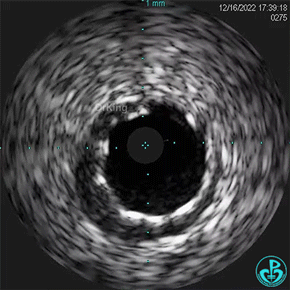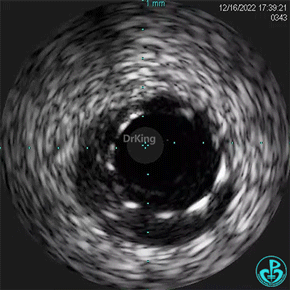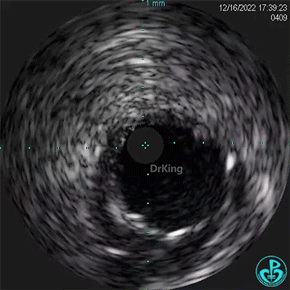
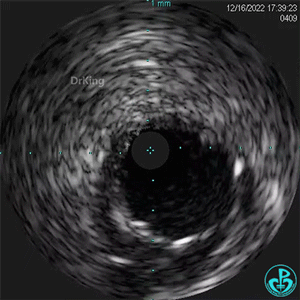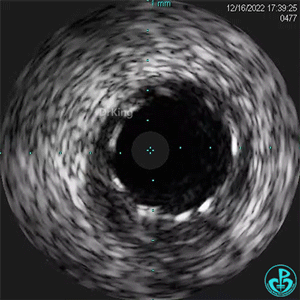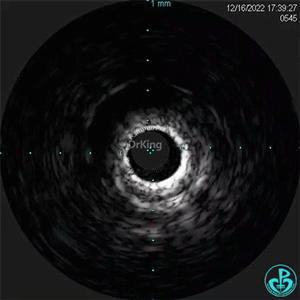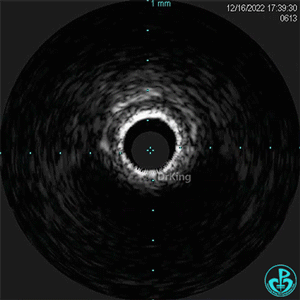
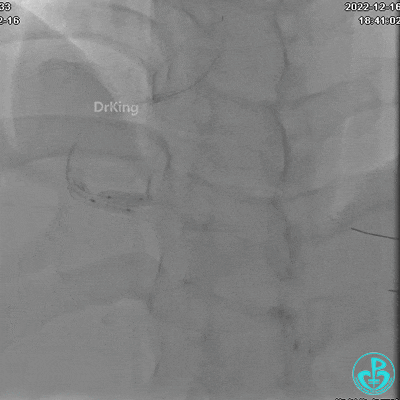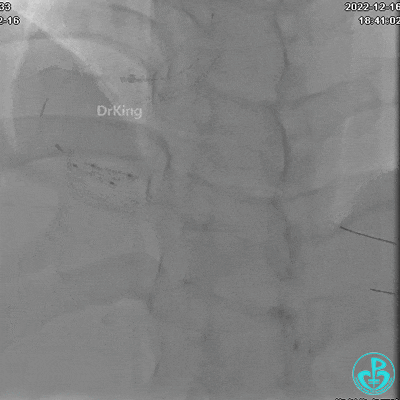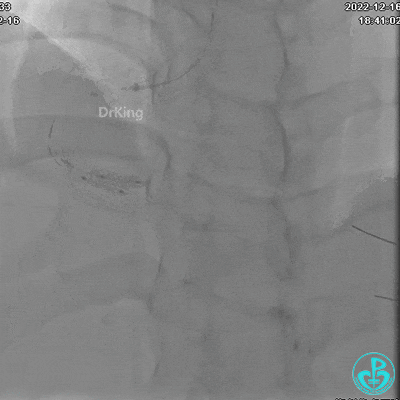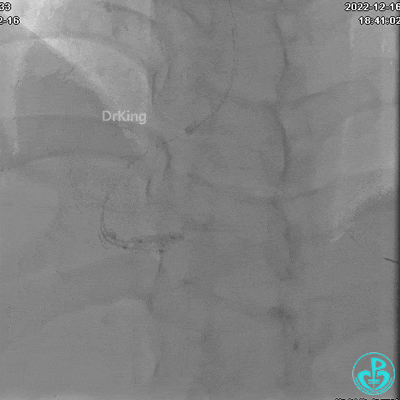
非顺应性球囊支架内后扩张。
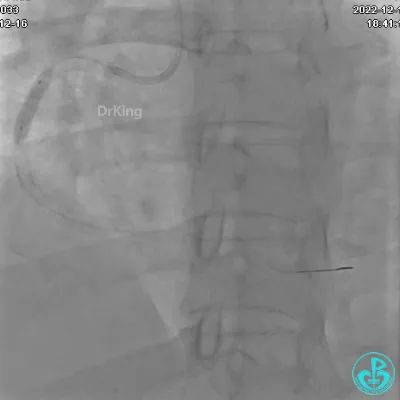
术者反思
病例中所犯的错误:
① 指引导管造影导致夹层。
② 支架太小,与血管直径不匹配。
③ 关键时刻导丝撤出支架。
④ 导丝进入支架下未能识别出,支架下释放支架。
⑤ 支架外后扩张。
术者体会
① 夹层时成功找到真腔。
② 及时识别出导丝、球囊、微导管位于支架外。
③ 成功把导丝进入后降支,并完成Crush。
④ 耐心Rewire及Kissing。
⑤ 完善IVUS检查,指导PCI治疗。


