【病例报告】颈外动脉支架置入术后特发性三叉神经痛一例
时间:2024-09-22 23:01:02 热度:37.1℃ 作者:网络
摘要:三叉神经痛(TN)是临床中较为常见的神经系统疾病,常给患者带来难以忍受的疼痛。作者报道1例颈外动脉支架置入术后发生特发性TN患者的诊治经过并分析其疼痛病因,考虑与上颌动脉血流改善后压迫冲击三叉神经有关。应用卡马西平治疗后患者TN有效缓解,出院1周后随访未诉其他不适,TN控制良好。国内外尚未见相关报道,故报道该病例供临床医师参考与讨论。
研究表明,颈动脉狭窄是导致卒中的重要原因,颈动脉支架置入术是目前临床上治疗颈动脉狭窄的主要手术方法之一,特别适用于有基础疾病的老年患者,可有效降低其卒中的发生率。三叉神经痛(trigeminal neuralgia,TN)是一种面部慢性神经病理性疼痛疾病,以三叉神经分布区域的自发性疼痛为特征,常严重影响患者生活质量。本文报道1例行颈外动脉支架置入术(external carotid artery stenting, ECAS)后出现特发性TN患者的诊治经过,并分析其发生TN的原因,为临床医师处理此类问题提供参考。
患者
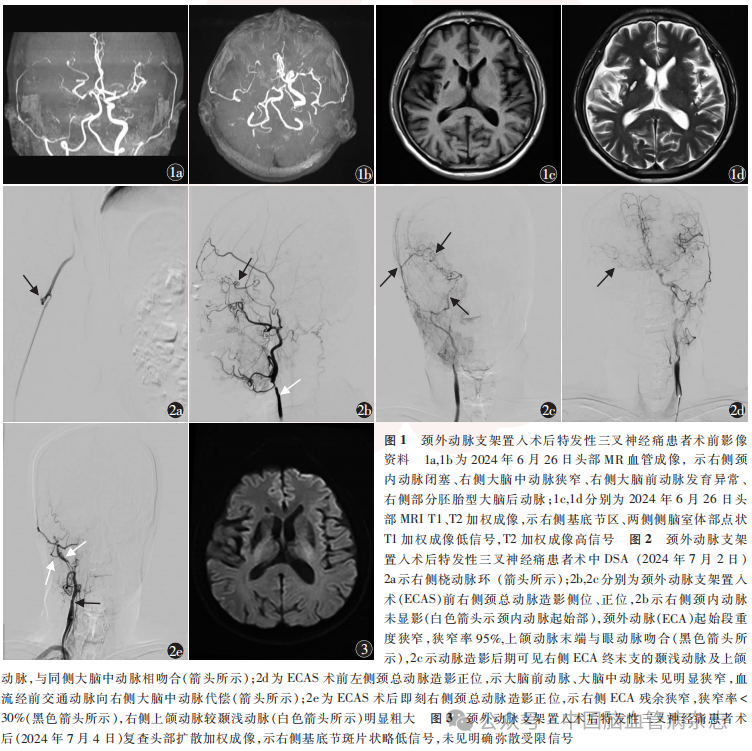
男,66岁,主因“间断头晕半月余”于2024年6月29日以“脑血管病”自首都医科大学密云教学医院神经内科转入神经外科。入院神经系统体格检查:意识清楚,记忆力减退,定向力正常。12对脑神经及感觉系统检查未见异常,右侧上肢肌力Ⅴ级,右侧下肢肌力Ⅴ-级,左侧肢体肌力Ⅴ级,双侧巴宾斯基征阴性,腱反射对称适中,改良Rankin量表评分1分。患者于入院前半个月无明显诱因出现头晕,表现为天旋地转感,伴行走不稳、言语不利、视物模糊、恶心,收入首都医科大学密云教学医院神经内科。6月26日行头部MR血管成像(MRA)提示右侧颈内动脉闭塞,脑血管多发狭窄(图1a,1b);头部MRI提示脑内多发腔隙性脑梗死、缺血灶(图1c,1d)。诊断为短暂性脑缺血发作,给予改善脑循环等对症治疗后患者头晕等不适症状逐渐缓解。既往发现高血压病、2型糖尿病2个月;5年前患脑梗死,遗留右下肢无力;颈椎病7年,行颈椎后路椎管减压、内固定术。
患者于7月2日在局部麻醉下经右侧桡动脉行DSA检查,右侧桡动脉置6F导管鞘(Cordis,美国),全身肝素化(静脉注射低分子肝素钠4000 U),桡动脉造影显示桡动脉存在动脉环(图2a),导管无法上行。随即改经右侧股动脉穿刺置5F导管鞘(Cordis,美国),行全脑血管DSA检查,可见:右侧颈内动脉于颈动脉分叉根部完全闭塞,右侧颈外动脉(ECA)起始段重度狭窄(狭窄率95%,图2b);动脉后期可见右侧颞浅动脉及上颌动脉与同侧大脑中动脉吻合,同期可见上颌动脉与眼动脉相吻合(图2c);左侧大脑前动脉、大脑中动脉未见明显狭窄,血流经前交通动脉向右侧大脑中动脉代偿(图2d)。右侧ECA狭窄手术指征明确,家属签署知情同意书后行ECAS。更换8F导管鞘(Cordis,美国),在侧位路图引导下,用泥鳅导丝携多功能管及8F导引导管成功超选入右侧颈总动脉内,再次造影显示:右侧ECA起始段管腔狭窄率95%。引入直径0.014英寸(1英寸=2.54cm)微导丝(EV3,美国)通过狭窄段,此时患者心率下降至35次/min,立即给予阿托品1mg静脉注射后心率上升至60次/min。循导丝引入保护伞(SpiderFX 5.0mm;EV3,美国)至右侧ECA远端,撤出微导丝,释放保护伞。考虑ECA狭窄程度严重,循保护伞导丝用2.0mm×20.0mm球囊(Medtronic,美国)预扩张狭窄段,然后引入扩张球囊(LitePAC 4.0mm × 30.0mm; ClearStream, 爱尔兰)至狭窄处,扩至命名压一次,即刻造影显示狭窄处血流较前改善,心率58次/min,撤除球囊。循保护伞导丝引入EV3 Protege RX 8-6mm × 40mm支架系统至右侧颈总动脉分叉部及ECA起始段狭窄处并释放,造影显示右侧ECA血流通畅,残余狭窄率<30%,上颌动脉、颞浅动脉显影良好(图2e)。手术结束,患者生命体征平稳。
术后患者即刻出现明显搏动性钝痛,疼痛范围以右齿及下颌部为主,右侧眶额部及颧部较轻。间断给予口服洛芬待因0.4g及肌内注射赖氨匹林0.9g对症治疗,症状改善欠佳。7月4日患者仍诉右齿及下颌部搏动性钝痛,考虑为TN,因此给予口服卡马西平100mg/次,2次/d,口服卡马西平12h后上述症状基本缓解。7月4日复查头部MR扩散加权成像,未发现新发梗死(图3)。7月5日患者顺利出院,术后1周电话随访,患者仍规律口服卡马西平(100mg/次,2次/d),诉右侧下颌部偶有轻微疼痛,较前减轻。
讨论
颅外颈动脉狭窄是引起短暂性脑缺血发作和卒中的主要原因。美国血管外科学会在2022年发布的颅外段颈动脉狭窄临床治疗指南中指出,对于症状性颈动脉狭窄,且狭窄率超过50%的患者应给予适当治疗(ⅠA级证据),以降低患者卒中发生风险。本例患者既往有脑梗死病史,于6月26日完善相关检查后诊断为短暂性脑缺血发作。DSA检查示患者右侧颈内动脉闭塞,ECA狭窄率95%,且发现右侧ECA终末支(颞浅动脉及上颌动脉)与同侧大脑中动脉有部分吻合;上颌动脉终末端与眼动脉相吻合。因此为进一步改善患者脑供血情况,缓解头晕症状,降低卒中发生风险,预防眼缺血性失明,行ECAS,于右侧ECA狭窄处置入支架1枚。颈动脉窦位于颈总动脉末端和颈内动脉起始部,因此颈动脉支架置入术中常引起颈动脉窦反应,进而导致心率、血压下降等常见并发症。本例患者ECA狭窄位于ECA起始段,ECAS中依然出现心率降至35次/min,提示尽管ECA狭窄虽未涉及颈动脉窦,但ECAS中仍需密切观察患者生命体征变化并及时处理,以免危及生命。
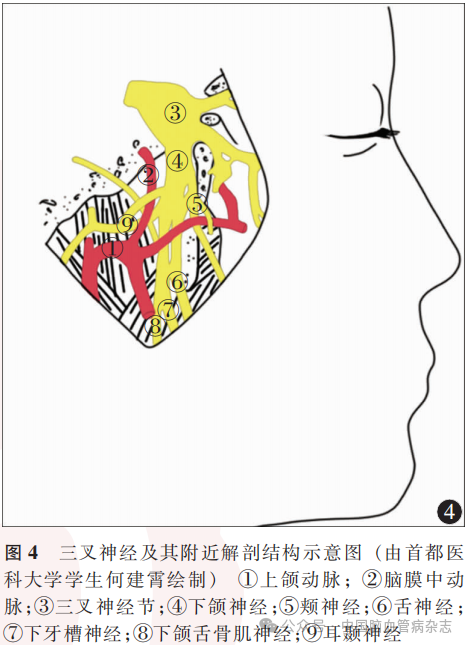
患者术后即刻出现原因不明的搏动性钝痛,疼痛范围以右齿及下颌部(下颌神经区域)为主,右侧眶额部及颧部(眼神经、上颌神经区域)较轻,诊断为TN,在ECAS后少见。目前临床上将TN分为原发性、继发性和特发性,原发性为MRI或术中证实有明确血管压迫导致三叉神经根形态学改变的TN;继发性为非血管原因的神经系统疾病引起的TN;病因不明的被称为特发性TN。本例患者既往无TN病史及可证实的诱因,故笔者将本例患者归类为特发性TN。目前,关于原发性TN的病因及发病机制尚不明确,其中被广泛认可的为“血管压迫学说”和“神经短路学说”:由于受到责任血管长期压迫刺激,三叉神经在颅内的受压部位发生脱髓鞘改变,裸露的轴突相互靠近形成“短路”的假突触,使自发的和异位的神经冲动传导时都可能被识别为痛觉,导致患者出现刀割样、针刺样、电击样的锐痛。本例患者DSA显示右侧ECA的两大分支中,上颌动脉较颞浅动脉明显粗大(图2e)。如图4三叉神经及其附近解剖结构示意图所示,上颌动脉走行横跨下颌神经。据此,笔者推测本例ECAS术后发生的特发性TN是由于上颌动脉在灌注改善后,血流搏动性冲击血管壁,进而压迫三叉神经下颌支及其分支导致疼痛。但本例患者疼痛性质特点为搏动性钝痛,笔者推测因其三叉神经受压部位为颅外段分支且受压迫时间较短,与常见TN的病因有本质不同所致,但此类特发性TN尚未见国内外研究报道,因此关于本例患者TN的确切原因有待商榷。本例患者出现TN发作后,由于医治经验不足,早期间断给予非甾体类抗炎药,疼痛症状缓解欠佳。给予口服卡马西平治疗后,患者疼痛逐渐得到有效控制。目前TN的治疗方式主要有:(1)药物治疗,为原发性和特发性TN首选的治疗方式,其中卡马西平和奥卡西平是长期治疗TN的首选药物,若无效或耐受性差可使用加巴喷丁、普瑞巴林、A型肉毒杆菌毒素、拉莫三嗪、巴氯芬或苯妥英作为辅助或单药治疗;(2)外科手术:通常在药物不能控制症状或副作用明显时进行,包括微血管减压术、经皮神经消融术、立体定向放射治疗。卡马西平作为临床治疗TN的经典一线用药,对本病例ECAS术后特发性TN的短期治疗效果确切,但长期疗效有待进一步随访观察。