抗抑郁药物的胃肠道副作用及其对依从性的影响
时间:2024-05-31 16:01:04 热度:37.1℃ 作者:网络
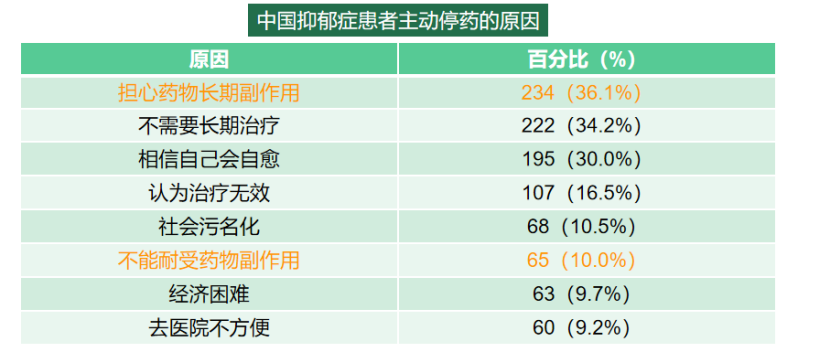
在抗抑郁治疗中,药物的胃肠道副作用不仅是患者服药依从性的一个显著障碍,也是导致患者中断治疗的一个重要因素。一项研究[1]调查表明,中国抑郁症患者中有36.1%的人因担心药物长期副作用而停药,10.0%的患者因无法耐受药物副作用而选择停药。这些数据强调了副作用管理在抑郁症治疗中的重要性。
抗抑郁药物可引起的胃肠道副作用包括恶心、呕吐、腹泻、便秘、腹痛、消化不良、厌食、食欲增加及口干等症状。统计数据显示,15%至40%的抑郁症患者在服用抗抑郁药物期间会遭受这些不适。这些副作用不仅降低了患者的生活质量,也可能导致患者降低药物剂量或完全放弃治疗。
抗抑郁药物引起的胃肠道副作用通常与其作用机制相关。药物导致胃肠道和中枢神经系统中5-羟色胺可用性增加,激活5-羟色胺5-HT3受体和多巴胺D2受体,引发恶心和呕吐等反应。5-羟色胺能系统在恶心和呕吐的病理生理过程中发挥关键作用,激活肠内神经丛或迷走神经的5-HT3受体可导致神经去极化,引发呕吐。此外,NK1神经激肽受体也被认为与5-HT3受体相互作用并调节信号传递[2]。
不同类型的抗抑郁药物在胃肠道副作用方面表现形式各异。SSRIs和SNRIs是最常用的抗抑郁药物,它们通常与恶心和腹泻的副作用相关联。TCAs和MAOIs可能导致便秘和胃痛,这些副作用可能更严重。SSRIs的胃肠道反应发生率可高达20.1%,是SNRIs的两倍。具体来说,氟西汀使用者更易出现恶心、呕吐、腹泻、体重减轻和厌食等症状。舍曲林则以腹泻发生率较高著称,而文拉法辛则与更高的恶心和呕吐发生率相关。伏硫西汀则主要引起恶心、便秘和呕吐,恶心症状与剂量相关,女性和治疗初期更为常见。
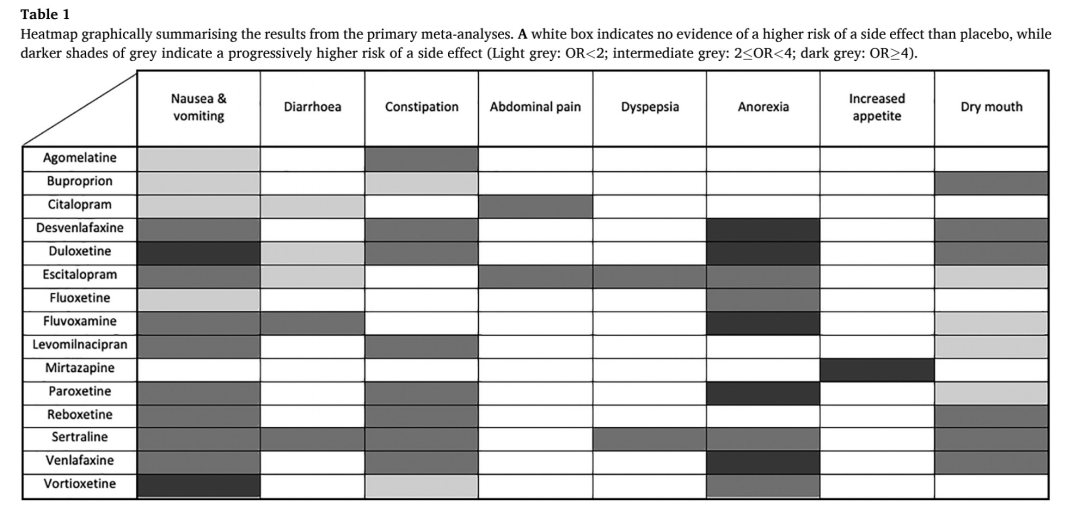
一项meta分析纳入304项随机对照试验数据[3],旨在总结分析抑郁症患者中15种最常用第二代抗抑郁药的相关胃肠副作用证据。分析显示,艾司西酞普兰和舍曲林与胃肠道耐受性最低,涉及的胃肠道副作用最多。相比之下,米氮平、安非他酮等的肠道副作用较少。其中,安非他酮是一种非典型抗抑郁药,主要通过增加脑内多巴胺和去甲肾上腺素的水平来发挥作用,药物对5-羟色胺再吸收的影响较弱。这种机制不直接涉及5-羟色胺系统,因此相对于其他类型的抗抑郁药,安非他酮在引起胃肠道副作用方面的风险较低。
医疗专业人员在选择抗抑郁药物时,应考虑患者的具体病情、既往治疗经历及可能的副作用。此外,对于那些经历剧烈胃肠道反应的患者,可能需要考虑调整药物种类或剂量。而对于治疗初期即出现副作用的患者,逐渐增加剂量可能有助于减轻副作用的影响。值得一提的是,抗抑郁药物导致的恶心和呕吐通常是暂时性的。这些症状通常在用药后2-4周内逐步缓解,归因于5-羟色胺5-HT3受体逐步适应或脱敏的过程。
总体而言,综合考虑抗抑郁药物的疗效与其副作用,选择最适合个体的治疗方法,以及在治疗过程中采取有效的管理策略,将是提高抑郁症治疗成功率和患者生活质量的关键。通过这些措施,可以显著提升患者的治疗依从性,从而实现更好的治疗效果。
参考文献:
[1] Zhu Y, Wu Zet al. Prog Neuropsychopharmacol Biol Psychiatry. 2020.
[2] David DJ, Gourion D. Antidépresseurs et tolérance : déterminants et prise en charge des principaux effets indésirables [Antidepressant and tolerance: Determinants and management of major side effects]. Encephale. 2016;42(6):553-561.
[3] Oliva V, Lippi M, Paci R, et al. Gastrointestinal side effects associated with antidepressant treatments in patients with major depressive disorder: A systematic review and meta-analysis. Prog Neuropsychopharmacol Biol Psychiatry. 2021;109:110266.

