急性心梗左主干真性分叉病变,慌乱中左主干支架深入对角支,2个Culotte术式完成急诊操作
时间:2024-05-27 17:00:23 热度:37.1℃ 作者:网络
病例资料
患者男性,43岁,因胸痛伴大汗4小时急诊入院。
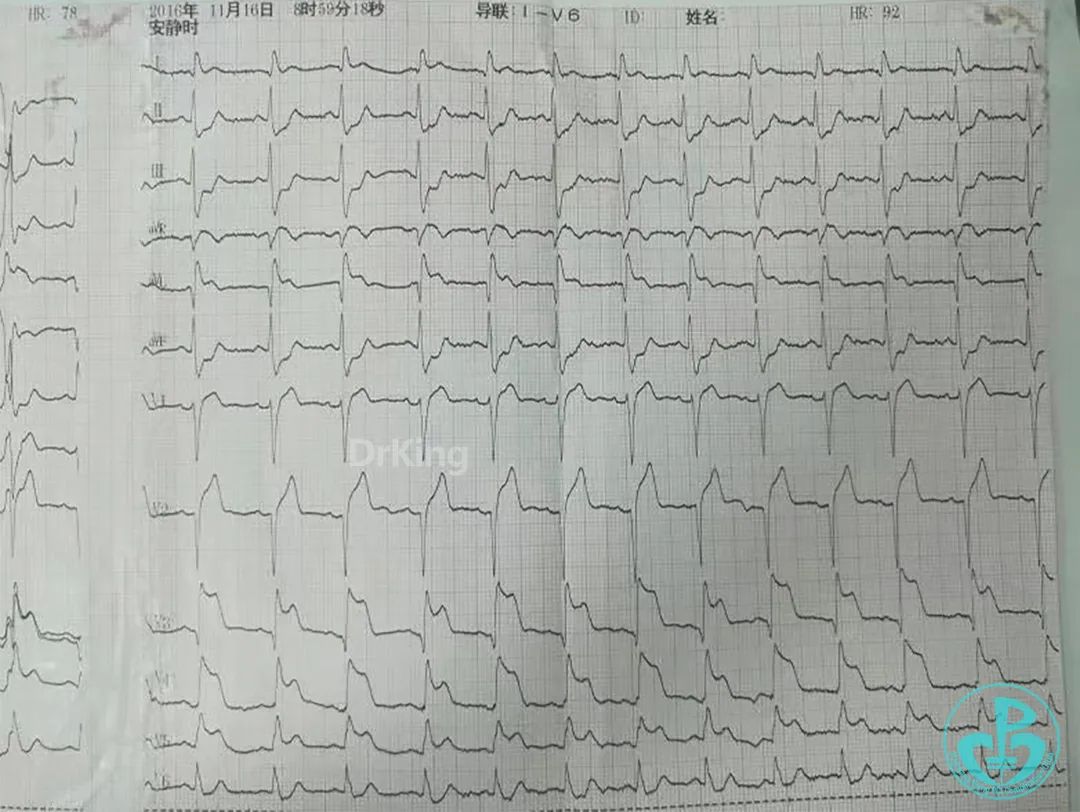
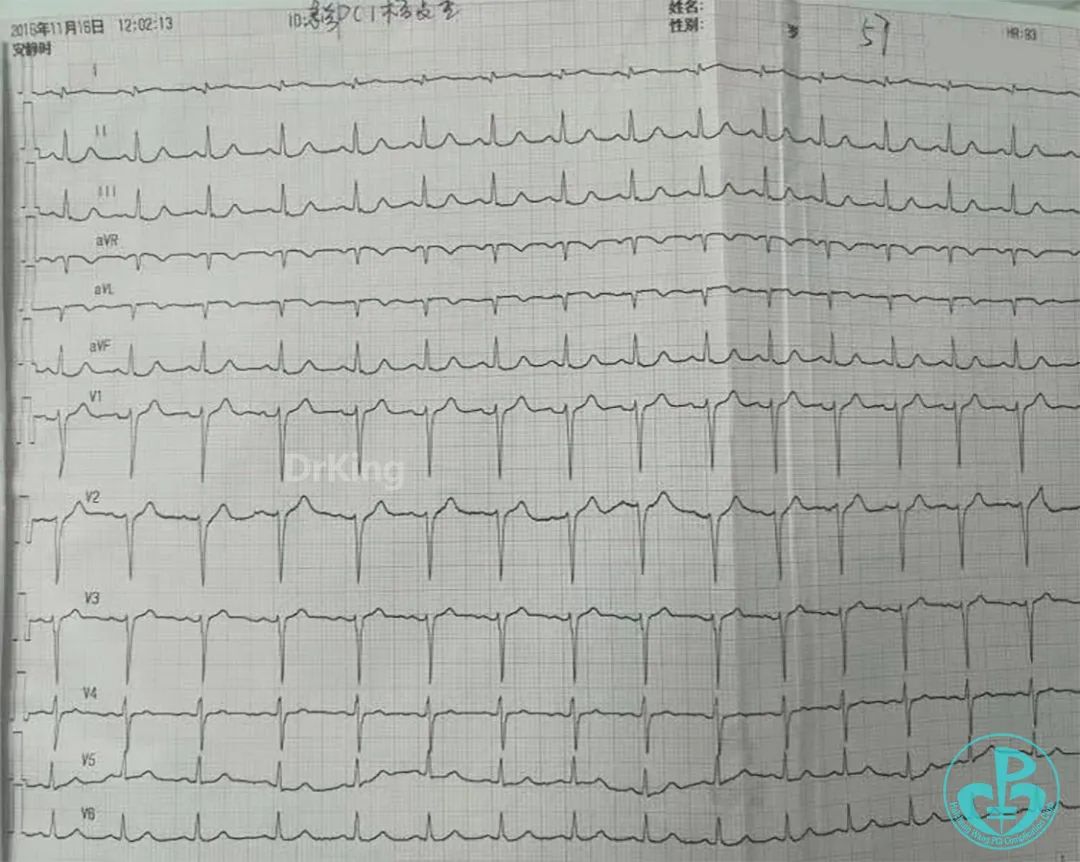
心电图提示Ⅰ、aVR、aVL、V₁~V₆导联ST段抬高,Ⅱ、Ⅲ、aVF导联ST段压低。
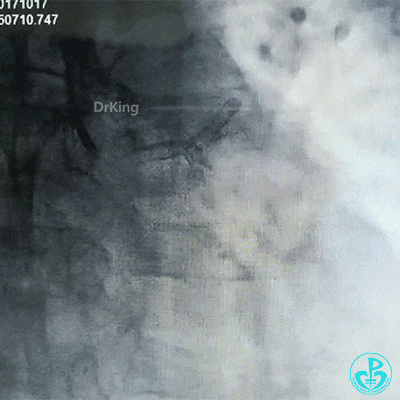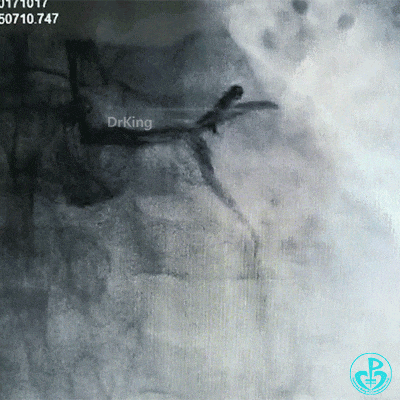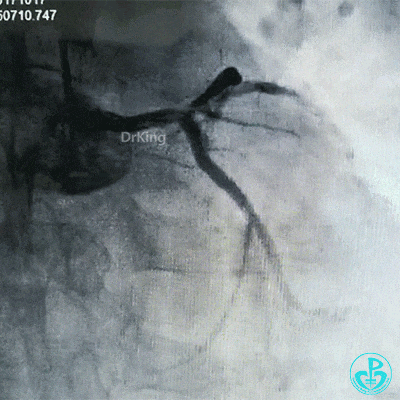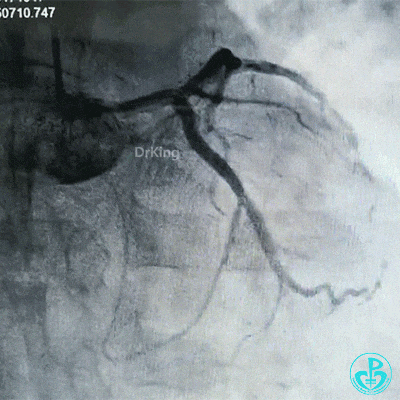
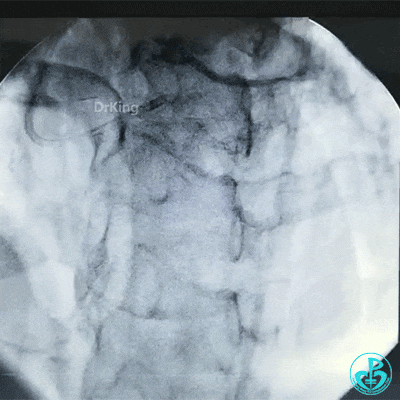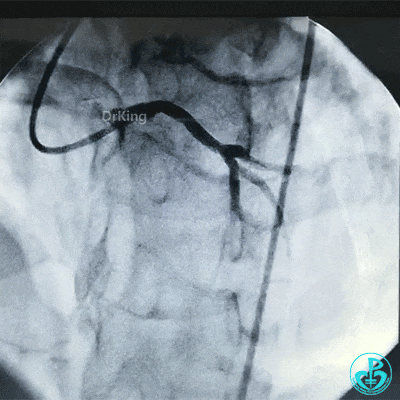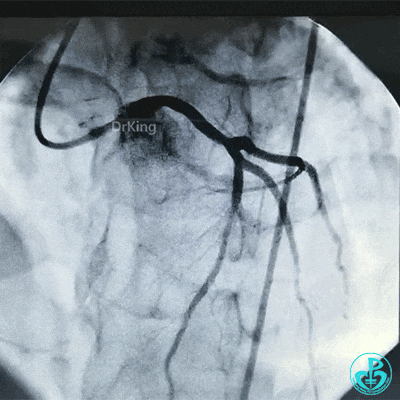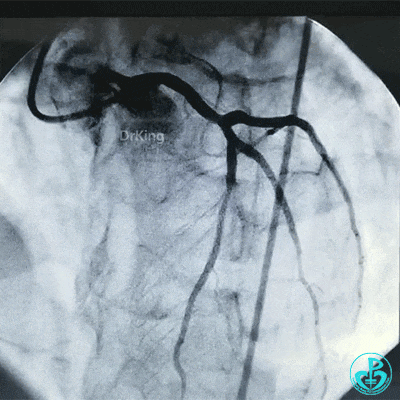
急诊冠状动脉造影
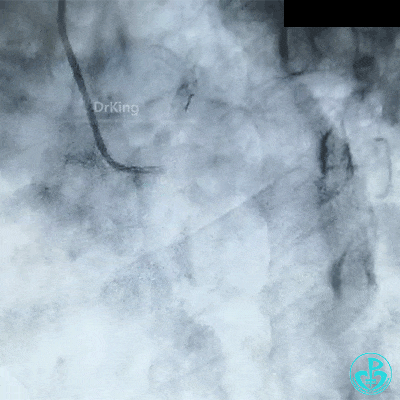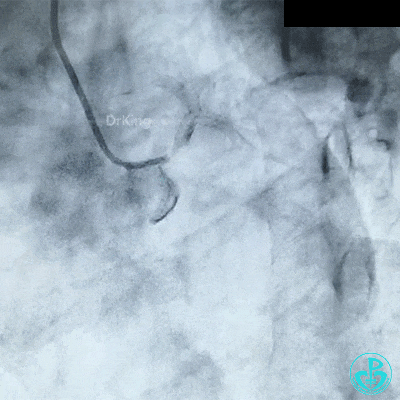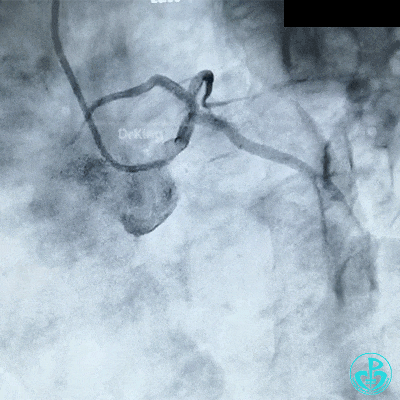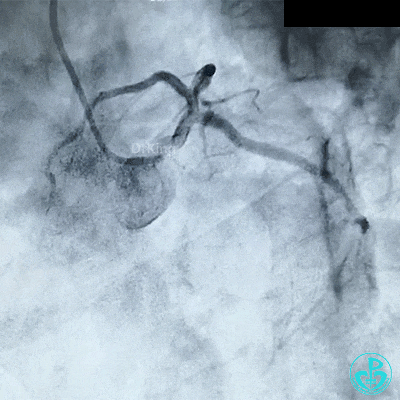
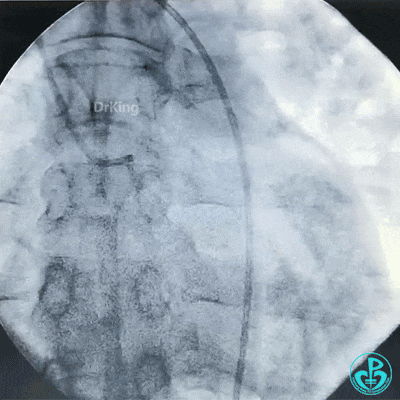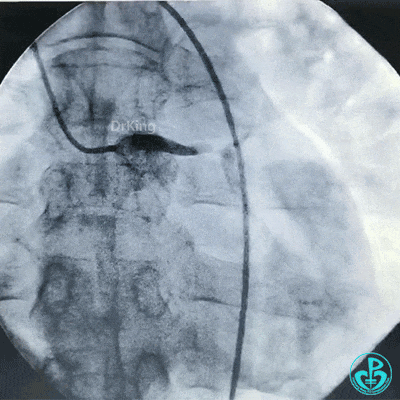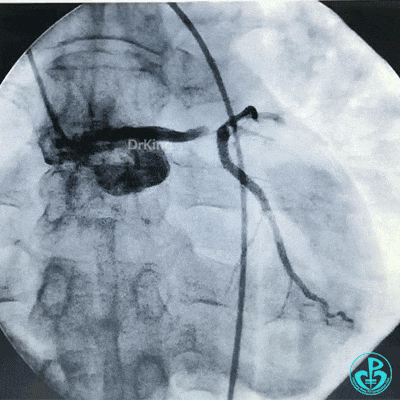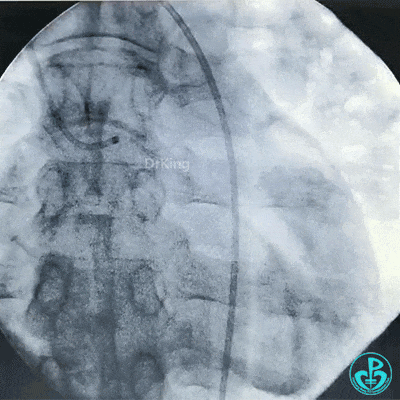
穿刺股动脉造影见粗大左主干末端90%狭窄,前降支开口95%狭窄,前降支中段与第一对角支分叉处中度狭窄,前降支远端血流TIMI 2级。粗大回旋支开口局限性85%狭窄,血流3级,右冠脉近中段中度狭窄。
治疗过程
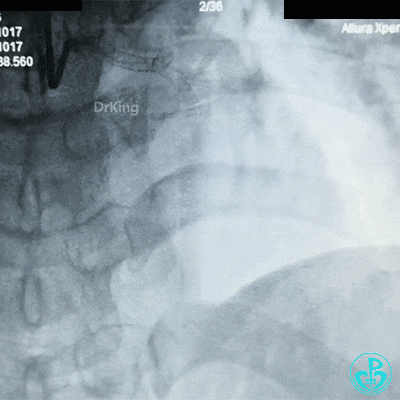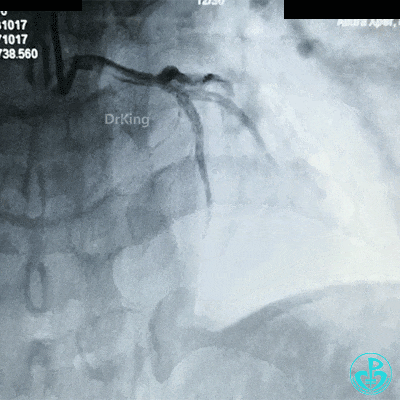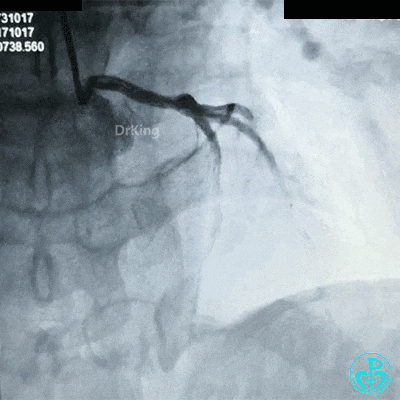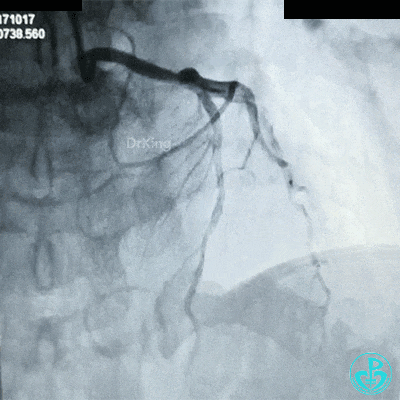
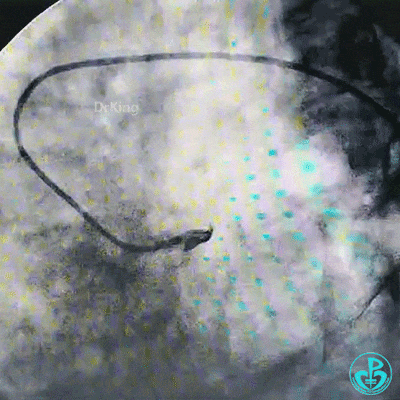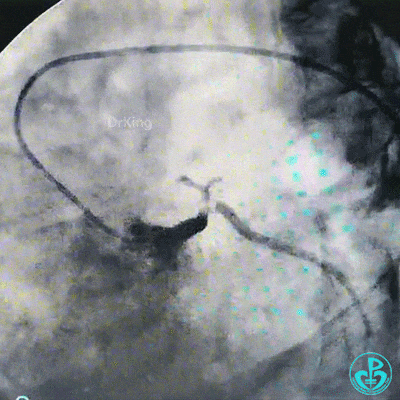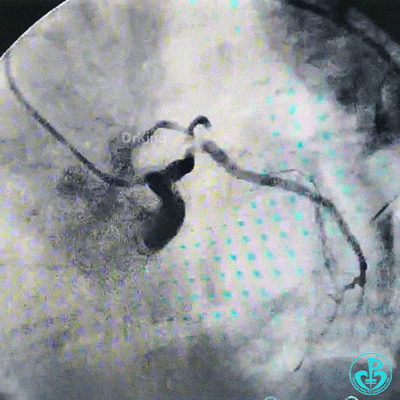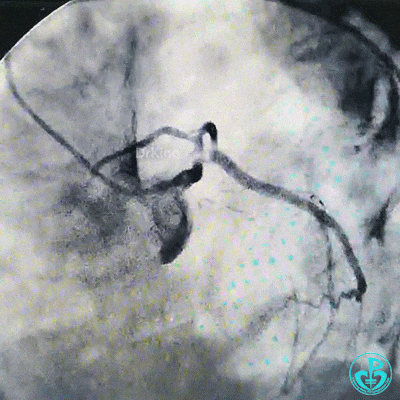
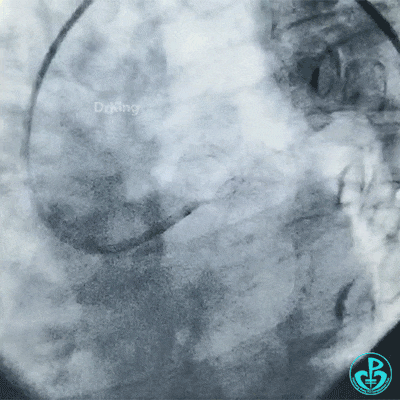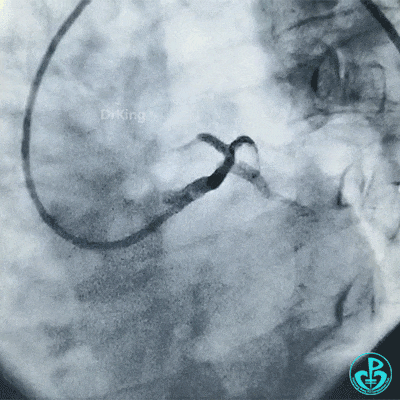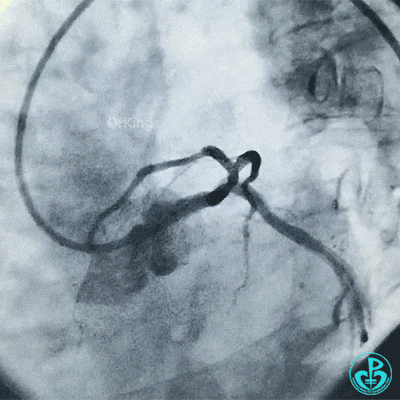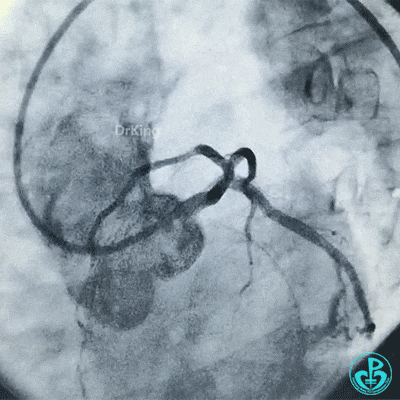
更换7F EBU 3.5指引导管,导丝分别进入前降支、回旋支,2.0mm球囊扩张左主干到前降支开口病变。
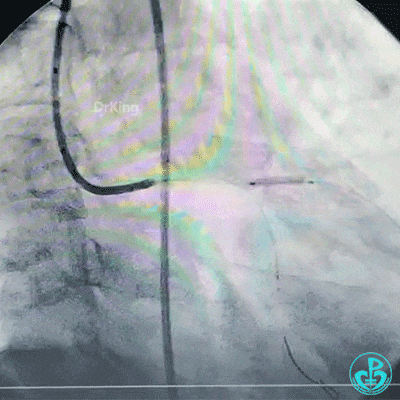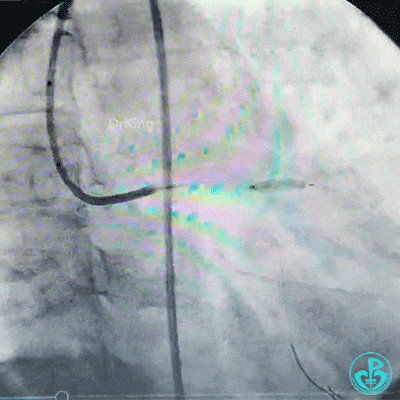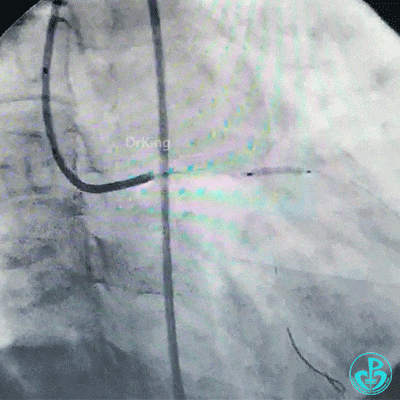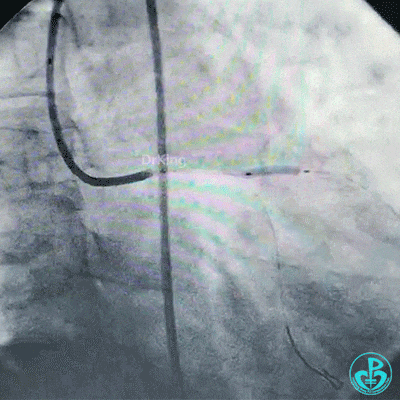
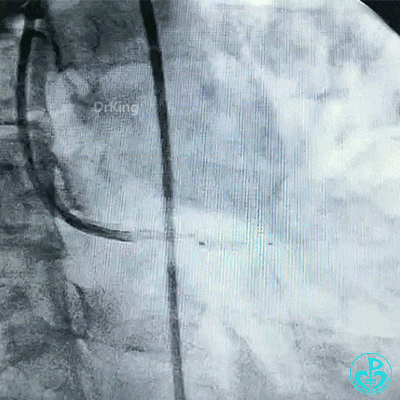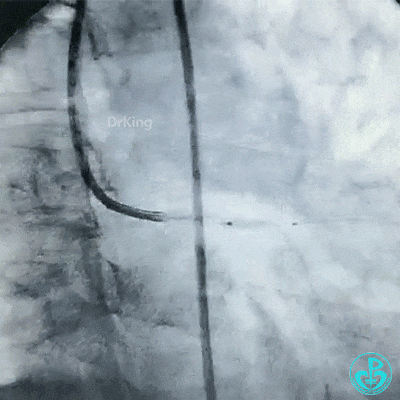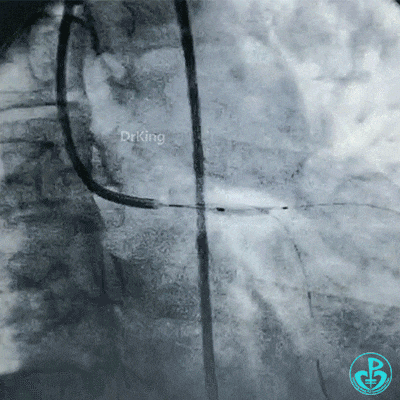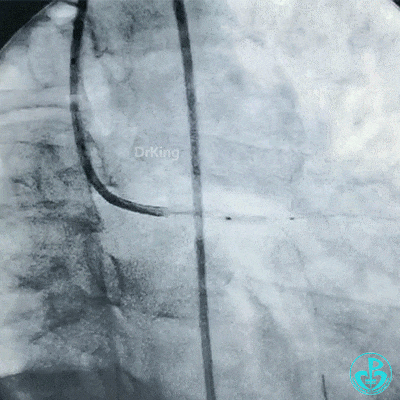
保持前降支开口球囊在位,另外1个球囊扩张回旋支开口后造影,见前降支血流仍然2级,粗大回旋支3级血流。
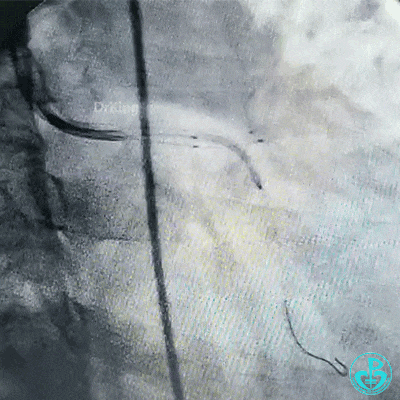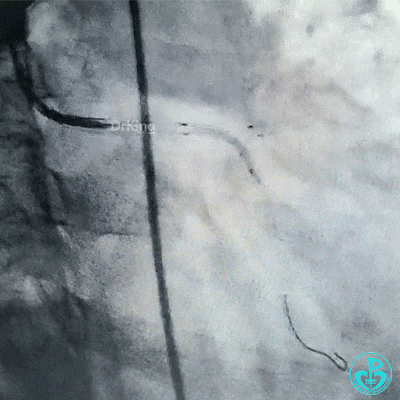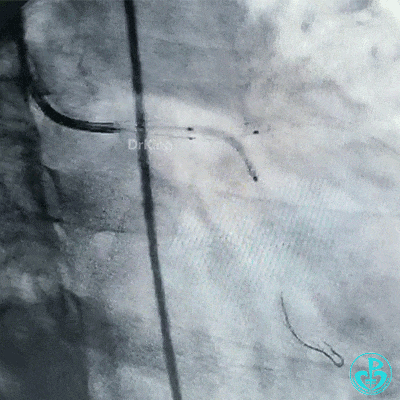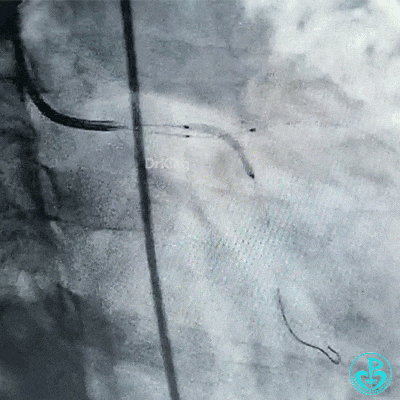
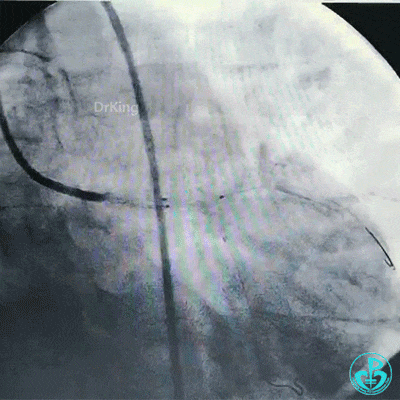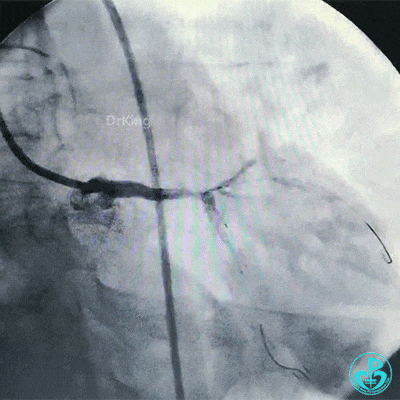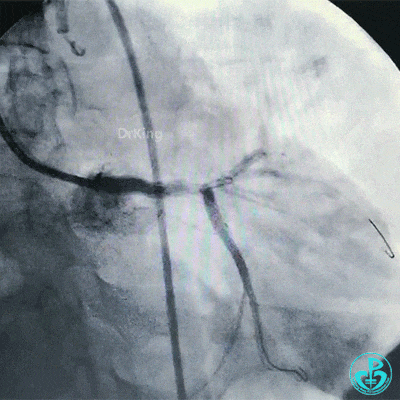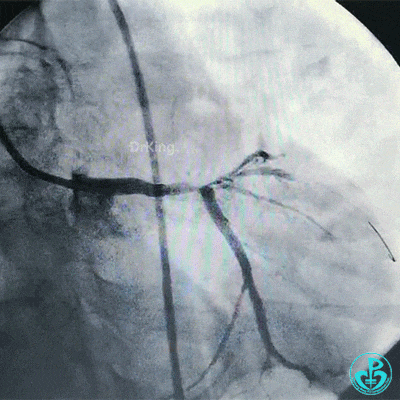
球囊再次扩张左主干到前降支开口后前降支血流恢复3级。
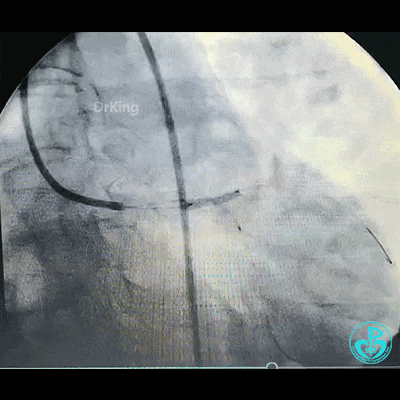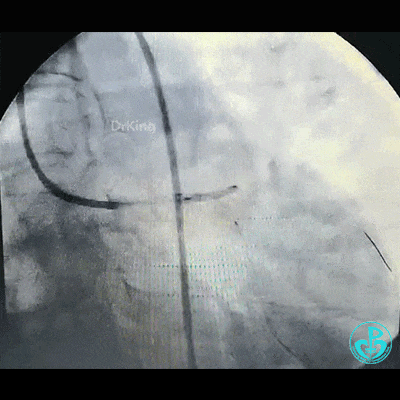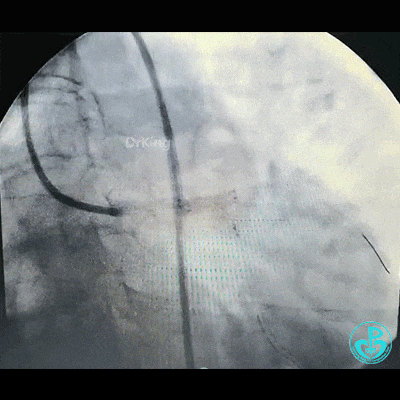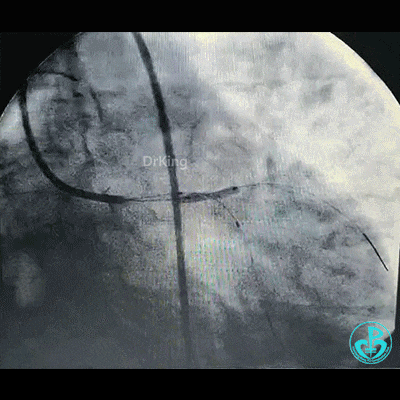
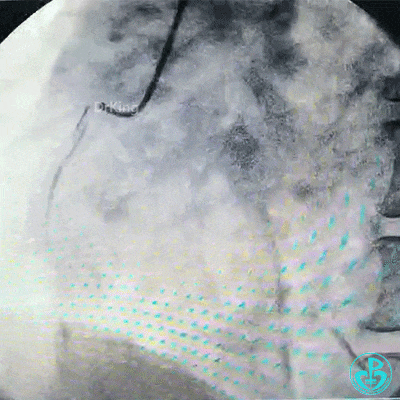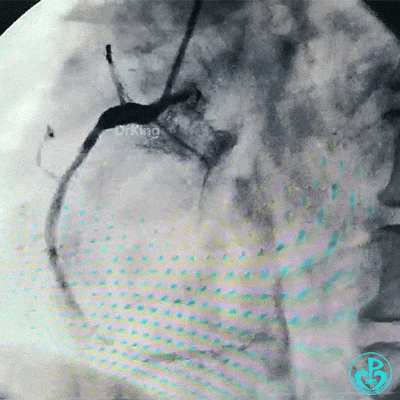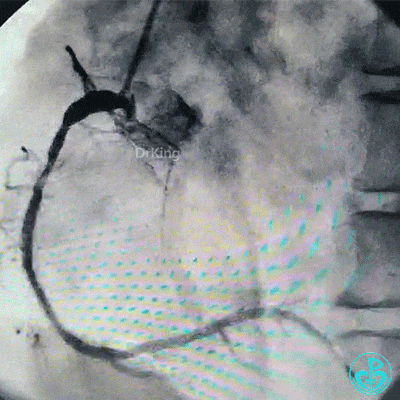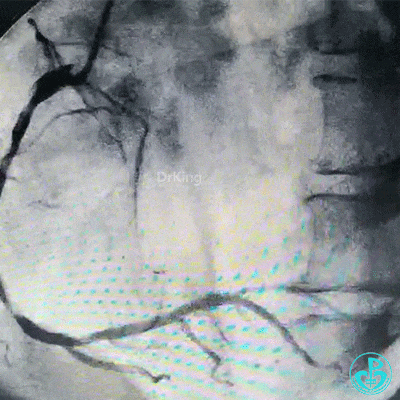
左主干到前降支植入支架。
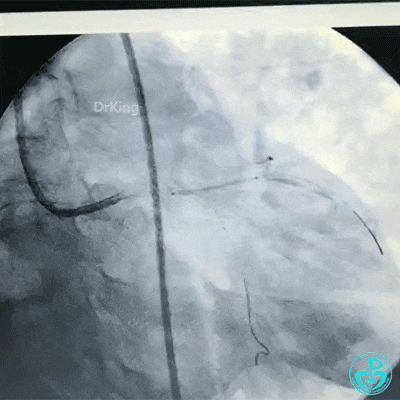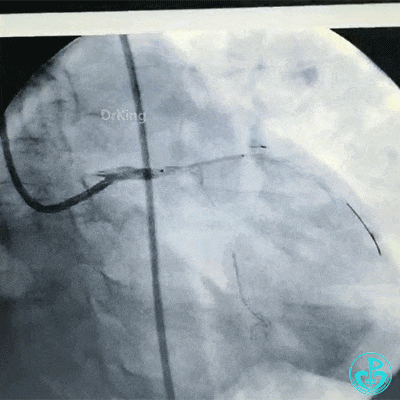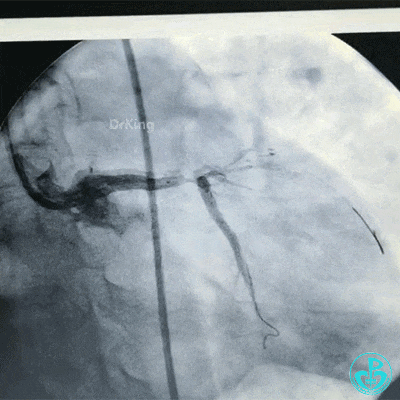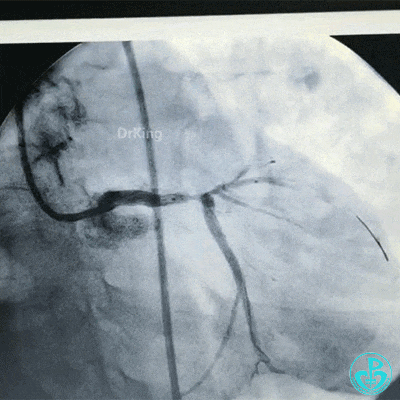
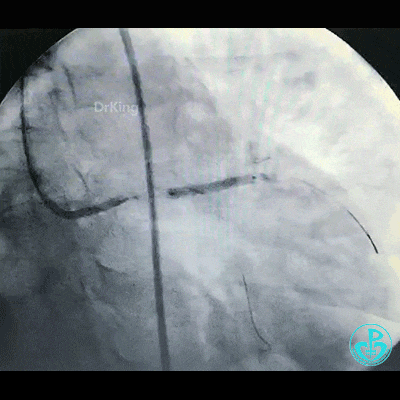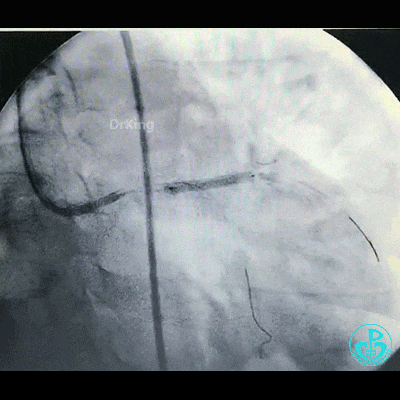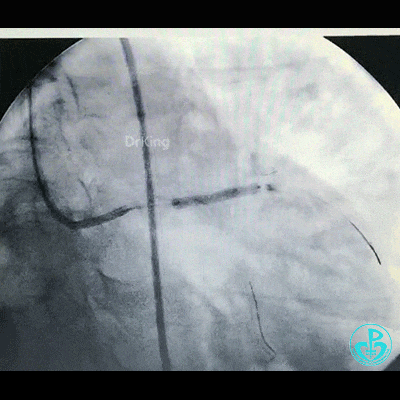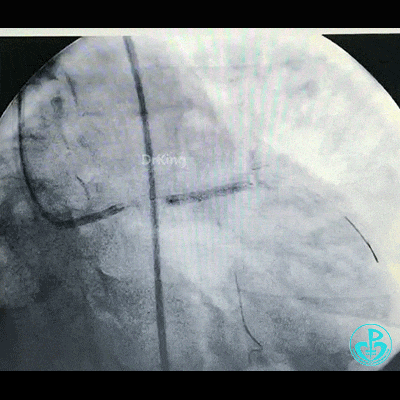
植入支架后造影,见左主干末端狭窄减轻,前降支血流3级,回旋支开口不受影响。
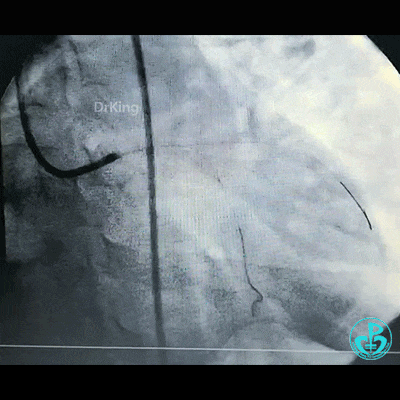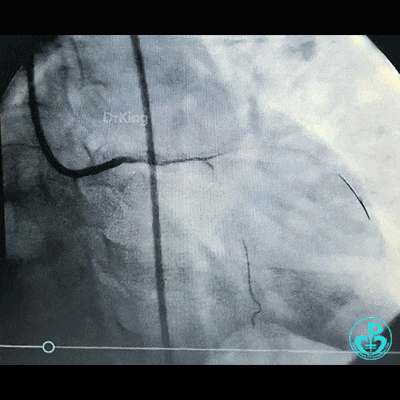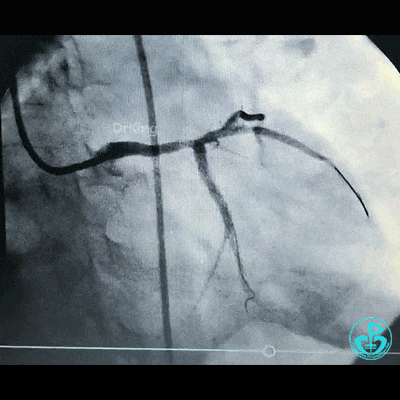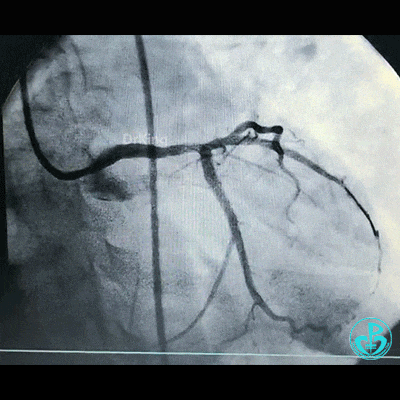
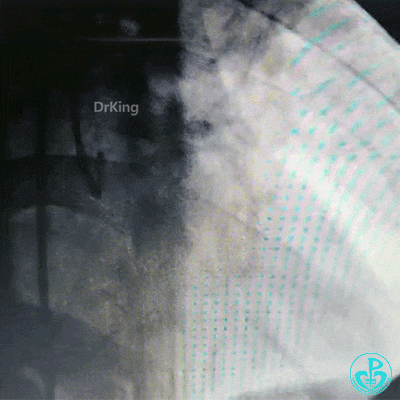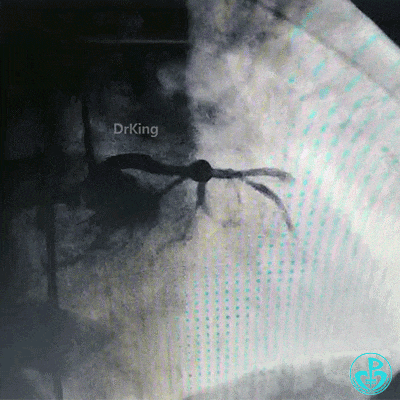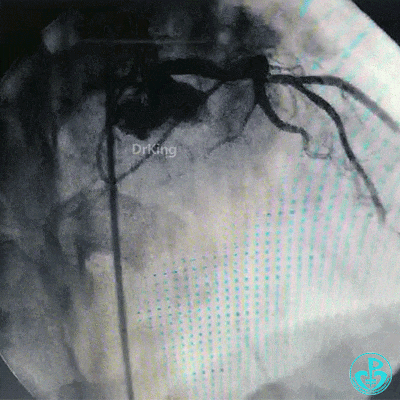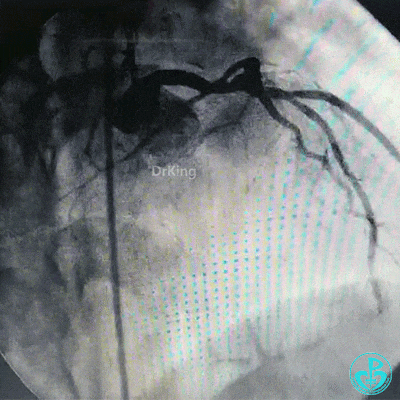
为了尽快开通血管,没注意前降支导丝放到了对角支的远端,支架从左主干到前降支已经深入到第1对角支,并且影响前降支主支,局部狭窄90%,前降支远端血流3级。
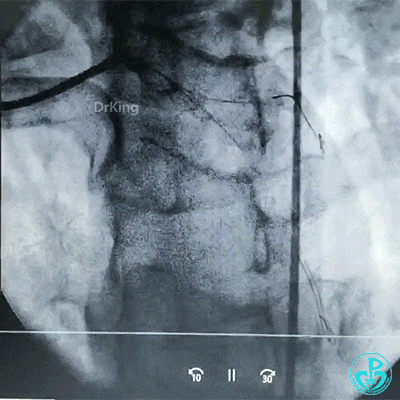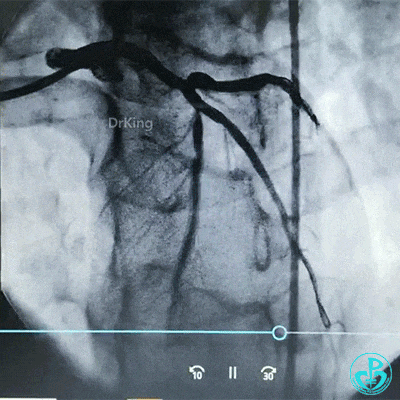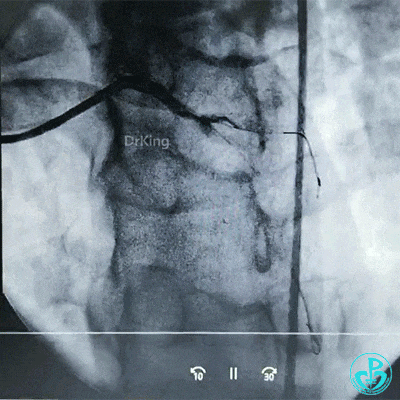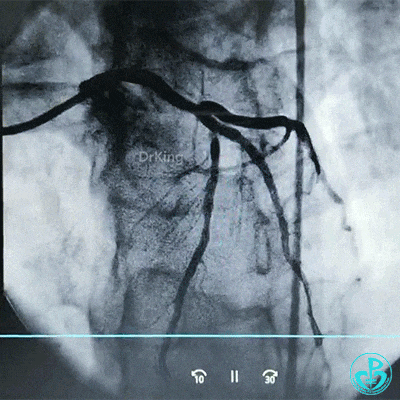
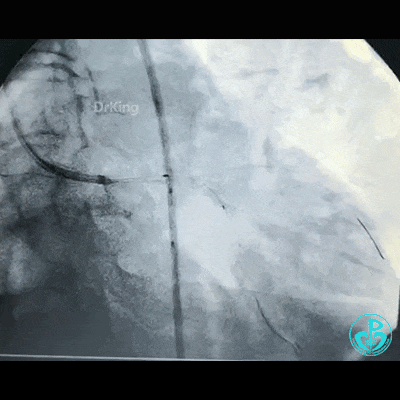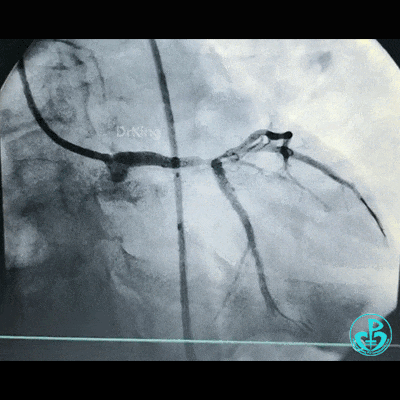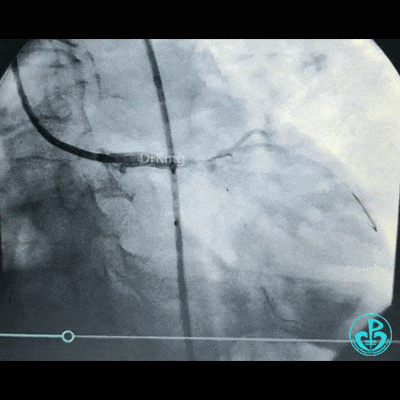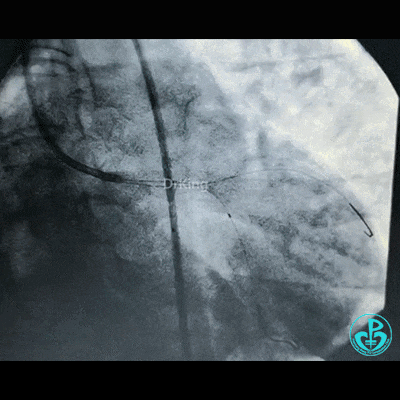
调整导丝进入前降支,球囊扩张对角支支架网眼。
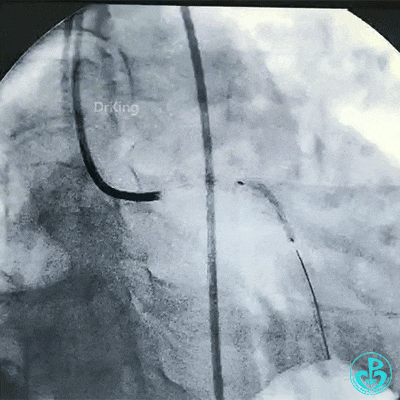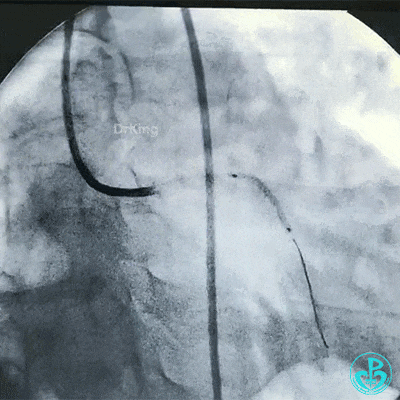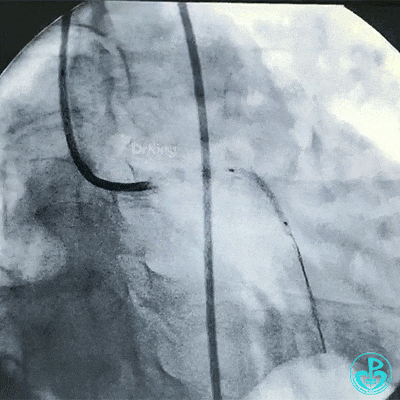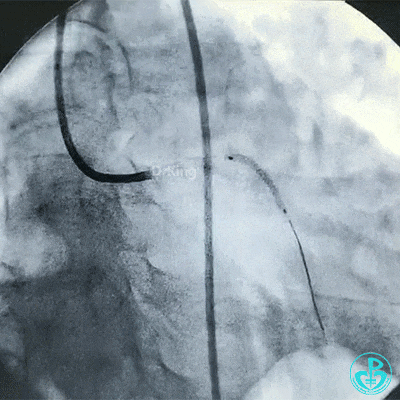
另外的导丝穿支架网眼进入回旋支,球囊扩张支架网眼后采用Culotte术式左主干到回旋支植入大直径支架。
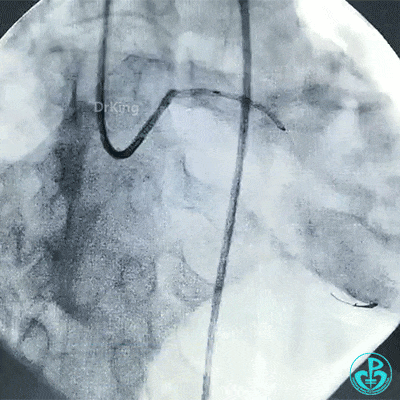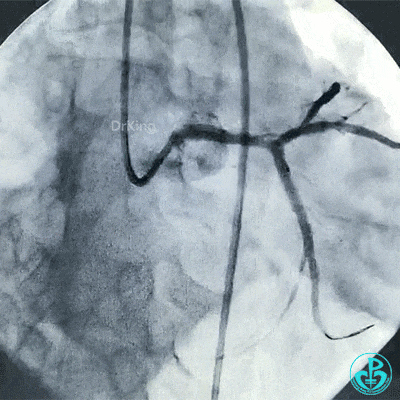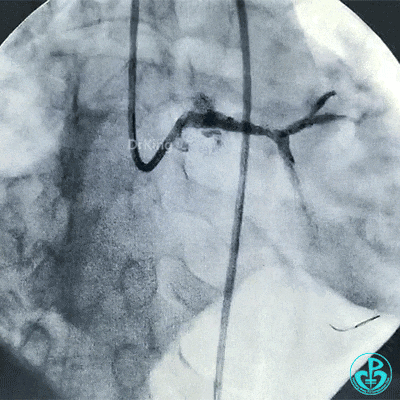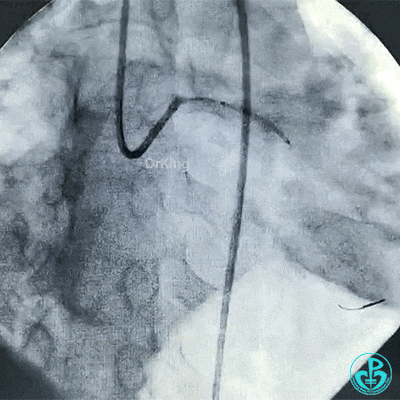
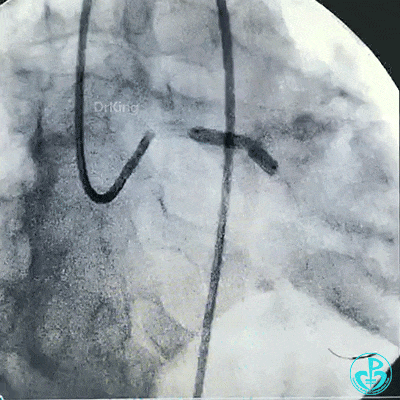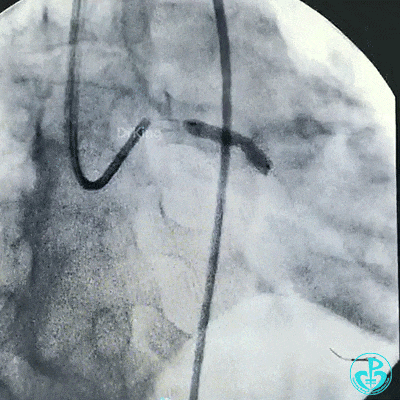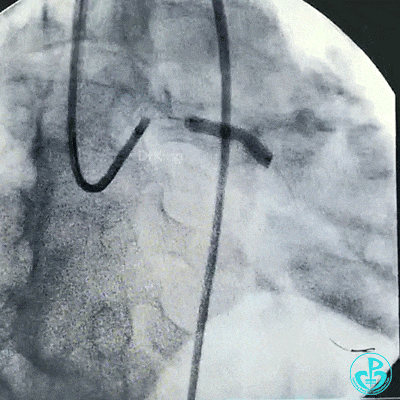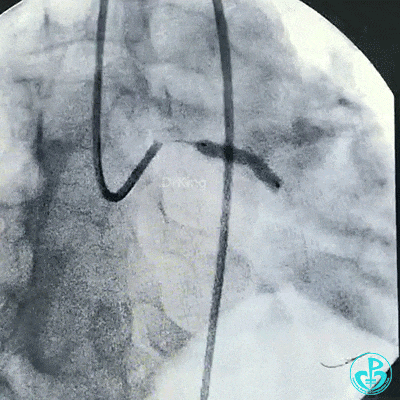
支架释放后造影,见前降支、回旋支3级血流,支架膨胀不全,回旋支支架远端不能除外残余血栓。
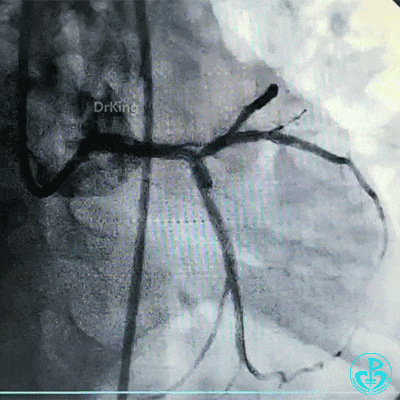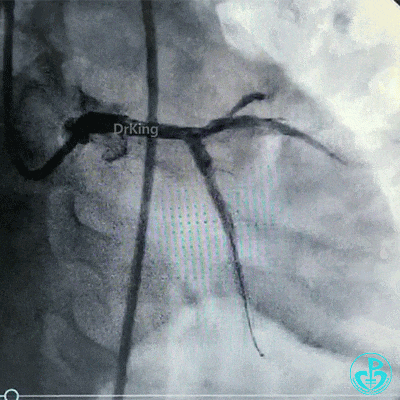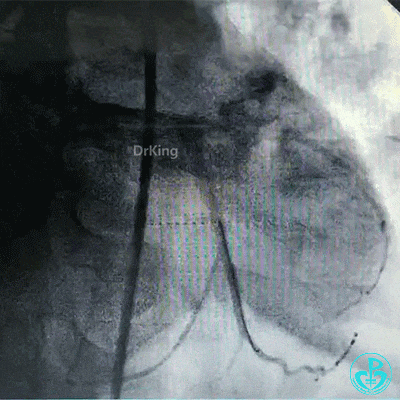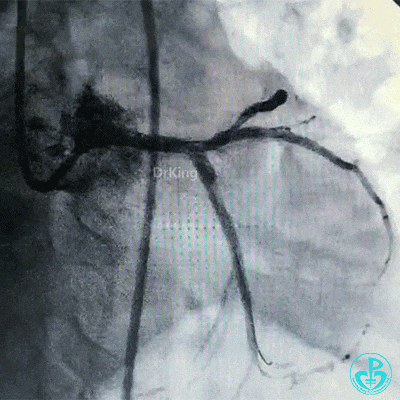
导丝穿支架网眼进入前降支,2.0mm球囊扩张支架网眼,非顺应性球囊分别后扩张前降支、回旋支支架。
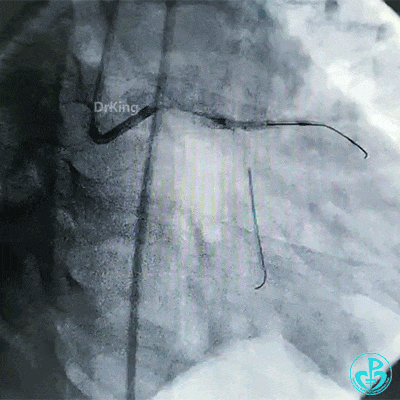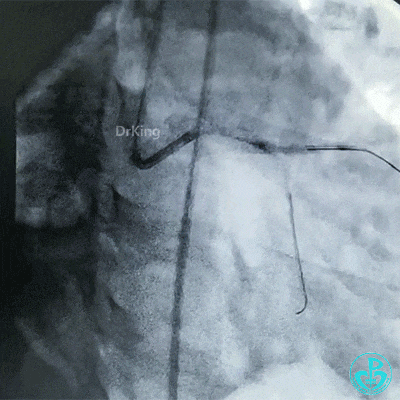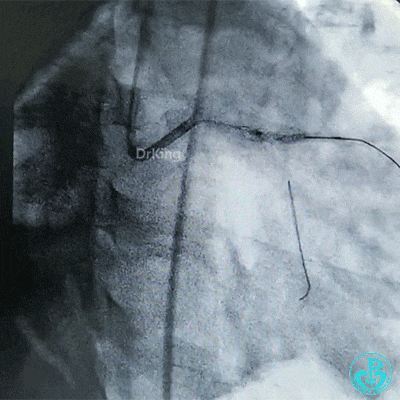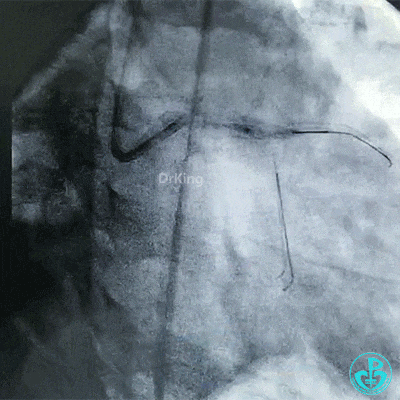
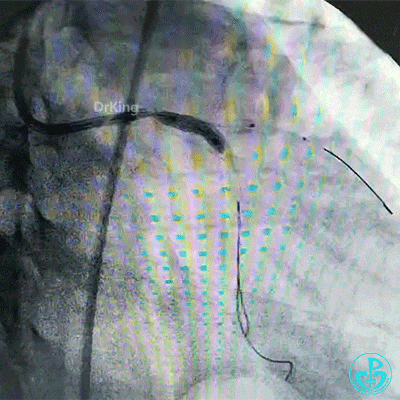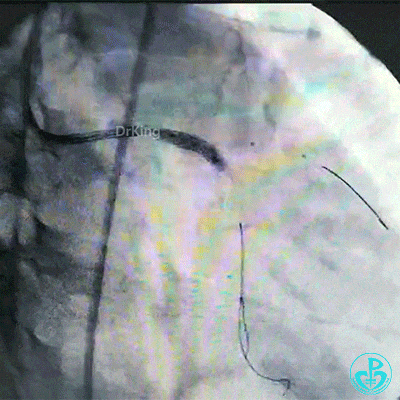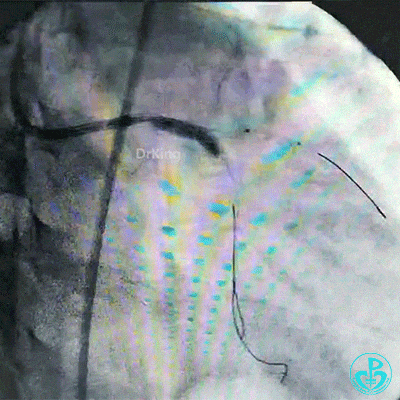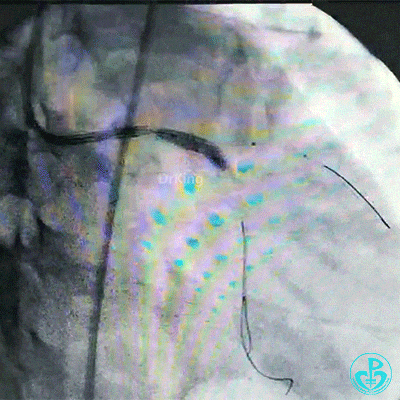
对吻扩张。
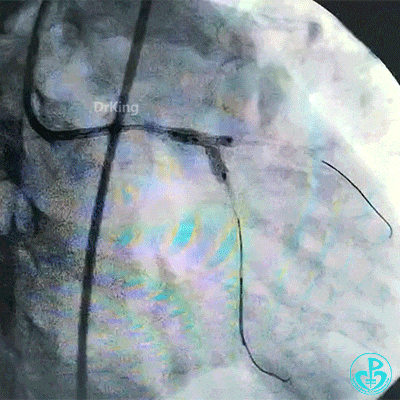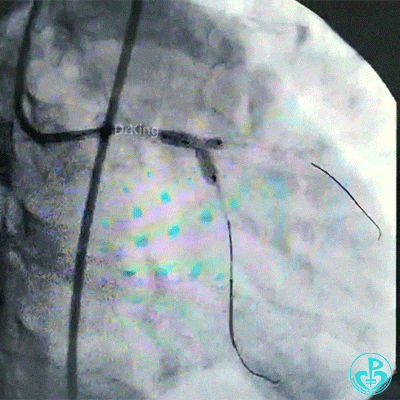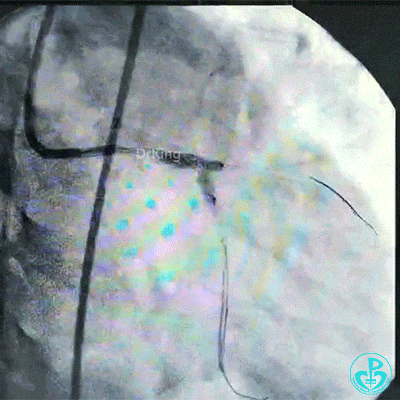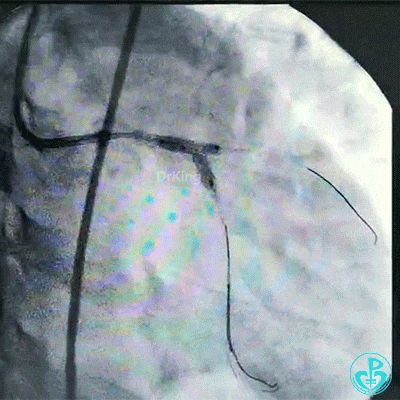
对吻扩张后造影,见左主干处支架膨胀良好,左冠脉血流3级。
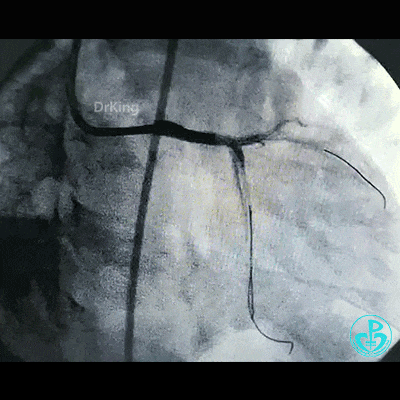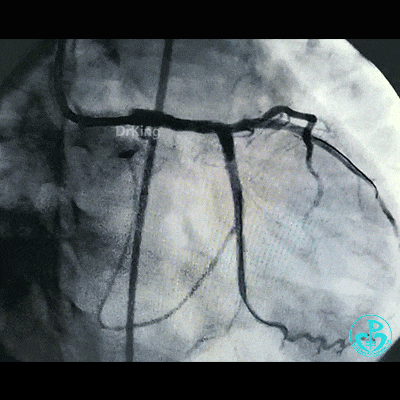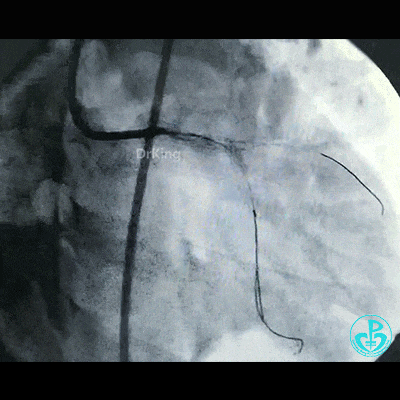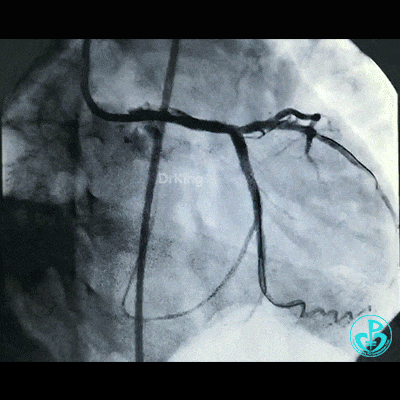
穿对角支开口处支架网眼前降支植入支架。
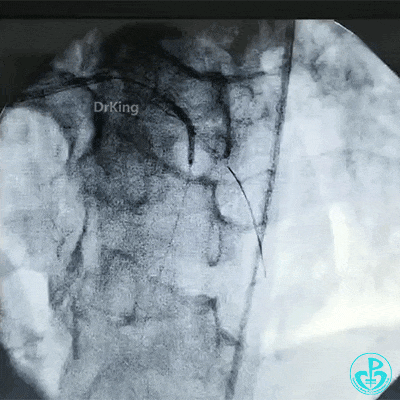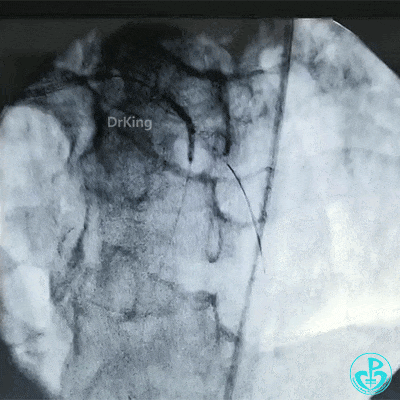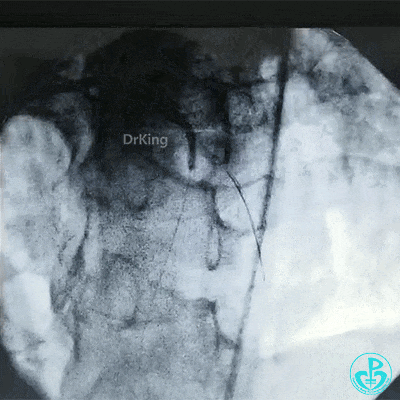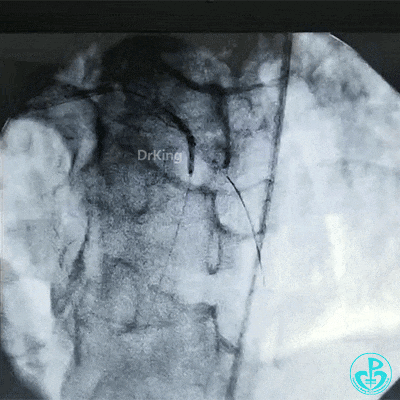
球囊对吻扩张。
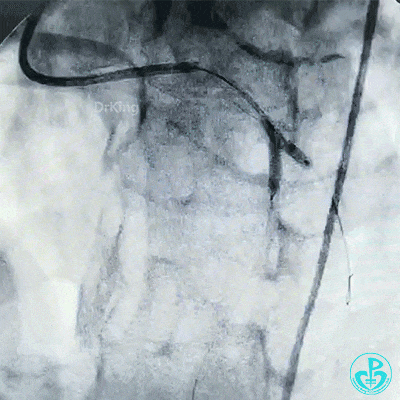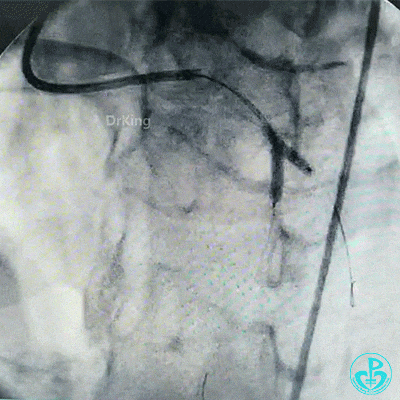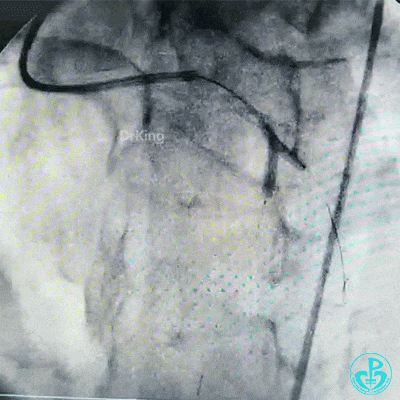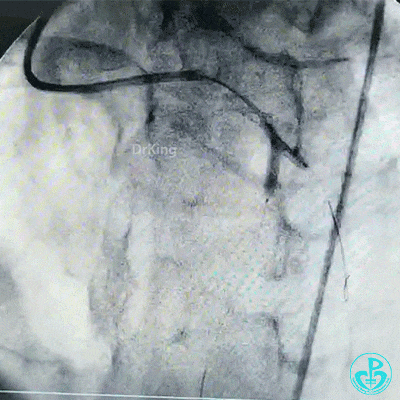
最后造影结果显示左主干末端支架轻度膨胀不全,前降支、对角支、回旋支血流3级。
术后心电图提示前壁导联ST段回落。
病情转归
术后主要是纠正休克,患者顺利出院。
出院后随访,患者能正常生活和工作。
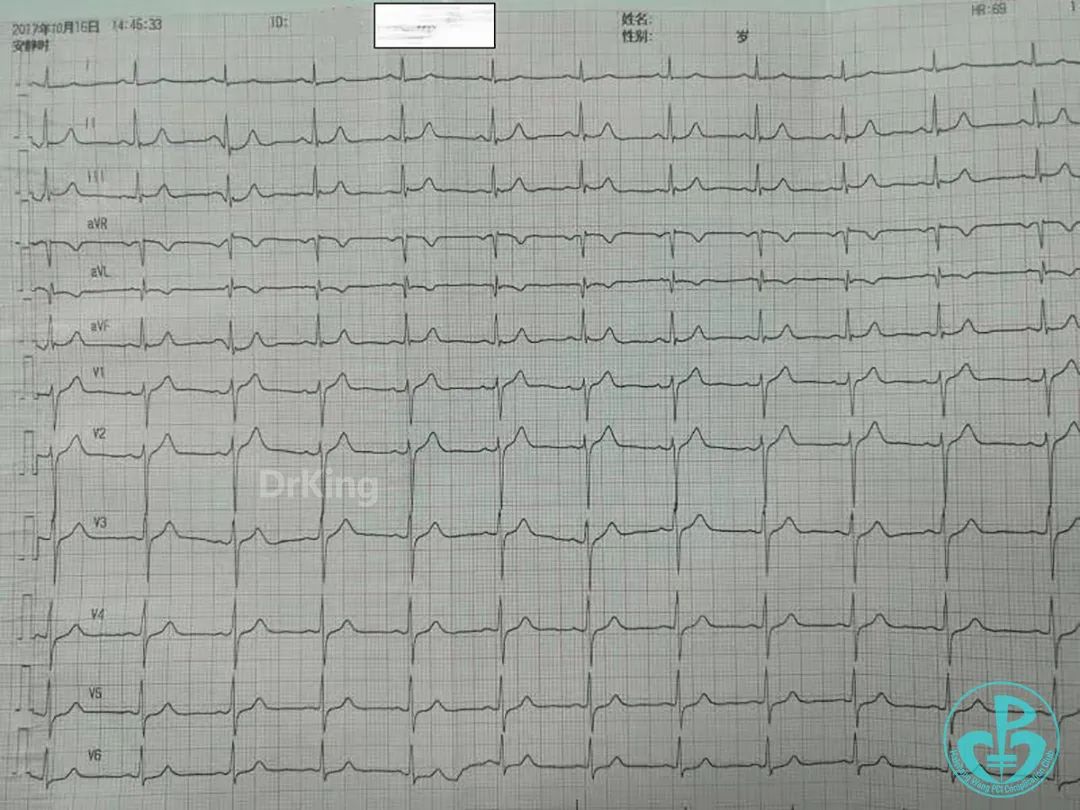
1年后住院随访,患者心电图大致正常。
复查冠状动脉造影见左主干、前降支支架内无明显再狭窄。