哪些因素决定蛛网膜下腔麻醉的持续时间?
时间:2024-01-12 21:07:09 热度:37.1℃ 作者:网络
临床上,蛛网膜下腔麻醉从头侧向尾侧方向消退,作用持续时间可以定义为消退两节皮区的时间(感觉阻滞平面),或者完全消退到骶段皮区的时间。
手术麻醉的持续时间取决于阻滞的空间范围、消退的时间进程和手术的解剖定位之间复杂的相互作用。当脑脊液局麻药的浓度低于阻断神经传导所需的最低浓度时,就会发生阻滞消退。
消除不涉及局麻药的代谢,而是通过脊膜血管内的吸收而发生。因此,蛛网膜下腔麻醉的持续时间由三个因素决定:局麻药的理化性质(反过来,也决定其血管的吸收有效性)、总剂量和血管吸收程度。
(1)局部麻醉药:脂溶性以及较小程度上蛋白质结合力决定了其血管吸收的时间进程。
①普鲁卡因是蛛网膜下腔麻醉中最短效的局麻药。其作用时间短的原因在于其脂溶性和蛋白质结合力非常低。
②2 -氯普鲁卡因是一种短效的局麻药,与利多卡因相似。然而,它不易导致暂时性神经综合征(TNS),并且完全恢复感觉运动功能时间较利多卡因短20%。
③利多卡因是一种短到中效局麻药。由于对短暂性神经综合征(TNS)的关注,它的使用已大大减少。根据手术类型,TNS的发生率从15%到33%不等。
④甲哌卡因是一种短到中效局麻药。与利多卡因相比,它提供了类似的麻醉效果而TNS发生率较低(3%~ 6%)。
⑤布比卡因是一种典型的最常用长效氨基酰胺局麻药。布比卡因的作用程度和持续时间呈剂量依赖。
0.75%重比重布比卡因3.75~ 11.25 mg的范围内,每增加1mg,手术麻醉持续时间增加10min,完全恢复时间增加21min。尽管低剂量(5~7.5mg)已用于门诊麻醉,但经常因高失败率和患者间阻滞消除的变异性而使应用受限。
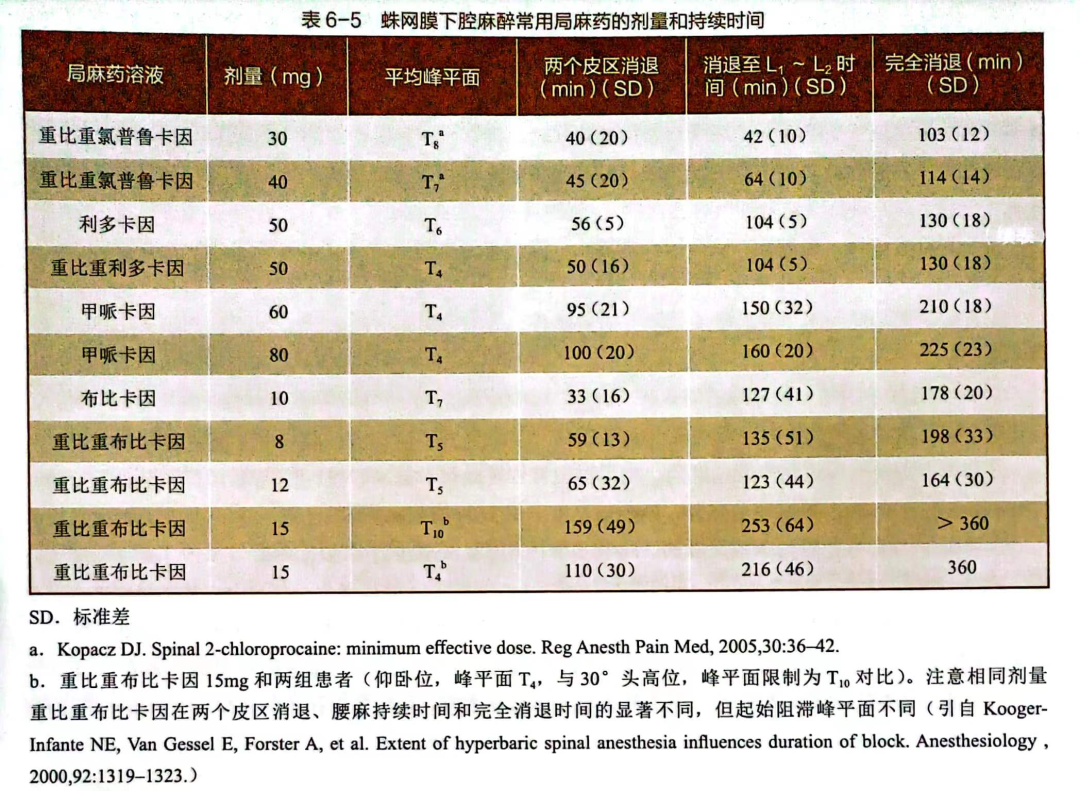
⑥虽然局麻药可分为短、中、长效,但存在着广泛的患者间差异(表6-5)。
在一项志愿者研究中(n=12),对同一受试者分别在3个不同场合,使用三种不同的重比重局麻药(利多卡因100mg,布比卡因15 mg和丁卡因15mg)实施蛛网膜下腔麻醉。不仅三种药达到感觉完全消退的平均时间不同,就是同一药物组也变化明显:利多卡因(234min, 137 ~ 360min)、布比卡因(438min,180 ~ 570min)和丁卡因(546min,120~720min)。
对于门诊、外科短小手术(如膝关节镜和肛周手术),不含防腐剂的2-氯普鲁卡因有明显的益处。它的作用效果可预期、作用时间短并且发生TNS的风险最小。
注:目前,美国食品药品监督管理局只批准了2-氯普鲁卡因用于外周神经阻带和硬脊膜外麻醉。因此,它在蛛网膜下腔麻醉中的使用在美国仍然是超说明书的。最近,欧洲医药局已经批准2-氯普鲁卡因可用于蛛网膜下腔麻醉。
(2)局麻药剂量:对于任何给定的局麻药,增加剂量会延长作用时间。详见表6-5。
(3)阻滞分布:对于给定剂量的局麻药,高平面蛛网膜下腔麻醉比低平面消退得更快。最可能的解释是药物在CSF内分布更广泛,结果局麻药在蛛网膜下腔内的浓度降低,以及表面积更大,导致血管吸收更迅速。
(4)麻醉辅助药:常用辅助药用于延长(和加强)蛛网膜下腔麻醉包括:
①α肾上腺素能受体激动药:肾上腺素通过肾上腺素介导血管收缩,减少血管吸收,从而延长蛛网膜下腔麻醉的持续时间。鞘内使用肾上腺素的临床效果取决于局麻药的种类。例如,虽然在利多卡因中加入0.2mg肾上腺素并没有延长胸椎麻醉的持续时间,但它会使腰骶麻醉的持续时间增加25%~30%。同样,在15mg普通布比卡因中加入0.2mg肾上腺素,不延长胸椎麻醉持续时间,但会使腰椎麻醉持续时间增加20%。与之相反,0.2~0.3mg肾上腺素明显延长丁卡因在所有皮区水平的蛛网膜下腔麻醉持续时间,达到30% ~ 50%。
【临床要点】
因为肾上腺素可以显著延迟骶神经自主功能的恢复(自主排尿能力),增加尿潴留和膀胱过度膨胀的风险,因此它不适用于门诊手术。
②阿片类药物:阿片类药物与位于脊髓后角的胶质区灰质内受体相结合。脊髓介导的镇痛通过几种机制发生:一是增加K离子电导性,使上行突触后二级投射神经元超极化;二是脊髓腺苷的释放;三是抑制兴奋性神经递质(如谷氨酸和P物质)从初级传入神经元的释放。
a.芬太尼是最常用的鞘内阿片类药物。芬太尼的亲脂性解释了它快速起效(5 ~ 10min)和中等持续时间(60~ 120min)的性质。临床研究已经证明,在利多卡因或布比卡因中加入20 ~ 25μg芬太尼可增加蛛网膜下腔麻醉作用时间,而不延长感觉运动和膀胱功能的恢复时间。
b.吗啡是最常用的亲水性阿片类药物。它的理化特性导致其起效缓慢(30~60min),加上作用时间长,这使得它非常适合术后镇痛。100~200μg剂量的吗啡为剖宫产术、经腹子宫切除术、根治性前列腺切除术、全髋关节置换术等手术提供长时间镇痛(24h)。如此低的剂量,呼吸抑制的风险很小。相比之下,全膝关节置换术所需的最低有效镇痛剂量是300~500ug。在此剂量之下,副作用(如恶心、呕吐、尿潴留、瘙痒、呼吸抑制)的发生率就会明显增加。


