千倍浓缩为寻“凶”
时间:2023-01-12 12:01:48 热度:37.1℃ 作者:网络
前 言
乳腺疾病是发生于乳腺腺体、乳头、淋巴、血管等相关组织的疾病,包括乳腺恶性肿瘤、乳腺发育异常、乳腺炎症及乳腺良性病变等。乳腺疾病在临床极为常见,对女性健康及生活质量有较大影响,甚至可危害生命安全。近年来,由于环境及人们生活方式的改变,女性乳腺疾病发生率逐渐上升。乳腺癌作为一种乳腺腺上皮组织恶性肿瘤,在所有女性恶性肿瘤中占16.1%,已成为严重的公共卫生问题[1]。
下面分享一例我院收治的浸润性导管癌患者在诊疗过程中遭遇的难题与检测心得。
案例经过
患者女,77岁,因“发现左乳肿块2年余”于2022-05-05 10:50入院。
1.临床表现:患者于2年余前无意间发现左乳肿块,无明显异常,后肿块逐渐增大,近半年出现皮肤红,有轻压痛。
2.既往史:患者外院确诊高血压5年余,规律口服降压药(具体不详)
3.查体:体温:36.2℃,脉搏:78次/分,呼吸:20次/分,血压:129/76mmHg。浅表淋巴结未及肿大,乳房内上象限皮肤红肿,质地软,乳头无凹陷,挤压乳头无溢液,未见酒窝征及桔皮征,左乳11点可及一肿块突出表面皮肤,局部皮肤红肿,大小6.0x5.0cm2,质地硬,边界不清,表面不光滑,与胸壁及皮肤粘连,轻压痛,左腋窝可及肿大淋巴结,大小4.0x3.0cm2,质地硬,边界不清,表面不光滑,右乳及右腋窝未及肿块。
后续诊疗:
入院后患者血压波动明显,最高达223/116mmHz,左侧胸腔开始出现大量胸腔积液, 检查完善后实施左侧胸腔穿刺引流术。
左乳穿刺活检结果确诊为乳腺浸润性导管癌,为明确病程与确定胸水性质,多次取胸水送检病理科,细胞学行石蜡包埋切片仅见少许淋巴细胞,未见明显肿瘤细胞。送检250mL胸水(图1)至检验科,希望检验科判断是否有癌细胞,以协助制定治疗方案。
该标本有核细胞量极少,我科将250mL胸水全部离心(图2)浓缩2500倍,去上清留沉渣约100μL(图3)、涂片(图4)、染色镜检,在涂片“海岸线”可见异常细胞,该类细胞体积大,相互融合,边界不清,染色质深浅不一,胞核大,可见核仁,胞浆呈云雾状、泡沫状(图5-7)。

图1 胸水离心前

图2 胸水离心后

图3 胸水浓缩2500倍后沉渣
图4 胸水沉渣涂片
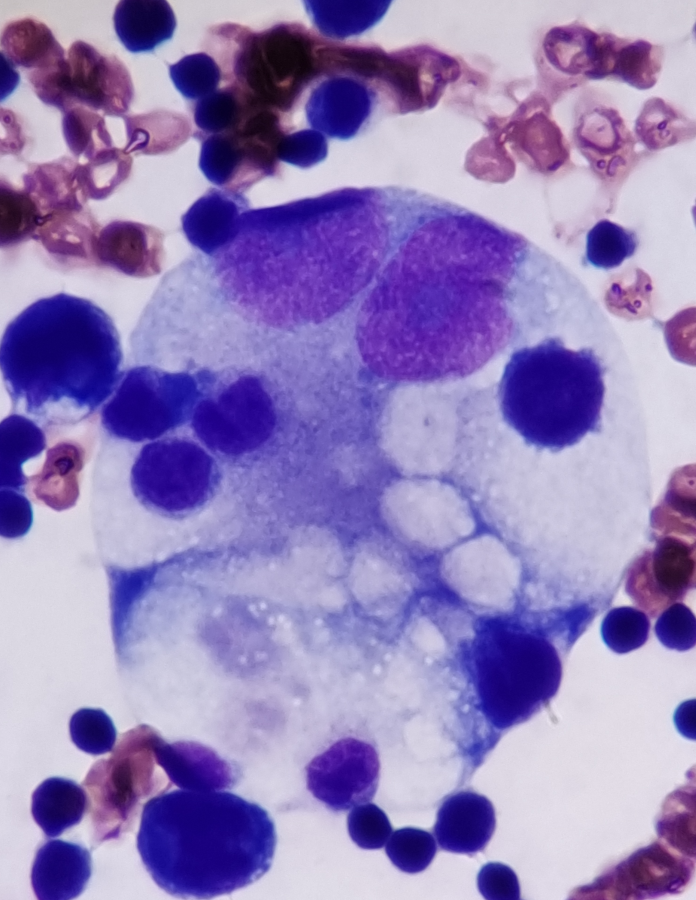
图5 异常细胞
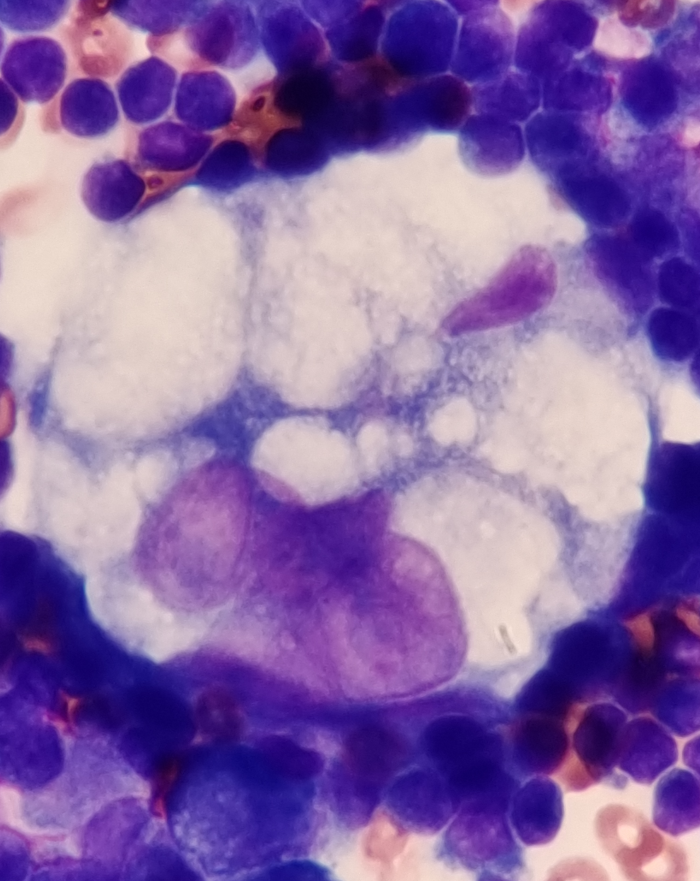
图6 异常细胞
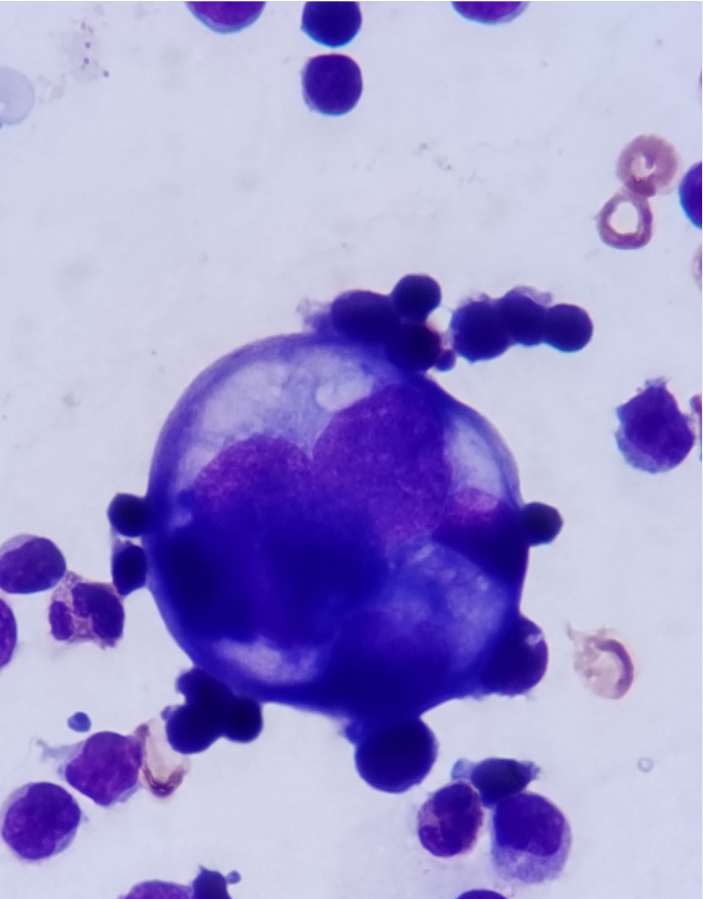
图7 异常细胞
案例分析
该患者左乳穿刺活检结果确诊为乳腺浸润性导管癌,左侧胸腔出现大量胸腔积液,为明确病程与确定胸水性质,曾送检病理科。病理科仅离心了部分标本进行制片,由于胸水中的癌细胞较少,从而存在一定漏诊的可能性。以至于该患者给病理科送检四次胸水检测,仅在我科胸水涂片可见异常细胞提示后,重新对胸水标本浓缩后制片才发现肿瘤细胞。
案例总结
乳腺癌是一种在临床上比较常见的好发于中老年女性的恶性肿瘤,严重影响广大女性患者的身心健康。随着人们生活水平、生活方式及工作压力的改变,乳腺癌的发病率也逐渐提高[2]。尤其因为乳房体检的普及和女性健康意识的增强,乳腺癌的检出率也逐年攀升,患者越来越年轻化,这引起社会的高度重视,各种乳癌筛查及公益项目也屡见不鲜。乳腺癌的病理类型比较多,常见的有乳腺导管癌、小叶癌,少见的乳腺恶性肿瘤有淋巴瘤、恶性分叶状肿瘤等,不同的病理类型预后相差较大,不同的治疗方案对愈后也可能产生不同的结局。
《浆膜腔积液细胞形态学检验中国专家共识》中指出,接收后的标本要及时处理,避免细胞及其它有形成分破坏,相对离心力400g,离心时间5~10min;对离心效果不理想的标本,可以先用吸管吸出大部分上清液后再次离心,以达到高度浓缩目的。细胞较少时,可以使用细胞涂片离心机制片。[3]
我们遵循“专家共识”的指导,将250mL胸水全部离心浓缩涂片,及时发现异常细胞,后经病理科免疫组化明确胸腔积液为恶性,确认癌细胞转移情况。
临床科室结合患者体征与其他相关检测,确诊乳腺癌晚期及胸腔转移,认为减瘤手术意义不大,终决定不予以手术。
参考文献
[1] 乳腺癌预防科普宣教专家共识(2018版)[J].中华健康管理学杂志, 2019, 13(3): 7.
[2] 杨高娥.乳腺癌前哨淋巴结活检术与彩超诊断的对照分析[J].当代医学, 2016, 22(31): 71-72.
[3] 吴茅,周道银,许绍强, et al. 浆膜腔积液细胞形态学检验中国专家共识(2020)[J].现代检验医学杂志, 2020, 35(06): 1-3+37.


