接诊眩晕患者的套路,你确定不看看吗?
时间:2021-11-18 19:01:47 热度:37.1℃ 作者:网络
一、定义

眩晕是指在没有自我运动的情况下,头部或躯干自我运动的感觉,或在正常的头部运动过程中出现的失真的自我运动感,典型的表现是天旋地转,有时候也表现为摇晃、倾斜、上下起伏、上下跳动或滑动的感觉。
二、分类
眩晕包括自发性眩晕和诱发性眩晕两类。
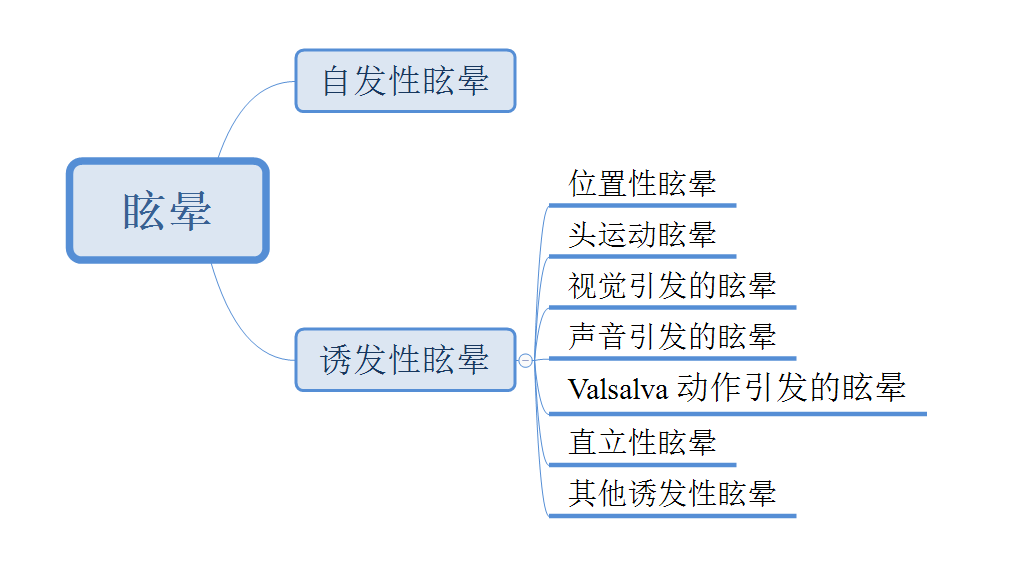
三、病因
眩晕的病因繁多复杂,全身各系统的疾病均可引起,常见病因如下:
1.器质性疾病所致眩晕
(1)耳科疾病:良性阵发性位置性眩晕(BPPV)、前庭神经炎、梅尼埃病、突发性聋、双侧前庭病、老年前庭病、前庭阵发症、迷路炎、听神经瘤、外淋巴瘘、上半规管裂综合征、大前庭导水管综合征、耳毒性药物损伤等;
(2)神经科疾病:前庭性偏头痛、短暂性脑缺血发作、后循环梗死、脑干小脑出血、肿瘤、脱髓鞘病变、颅颈结合部位畸形等;
(3)内科疾病包括各种原因导致的晕厥前头晕、体位性低血压、高血压、甲状腺功能异常、贫血、药物不良反应等。
2. 精神性疾病所致眩晕
焦虑和抑郁均可引起眩晕。
四、眩晕病史采集策略
“好的病史是临床检查的基础”,仅通过全面而有技巧的问诊,可以区分90%以上的症状是眩晕或是非旋转性头晕,可以基本明确70%~80%头晕/眩晕患者的病因。如何在有限时间内有所侧重,在繁忙的临床工作中更高效地采集到更准确的信息?近期,《中华耳鼻咽喉头颈外科杂志》发表了《头晕/眩晕病史采集策略》,梳理了头晕/眩晕诊疗中面对不同患者病史问诊的策略与技巧,以期对临床医生有所借鉴。

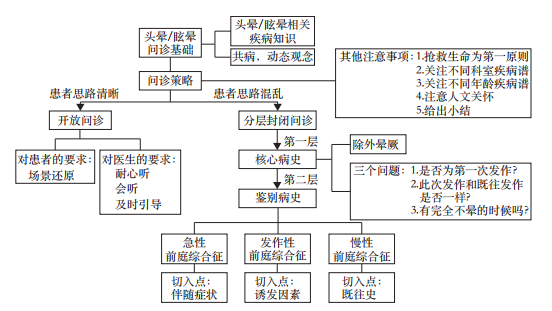
1. 树立正确的观念
临床医生应建立共病和动态的观念。很多眩晕患者在不同时期,或同一时期可能具有几种引起头晕的疾病,疾病常呈现“共病”和“交叉”发作特点,尤其是梅尼埃病、前庭性偏头痛和良性阵发性位置性眩晕三者常在同一患者不同时期出现。病史比较长的头晕/眩晕反复发作患者,需着重问诊本次发作形式与既往发作形式是否一致。一种头晕症状的存在并不排斥合并其他类型头晕症状,不同时间点介入,患者的首要主诉可能有所不同,要有动态的观念,还原疾病完整过程。
2. 开放问诊模式
对于会详细记录并描述自己的发病情况的患者,让患者像讲故事一样叙述其病情。开放问诊模式有三点需要注意:一是要听,尽量不要打断,经常打断患者可能会漏掉重要信息;二是会听,需要医生随时将患者表达的通俗语言和专业术语进行关联;三是当患者描述跑偏时及时给予引导,避免无用信息浪费时间。
3. 封闭问诊模式
封闭问诊中,医生作为问诊主导方,根据自己的诊疗思路,以选择题提问形式进行启发和引导性问诊。
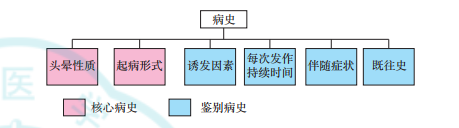
(1)核心病史主要包括两个问题
头晕性质和起病形式,这两个问题是决定进入何种综合征的关键病史,应仔细问询。核心病史的问询中三个问题最为关键:①是否为第一次发作?②此次发作和既往发作是否一样?③有完全不晕的时候吗?
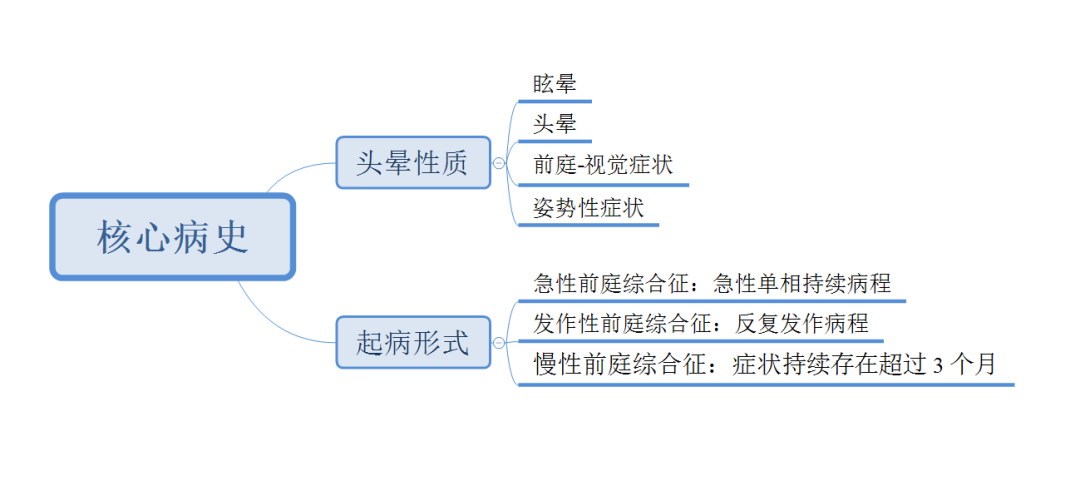
注意事项:①每个人的感受度不同,描述方法千差万别,而且患者发病过程中,不同的形式可能共存或依次出现,清晰的描述对医患而言都有一定难度。因此,如果患者表达有困难,不必特别纠缠该问题,但要进行晕厥及晕厥前症状的问询,晕厥前症状不属于前庭症状,需要首先识别,转诊心内科等相关科室。
②注意追问患者既往是否有和此次不同形式的头晕发作。
③是否有完全不晕的时候,是鉴别急性和发作性前庭综合征的关键问题。
④持续眩晕和非持续眩晕患者呈现出来的整体精神状态会有所不同。病史较长者多为发作性和慢性头晕,长期发作性头晕间歇期可能出现不同于发作期的头晕形式,患者也会误认为是一直在晕,注意追问头晕性质是否有所不同。
(2)鉴别病史
进入不同前庭综合征后,需要对同一综合征下相似疾病进行鉴别诊断,不同的综合征问询侧重各有不同。
急性前庭综合征:鉴别良恶性眩晕是急性前庭综合征的问诊重点,需重点关注中枢症状体征。除关注常见的、典型的中枢神经症状体征,如意识障碍、复视、肢体无力或肌张力异常等,还需关注以下症状:面部轻微麻木;头痛尤其后枕部疼痛等非特异性症状;与眼震强度不相符的严重姿势障碍和严重恶心呕吐等植物神经症状;出现罕见的房间倾斜错觉等。在急性前庭综合征中除中枢神经症状、体征需要格外关注外,伴有心悸、胸闷、胸痛、面色苍白、晕厥等症状需警惕心脏病变的可能,如急性冠状动脉综合征或心律失常。肺栓塞也是恶性眩晕原因之一,需紧急识别并给予处理。
发作性前庭综合征:以诱发因素作为切入点开始问询。良性阵发性位置性眩、梅尼埃病、前庭性偏头痛、前庭阵发症是发作性前庭综合征中占比较大的疾病,是否体位诱发作为问诊切入点最高效。此外,一些特殊诱因对诊断有提示作用,如月经前后、冷热刺激、特殊食物刺激、乙醇大量摄入、长时间玩电脑手机后、压力释放后发作,且伴有偏头痛,则常见于前庭性偏头痛;Valsalva动作(排便,屏气)、大声或噪声诱发头晕感可见于外淋巴瘘及上半规管裂综合征等内耳“第三窗”疾病。
慢性前庭综合征:问诊重点是既往史的问询。①既往是否有前庭疾病及耳毒性药物使用史;②发病之初是否曾有急性前庭事件,有些患者凭主观臆断,认为没有关系的事件就不会主动提起,一定要反复追问,尽量还原疾病完整过程;③是否有精神疾病,紧张、担心、坐立不安、情绪低落、恐惧、睡眠障碍(如入睡困难、易醒、早醒等);④是否有起床平衡障碍(比如需双手支撑床面才能缓慢坐起)、走路时步幅是否很宽、或行走时像醉酒一般重心不稳、“吟诗”样言语等,需警惕小脑退行性疾病的可能;⑤是否有可能引起持续头晕的基础疾病,如贫血、电解质紊乱、甲状腺功能异常、阻塞性睡眠呼吸暂停低通气综合征等;⑥是否有多种药物合用史,老年患者尤其要关注药物性头晕,联合使用5种以上内科药物,头晕的发生率大大增加,统计显示,23%的老年慢性头晕患者可能由药物所致。
头晕/眩晕问诊流程图
4. 注意事项
(1)面对危重患者,在作扼要的询问和重点检查后,应立即进行抢救,待病情好转后再作详细的病史询问及其他检查,以免延误治疗。
(2)不同级别医院,不同出诊科室,需关注疾病谱的差异。急诊科要特别关注恶性眩晕,高级别医院及中医科、眩晕专科可能长病程、共病患者比例较高。临床中根据经验划定自己门诊的疾病谱,有助于快速诊疗。
(3)不同年龄患者疾病谱也有所不同,随着年龄增加,各系统功能退化,老年头晕患者的疾病谱有明显改变,药物相关头晕、多系统头晕及平衡障碍、既往前庭病变反复代偿不良等发生率逐渐增加,需要格外重视。
(4)如果问诊发现不可靠或含糊不清之处,不要随意否定或怀疑患者,要从不同角度反复询问,力求获得可靠病史,切忌主观臆断,轻易下“结论”。
(5)遇到隐私问题,要注意态度和语气语调,取得患者信任,才能获得更好的依从性和更准确的病史。
(6)问诊结束时,做一个简短精炼的小结,看患者有无补充或纠正之处,以借机核实患者所述的病情或澄清所获信息。
五、体格检查和实验室检查
1. 一般体格检查
(1)生命体征
(2)头部
(3)颈部
(4)胸腹部
2. 神经系统检查和相关专科检查
3. 实验室检查:据情选用
(1)血液各项生化指标
(2)影像学据情
(3)电生理
(4)脑脊液及中耳液细胞学和免疫学检查
参考文献
[1] 中国医药教育协会眩晕专业委员会, 中国医师协会急诊医师分会. 眩晕急诊诊断与治疗指南(2021年)[J]. 中华急诊医学杂志,2021,30(4):402-405
[2] 马鑫,陈钢钢,张甦琳,余力生,孔维佳. 头晕/眩晕病史采集策略[J].中华耳鼻咽喉头颈外科杂志,2021,56(9):1003-1007


