成人非对称性脑白质病变:诊断思路|疑难探究
时间:2025-03-27 12:12:09 热度:37.1℃ 作者:网络
论坛导读:脑白质对各种有害剌激的典型反应是脱髓鞘,它可以继发于神经系统的感染、中毒、退行性变、创伤、缺血等情况下。脑白质病是一组各种原因引起的以白质病变为主要特点的疾病统称,谱系极广。成人非对称性脑白质病变(Asymmetrical White Matter Lesions, AWMLs)是脑小血管病、遗传代谢性疾病及免疫性疾病的常见影像学表现,其临床表现多样且易与对称性病变混淆。针对成人非对称性白质病变的临床诊断思路,结合病因、影像特征及鉴别要点进行临床管理。
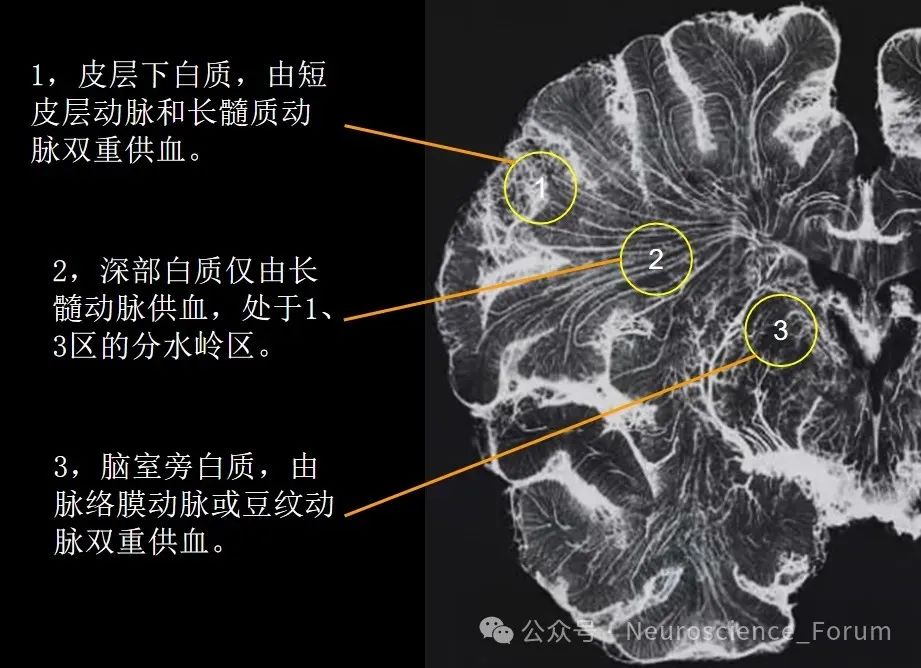
一、明确核心临床问题
1. 病变性质:是否为缺血、炎症、代谢异常、退行性变或其他?
2. 病因溯源:血管性、中毒性、免疫性、遗传性或混合性?
3. 急慢性判断:急性起病(如梗死)或慢性进展(如小血管病)?
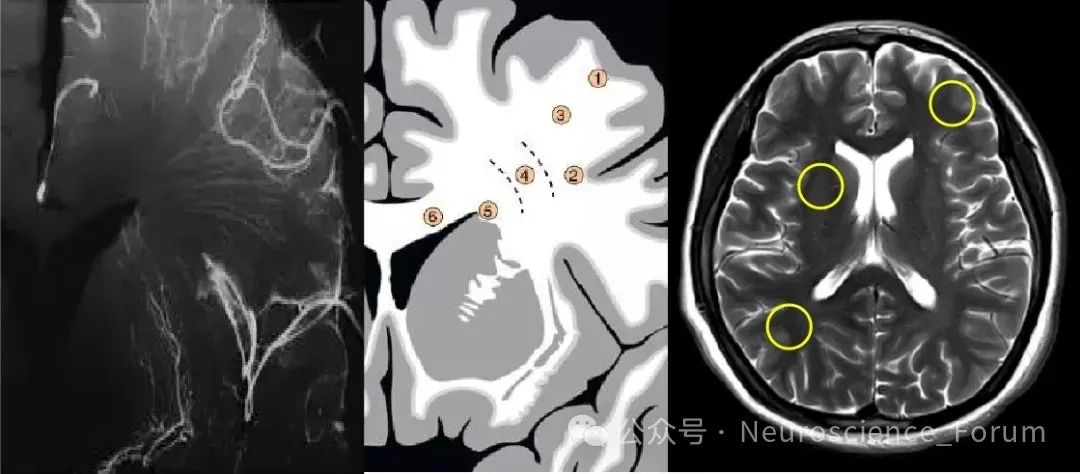
二、关键诊断步骤
1. 病史采集与体格检查
病史重点:
血管危险因素:高血压、糖尿病、高脂血症、吸烟史。
中毒暴露:长期酒精/药物滥用、甲苯/甲醇接触史。
认知与运动症状:记忆力下降、步态不稳、肢体无力(提示功能受累区域)。
合并症:自身免疫病、肿瘤病史(副肿瘤综合征可能)。
体格检查:神经系统定位体征(如偏瘫、共济失调)。认知评估(MMSE、MoCA量表)。
2. 影像学分析(MRI为核心)
T2/FLAIR:高信号范围、分布(侧脑室旁、皮层下、脑干)、边界是否清晰。
DWI/ADC:急性梗死(弥散受限)vs. 慢性病变(无受限)。
SWI/T2/GRE:检测微出血(提示CAA或高血压小血管病)。 |
增强扫描:无强化倾向血管性/退行性病变;强化提示炎症、肿瘤或活动性脱髓鞘。
注意分布模式鉴别:
小血管病:对称或不对称白质疏松,伴基底节区腔隙性梗死。
CAA:皮层-皮层下微出血,枕叶为主,白质病变可非对称。
中毒性白质病变:小脑、内囊后肢或视神经受累(如甲醇中毒)。
3. 实验室与辅助检查
血液检查:常规:血糖、血脂、同型半胱氨酸、维生素B12、叶酸、甲状腺功能。免疫指标:ANA、ANCA、AQP4/MOG抗体(排除NMOSD)。
毒物筛查:血/尿甲醇、甲苯代谢物(结合病史)。
脑脊液检查(必要时):细胞数、蛋白、寡克隆带(提示MS)、感染标志物(如病毒PCR)。
基因检测(年轻患者或家族史): CADASIL(Notch3基因)、CARASIL(HTRA1基因)。
心脏评估:超声心动图、动态心电图(排查心源性栓塞)。
4. 病因鉴别诊断
血管性:白质疏松+腔隙灶、微出血(SWI阳性),常伴高血压/糖尿病史。 无强化,DWI阴性,MRA示小血管硬化。
CAA: 脑叶微出血(枕叶为主),白质病变可非对称,无高血压史。 符合Boston标准(年龄>55岁,复发性脑叶出血)。
慢性缺血:分水岭区白质病变,低灌注病史(如颈动脉狭窄)。 灌注成像(如ASL)显示局部血流下降。
中毒/代谢:对称或非对称白质损害,毒物接触史(如酒精、甲苯),维生素缺乏。 补充维生素B12后部分病变可逆。
免疫性(如MS):罕见于老年新发病例,活动期病灶强化,典型“Dawson手指征”。 脑脊液寡克隆带阳性,脊髓/视神经受累。
肿瘤性:低级别胶质瘤或淋巴瘤可能无强化,但伴占位效应或DWI信号异常。 随访观察病灶进展,活检确诊。
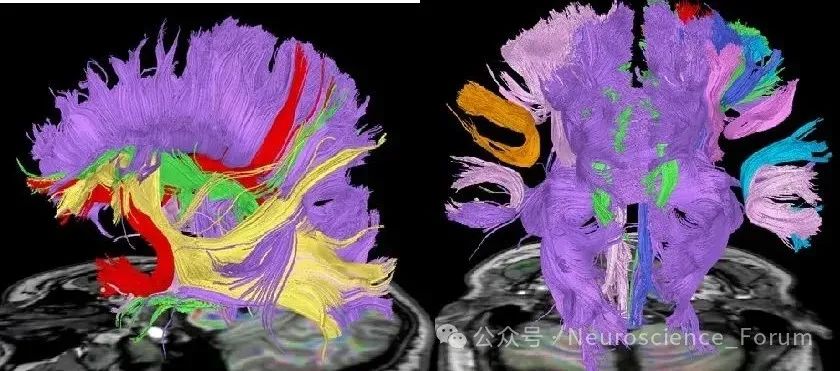
三、诊断流程
第一步:MRI明确病变分布及是否强化→排除肿瘤/活动性炎症。
第二步:结合SWI(微出血)、DWI(急性缺血)缩小病因范围。
第三步:针对性实验室检查(血管风险、免疫、代谢指标)。
第四步:疑难病例考虑脑活检或基因检测(如CADASIL)。
四、治疗与管理原则
血管性病因:强化降压(目标<130/80 mmHg)、他汀降脂、抗血小板(阿司匹林/氯吡格雷)。
CAA:避免抗凝/抗血小板(增加出血风险),控制血压,预防跌倒。
中毒/代谢性:脱离毒物暴露,补充维生素B12/叶酸,神经营养支持(如甲钴胺)。
随访策略:每6-12个月复查MRI,评估认知功能(MoCA/ADL量表)。
五、注意事项
1. 避免过度诊断:老年人轻度白质疏松可能是正常老化,需结合临床症状判断。
2. 警惕混合病因:血管病变常与神经退行性疾病(如AD)共存,需综合干预。
3. 患者教育:强调生活方式调整(戒烟、地中海饮食、规律运动)延缓进展。
通过以上结构化分析,可系统化梳理成人非对称性白质病变的病因与诊疗路径,减少漏诊误诊,指导个体化治疗。成人非对称性脑白质病变的病因复杂,需结合影像学、实验室及病理学检查明确诊断。早期干预可显著改善预后,未来研究需进一步探索精准诊疗策略,如基于分子分型的个体化治疗及新型影像标志物的开发。临床实践中,多学科协作(神经内科、影像科、遗传咨询)对提高患者生活质量至关重要。


