抗生素无效的发热:沉默的瓣膜上潜伏着怎样的杀机?
时间:2025-02-13 12:10:45 热度:37.1℃ 作者:网络
一、病历摘要
患者,男,24岁。因“反复发热伴乏力1月余”入院。
患者诉1个月前无明显诱因出现发热,伴有乏力、全身肌肉酸痛,偶有咳嗽,无纳差、恶心、呕吐,无明显腹泻,至当地医院就诊,诊断为“乙型肝炎后肝硬化失代偿期,自发性腹膜炎,肺部感染,胆囊炎,双侧胸腔积液,低蛋白血症”,给予“舒普深 、莫西沙星”抗感染、护肝等治疗之后,仍有发热。
为进一步治疗遂来我院就诊。自发病来,患者精神、饮食差,睡眠一般,小便黄染,大便正常,体重无变化。患者既往有冰毒吸食史、慢性乙型病毒性肝炎史。
入院查体
T 37.1℃,P 82次/分,R 20次/分,BP 98/60mmHg,神志清楚,皮肤未见皮疹、出血点,巩膜无黄染,未见肝掌及蜘蛛痣,浅表淋巴结无肿大,颈软,心肺听诊无异常,腹部稍膨隆,腹肌稍紧,有压痛,无反跳痛,肝脾肋下未触及,移动性浊音(-),双下肢脚踝以下凹陷性水肿。
入院完善相关辅助检查
2023年11月18日查血常规示WBC 11.38×109/L,Hb 64g/L,N% 86.4%。肝功能示ALB 25.45g/L,TBIL 27.29μmol/L,DBIL 12.83μmol/L,ALP 238U/L,γ-GT 117U/L。
电解质示K+ 5.45mmol/L,Na+ 130.2mmol/L,PCT 1.93ng/mL,CRP 128mg/L,Ft 548ng/mL。乙肝六项示乙肝表面抗原、乙肝e抗原、乙肝病毒核心抗体均为阳性,乙肝定量PCR 6.84×105 IU/mL。
凝血四项+D-二聚体示D-dimer 6.1μg/mL,PTA 45.6%。腹水常规示李凡他试验(+),WBC 80×106/L,RBC 300×106/L,N% 20%,LYM% 80%。自身抗体:AMA 1:160,ANA谱及ANCA(-)。尿液分析:白细胞(+++),蛋白(++),隐血(+++)。
甲型肝炎抗体、自身免疫性肝病抗体、丙肝抗体、戊肝抗体、HIV抗体均为阴性,血糖、血脂、肿瘤指标及游离甲状腺激素、粪便正常,糖化血红蛋白、IgG4正常。ESR 60mm/h,结核感染T细胞检测、G试验、GM试验、心梗三项正常。
2023年11月21日复查:血常规示WBC 14.04×109/L,Hb 50g/L,PLT 119×109/L,N% 89.4%,PCT 50.13ng/mL,BNP 566.37pg/mL。肾功能示Cr 159.88μmol/L,BUN 14.07mmol/L。
心电图:①窦性心律;②大致正常心电图。胸部CT、上腹部CT平扫及增强扫描:两肺下叶节段性实变膨胀不全并双侧胸水,肝脾大,脾内低密度灶,考虑脾梗死可能,结合病史考虑腹膜炎不除外(图1)。

图1 胸部 CT、上腹部CT平扫加增强
双下肢静脉彩超未见明显异常。心脏彩超示二尖瓣腱索断裂并中重度关闭不全,二尖瓣前后瓣及腱索赘生物,肺动脉增宽,轻度肺动脉高压,三尖瓣轻度反流,主动脉瓣微量反流(图2)。
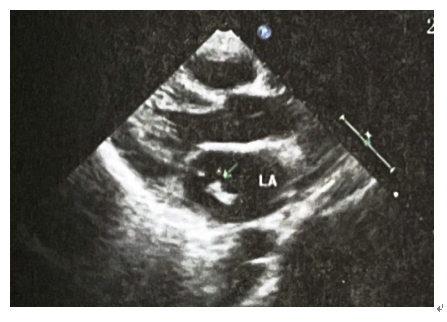
图2 心脏彩超
双侧髂静脉、股静脉、腘静脉、胫前静脉及胫后静脉未见明显异常。颅脑CT:左侧枕叶出血,左顶叶小灶性出血可能(图3)。
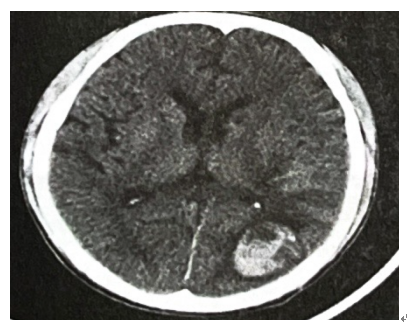
图3 颅脑CT
诊断
①感染性心内膜炎;②脑出血(左侧枕叶、顶叶);③乙型肝炎肝硬化失代偿期;④继发性癫痫;⑤二尖瓣腱索断裂;⑥二尖瓣赘生物;⑦二尖瓣关闭不全(中重度);⑧肺部感染;⑨原发性腹膜炎;⑩重度贫血;⑪肾功能不全;⑫脾梗死。
治疗
患者入院后给予恩替卡韦抗病毒,先后予以莫西沙星、亚胺培南西司他丁钠、利奈唑胺、万古霉素抗感染,还原型谷胱甘肽护肝,泮托拉唑护胃,利尿,补充白蛋白,输去白红细胞悬液,维持水电解质平衡等治疗。
治疗后尿常规:隐血(+++),蛋白(++)。血常规:WBC 15.87×109/L,RBC 2.76×109/L,Hb 76g/L,N% 92.4%,PCT 2.99ng/mL,贫血纠正,炎症指标下降。
11月27日患者出现持续性头部胀痛,急查颅脑CT示左顶叶小灶性出血可能,给予甘油果糖脱水等处理,16时左右患者出现神志改变、双侧眼球上翻、口吐白沫、呕吐胃内容物等症状,继续予以脱水处理后患者短时间神志转清,仍间断抽搐。
2024年2月23日颅脑CT示左侧枕叶及左侧侧脑室旁脑出血吸收后局部软化(图4)。
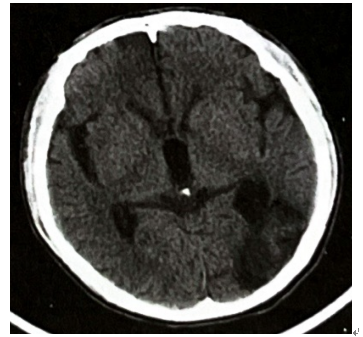
图4 颅脑CT
2024年2月24日患者左侧大腿肿胀,行下肢动脉 CTA示左胫后动脉上段假性动脉瘤可能性大。左小腿根部血肿。颅脑CTA示左侧侧脑室后角旁陈旧性腔梗(图5)。患者症状好转后,自动出院。
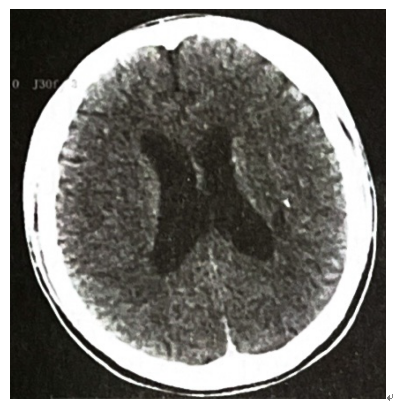
图5 颅脑CTA
二、病例分析
1 病例特点
患者为青年男性,既往有冰毒吸食史、慢性乙型病毒性肝炎史,反复发热伴乏力入院。
查体:神志清楚,皮肤未见皮疹、出血点,腹部稍膨隆,腹肌稍紧,有压痛,无反跳痛,肝脾肋下未触及,移动性浊音(-),双下肢脚踝以下凹陷性水肿。
影像学提示肝硬化、胸水、腹膜炎表现。血常规示贫血。生化检查肝功能转氨酶升高,白蛋白低,乙肝表面抗原(+),乙肝定量(+),腹水性质为渗出液,炎症指标高,首先诊断乙型肝炎后肝硬化失代偿期、原发性腹膜炎。
经亚胺培南西司他丁钠抗感染治疗后,患者仍间断发热,复查血常规血红蛋白进行性下降至50g/L,降钙素原进行性升高至50.13ng/mL,尿潜血(+),不能单纯用原发性腹膜炎来解释整个病程,重新分析,以发热待查思路查病因,完善心脏彩超示二尖瓣腱索断裂,二尖瓣赘生物,二尖瓣关闭不全(中重度)。患者诊断明确为感染性心内膜炎。
2 疾病简介
感染性心内膜炎指因细菌、真菌和其他微生物(如病毒、立克次体、衣原体等)直接感染而产生心瓣膜或心室壁内的炎症,是严重的感染性疾病,可引起发热、贫血、梗死等多种临床表现。感染性心内膜炎多发生在原有心脏疾病的基础上,也可发生在正常心脏瓣膜上。
感染性心内膜炎的赘生物容易碎落成感染栓子,随循环血流播散到身体各部产生栓塞,以脑、脾、肾和肢体动脉为多,引起相应脏器的梗死或脓肿。栓塞阻塞血流,或破坏血管壁,引起囊性扩张形成细菌性动脉瘤,脑部的动脉滋养血管栓塞而产生动脉瘤,可突然破裂而引起脑室内或蛛网膜下隙出血导致死亡。
脑部并发症是感染性心内膜炎患者最常见和最严重的并发症,文献报道感染性心内膜炎患者脑部并发症发生率为15%~25%。感染性颅内动脉瘤是感染性心内膜炎一种少见却致命的脑部并发症,占感染性心内膜炎患者的2%~4%。
对于不明原因的脾梗死、脑出血患者及伴有突发意识障碍或神经功能缺失的发热患者均应高度怀疑感染性心内膜炎。发热是感染性心内膜炎最常见的临床表现,贫血与镜下血尿也是常见的症状,对于长期不明原因发热、贫血、镜下血尿及不明原因脑、脾、肾梗死或脑出血为首发症状就诊的患者,应警惕存在感染性心内膜炎可能;疑是感染性心内膜炎患者,在抽取血培养后尽早使用合适的抗生素,减少发生脑梗死的风险。
参考文献
[1] Li M, Kim JB, Sastry BKS, Chen M. Infective endocarditis. Lancet. 2024 Jul 27;404(10450):377-392.
[2] Rajani R, Klein JL. Infective endocarditis: A contemporary update. Clin Med (Lond). 2020 Jan;20(1):31-35.


