【产麻新谭】运用肺部超声和氧储备指数评价不同氧疗方案对脊髓麻醉剖宫产术中产妇的影响
时间:2024-09-23 15:02:04 热度:37.1℃ 作者:网络

研究背景
剖宫产手术实行腰麻后,平卧位麻醉平面达到T4时可能会引起肺功能下降,进展为肺不张和低血压,导致母体缺氧和胎儿酸中毒。术中氧疗经常用于预防区域阻滞麻醉引起的不良反应。目前还没有关于术中氧疗技术的临床指南。然而,过度氧供会引起高氧症,同样也能导致吸收性肺不张。正常产妇补充氧疗不太会引起严重的临床问题,但是对于氧储备差的产妇可以导致呼吸系统疾病。因此,决定是否需要术中氧疗仍然非常重要。有研究显示,肺部超声能够有效诊断产妇的围术期肺不张。而氧储备指数(oxygen rserve index, ORI)可以确定高氧症和缺氧症。因此我们进行这项随机对照单中心研究,目的是评估两种不同的术中氧疗方式对于腰麻下剖宫产产妇肺部功能的影响,其次是对新生儿的影响。
研究方法
2021.5.1至2022.3.31总共纳入90名年龄18-47岁,ASA II-III级计划在腰麻下行剖宫产手术的产妇。排除标准:酒精上瘾或毒瘾,严重贫血,肝肾功能障碍,过敏史,败血症,细菌感染,BMI>45,子痫或者SpO2<94%。产妇随机分为3组,Group 0产妇吸入空气,Group3产妇通过鼻导管吸入3L/min氧气(FiO2:32%),Group6通过面罩吸入6L/min氧气(FiO2:45%)。
血流动力学监测包括ECG、HR、MAP和SpO2。氧储备指数ORI传感器(RD rainbow Lite SETTM,Masimo Corp, Irvine, CA,USA)置于第四指上端,由黑色不透明材料包裹。监测记录ORI、灌注指数(PI)和脉搏变异指数(PVI)和脑氧指数(rSO2)。
术中以10ml/h速率输注生理盐水。腰麻使用9-11mg布比卡因和10μg芬太尼。
记录腰麻前、腰麻后即刻、分娩后第1分钟至第11分钟(每隔2分钟)、随后每5分钟至分娩后第45分钟各参数值。rSO2<20%基础值时,给于快速补液和静脉推注麻黄碱。
肺部超声使用6-18MHz线性超声探头。在麻醉操作前(T0)、麻醉操作后0min(T1)、20min(T2)、6小时(T3)通过校正后的肺部超声分数(LUS)评估肺部充气情况,并记录LUS的差值(ΔLUS)。
使用SPSS 19.0进行统计分析。定量资料用均数±标准差表示,定性资料用中位数和频率百分比表示。Shapiro-Wilk test检验比较定量资料。多组比较时,使用Kruskal-Wallis test比较非独立组,Freidman test 比较独立组,Mann-Whitmey U test比较两组非独立组。Spearman相关分析评估变量之间关联性。Chi-square检验比较组间定性数据。所有结果评估95%可信区间(CI)。
研究结果
三组间产妇一般情况、麻醉阻滞平面、布比卡因用量无明显差异(见表1)。新生儿Apgar评分、脐血血气PaO2、PaCO2、SO2、HCO3和BE无明显差异,但pH有差异(p=0.047)(见表2)。
表1 产妇一般情况和腰麻期间麻醉数据
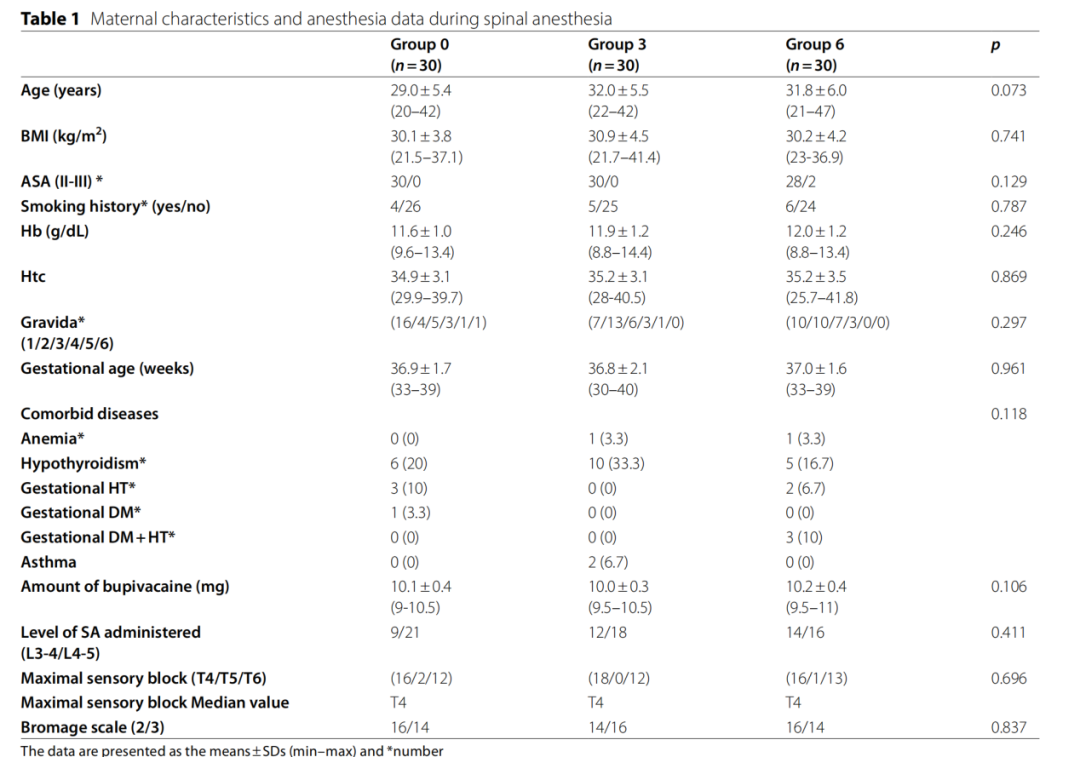
表2 Apgar评分和脐血血气分析
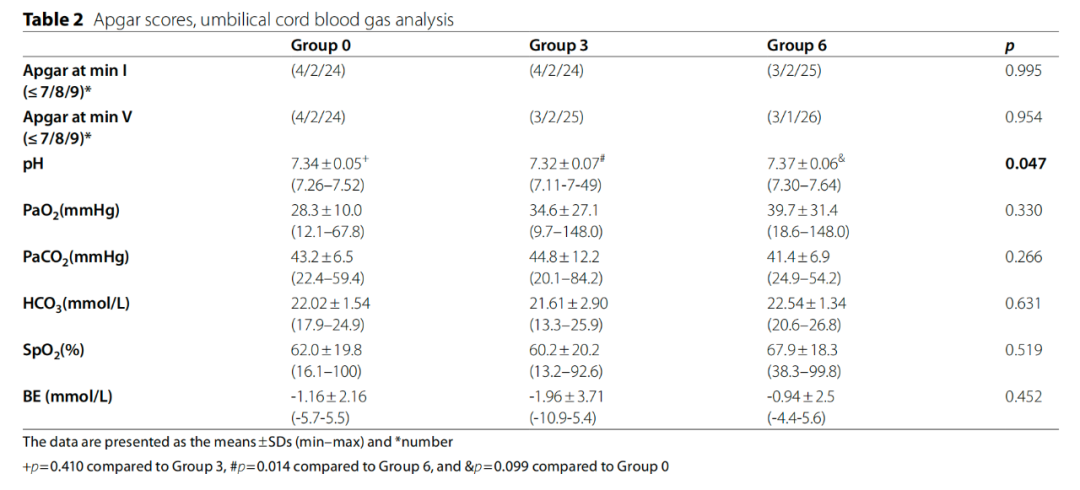
在所有时间点,腰麻后Group3的ORI均高于Group0(p<0.05),并且术中分娩后第1分钟、10分钟、25分钟和40分钟的ORI均高于Group6(p=0.001、p=0.027、p=0.001、p=0.019)。Group3和Group6每组LUS数值与T0时刻相比均有降低(p<0.001,p=0.016)。Group3的ΔLUS所有时间点均高于Group0,而只有T1和T2两个时间点高于Group6(见表4)。
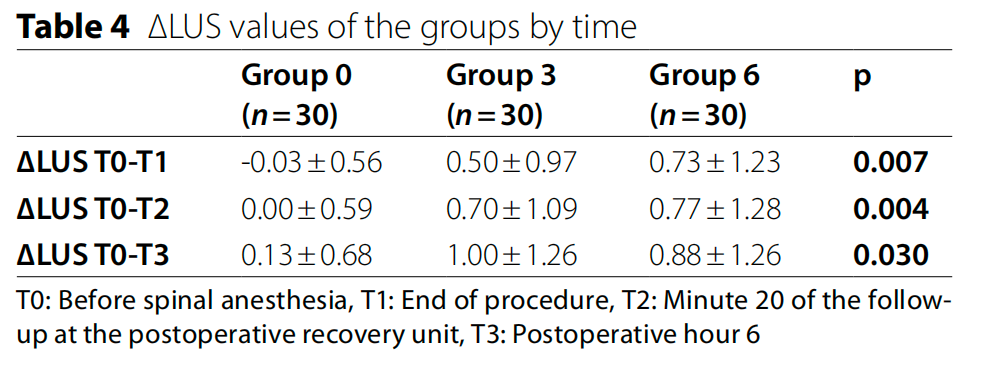
当比较各组总LUS分数时,除了总T0(p=0.004),其他时间点数值相似。Group3(p=0.004)和Group6(p=0.001)在T0时间点总LUS高于Group0,Group3和Group6之间数值无明显差异(见图2)。
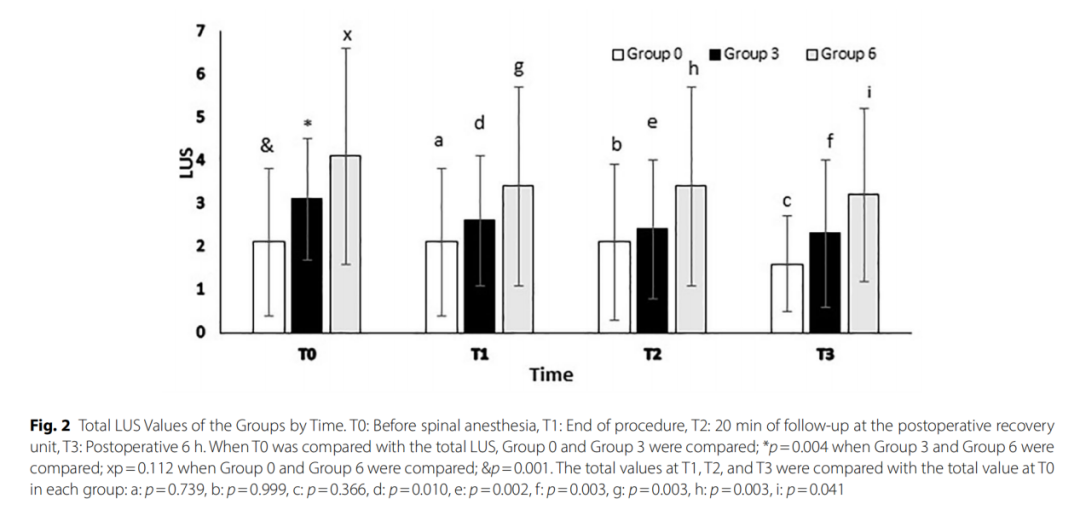
图2 各组各时间点总LUS
研究结论
推荐腰麻下剖宫产术中吸入3L/min O2,其LUS和ORI均升高。同时应用肺部超声和氧储备指数可以更好地指导补充氧疗,以便产妇获得更适宜的氧浓度。
「 点评 」
这项研究发现腰麻后剖宫产产妇术中鼻导管吸入3L/min氧气和面罩吸入6L/min氧气都能增加ORI,使得LUS显著增加。相对于吸入空气的产妇,鼻导管吸入3L/min氧气术后第6小时ΔLUS下降;然而这一现象,面罩吸入6L/min氧气的产妇在术后20分钟就能观察到。该研究发现补充氧疗吸入6L/min氧流量相较于吸入3L/min,ORI显著增加。产妇血流动力学、脑氧饱和度以及新生儿Apgar评分不受补充氧疗影响。
产妇的氧储备下降是由于氧耗量增加以及肺容量下降引起。腰麻对产妇呼吸功能影响比较小,但是一旦麻醉平面达到T4可能会损伤肺功能,引起肺不张和缺氧。肺部超声由于其床旁便捷性,成为早期诊断术后肺不张的有效方法。当LUS≥10患者术后通气支持的需求增大。而在这项研究中总LUS没有出现过≥10。
高氧浓度时吸收性肺不张发生率升高,主要取决于氧流的持续时间。自主呼吸时空气中所含的79%氮气会被缓慢吸收入血,从而帮助肺泡开放。当我们增加吸入氧浓度时,会减少肺泡中氮气浓度,当氧气被吸收入循环时,没有多余气体维持维持肺泡形态,导致肺泡塌陷。换而言之,纠正缺氧的同时也会引起吸收性肺不张,从而导致低氧血症。正常情况下,作为一种平衡反应,肺不张区域会出现缺氧性肺血管收缩(HPV),后者通过将血液输送到氧合更好的肺泡来优化氧摄取。据文献报道,FiO2达到30%就会影响HPV。这项研究中吸入氧浓度为32%和45%。吸3L/min氧气的Group3 SpO2和ORI值均高于Group6,因此得出结论Group3的HPV得到了更好的保护,使得膨胀不全的肺泡压力增大,氮气从肺泡中排出减少。此外开放性肺不张区域LUS得到改善,从而ORI值增大。
参考文献
1. Meira MNC, Carvalho CRR, Galizia MS, Borges JB, Kondo MM, Zugaib M, et al. Atelectasis observed by computerized tomography after caesarean p. Br J Anaesth. 2010;104(6):746–50.
2. Siriussawakul A, Triyasunant N, Nimmannit A, Ngerncham S, Hirunkanokpan P, Luang-Aram S, et al. Effects of supplemental oxygen on maternal and neonatal oxygenation in elective cesarean p under spinal anesthesia:a randomized controlled trial. Biomed Res Int. 2014;2014:627028. https://doi. org/10.1155/2014/627028.
3. Kelly MC, Fitzpatrick KT, Hill DA. Respiratory effects of spinal anaesthesia for caesarean p. Anaesthesia. 1996;51(12):1120–2.
4. Bassel GM, Marx GF. Optimization of fetal oxygenation. Int J Obstet Anesth. 1995;4(4):238–43.


