病例分享 | 甲状腺嗜酸细胞癌一例
时间:2024-08-11 06:01:18 热度:37.1℃ 作者:网络
1 病 史
男,37岁,患者常规体检时发现甲状腺结节,无发热、无胸闷、气短,无饮水呛咳及声音嘶哑等不适。
超声检查:
甲状腺右叶低回声结节,Ti-RADS5类,建议进一步穿刺确诊。
病理检查
肉眼观:
右叶甲状腺:灰红不整组织一块,体积:4.5cm×4.3cm×1.5cm,部分包膜,切面可见一灰红结节,面积:1.6cm×1.3cm,质中、与周围组织境界欠清。
镜下特征:
肿瘤与周围组织界限不清,浸润性生长,突破包膜,侵及周围甲状腺组织,可见多灶血管侵犯。肿瘤间质纤维组织增生伴玻璃样变性;瘤细胞胞质丰富、嗜酸性,呈颗粒状,细胞核圆形,核仁明显。可见核异形区域,核分裂象少见,局灶钙化,未见肿瘤性坏死。
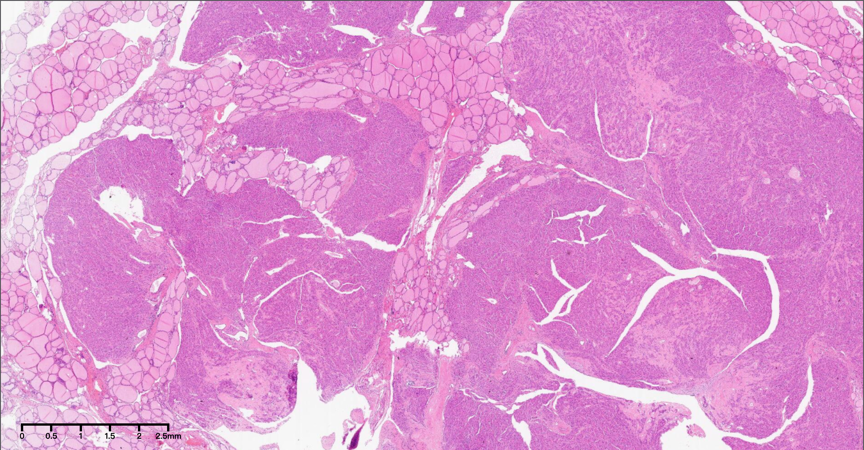
图1,低倍镜下(1×),肿瘤边界不清,浸润性生长,侵入周围甲状腺组织。
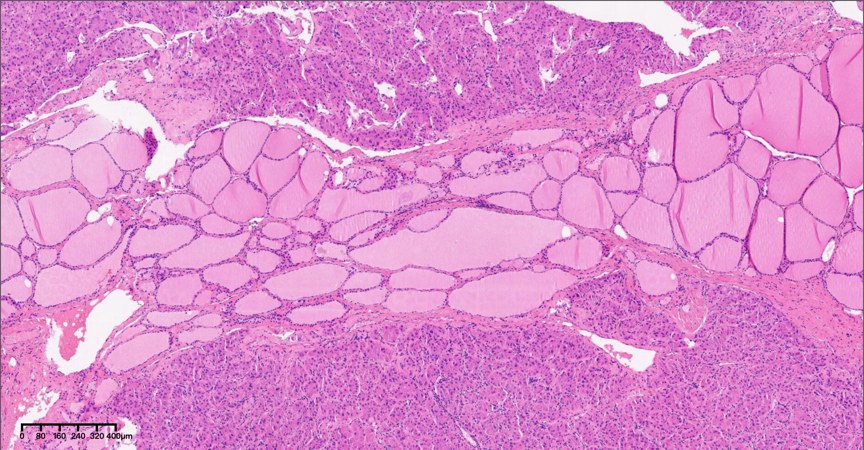
图2,低倍镜下(4×),肿瘤组织突破纤维性包膜,侵入周围甲状腺组织。
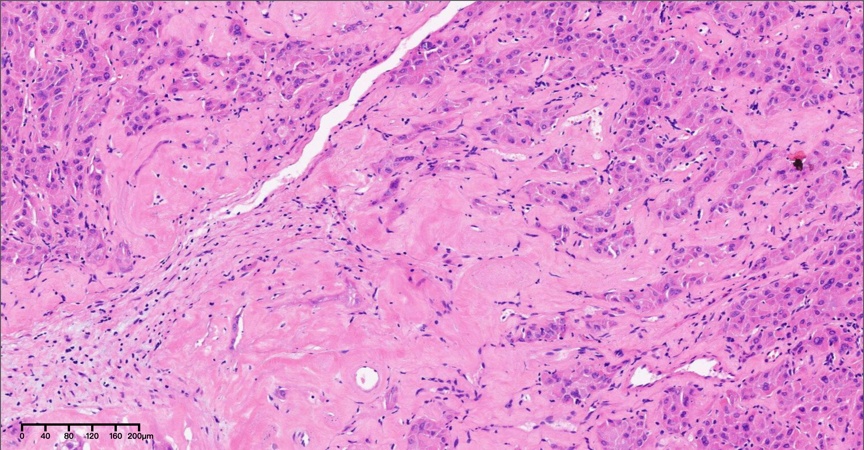
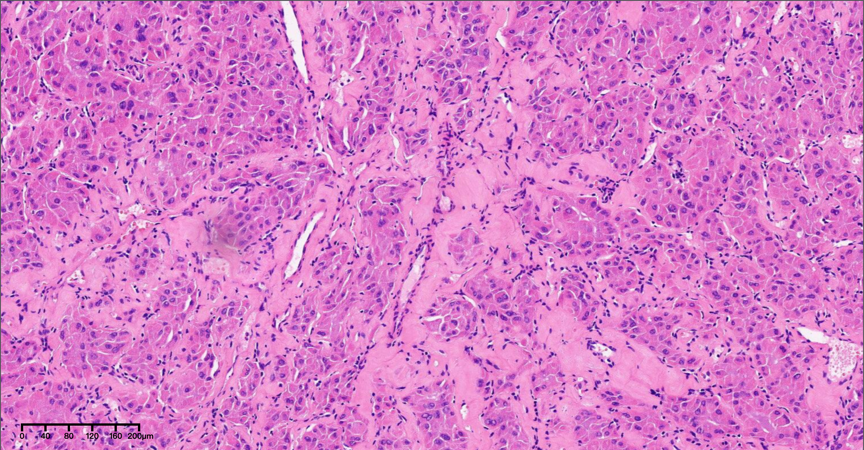
图3-4,低倍镜下(分别为10×),肿瘤细胞呈梁索状、巢团状实性排列,肿瘤间质不同程度的纤维组织增生伴玻璃样变性。
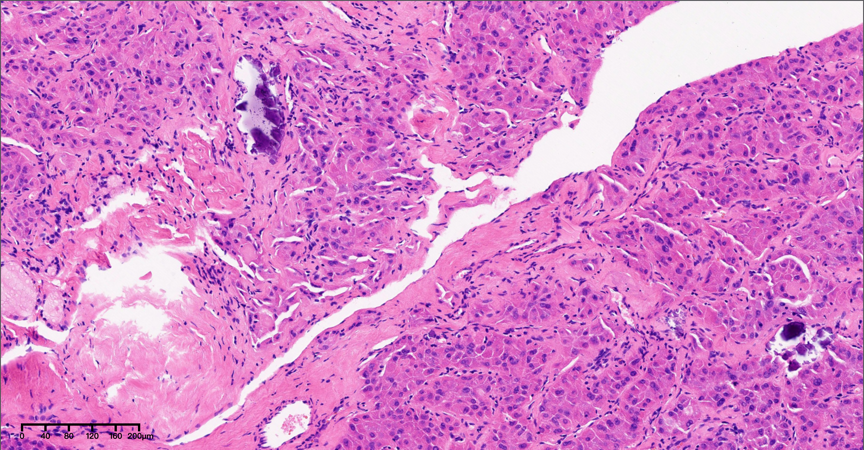
图5,低倍镜下(分别为10×),局灶钙化。
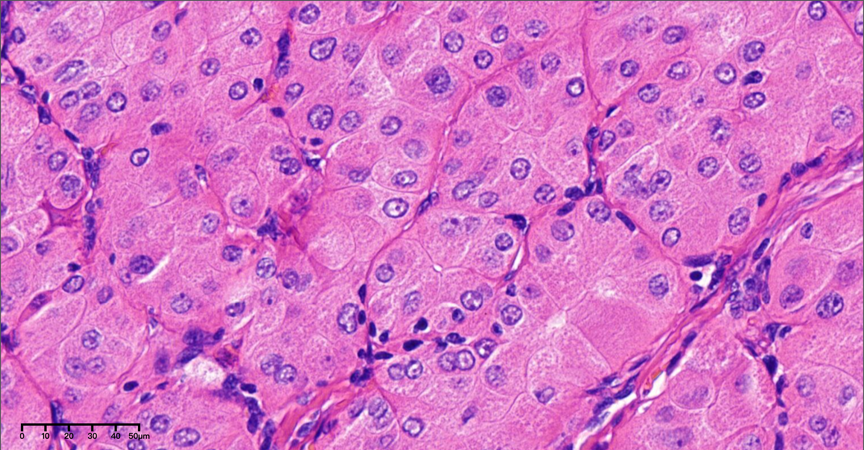
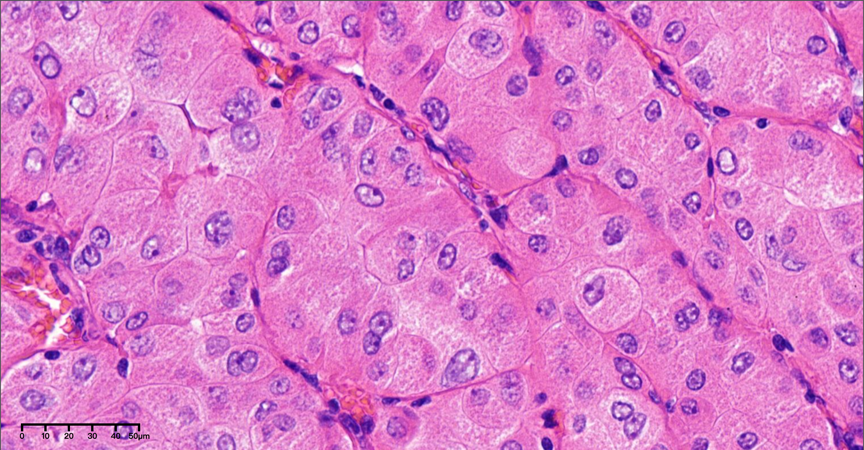
图6-7,高倍镜下(40×),肿瘤细胞胞质丰富、嗜酸性,呈颗粒状,细胞核圆形或多边形,核仁明显,瘤细胞具有一定异型性,核分裂象罕见,未见肿瘤性坏死。
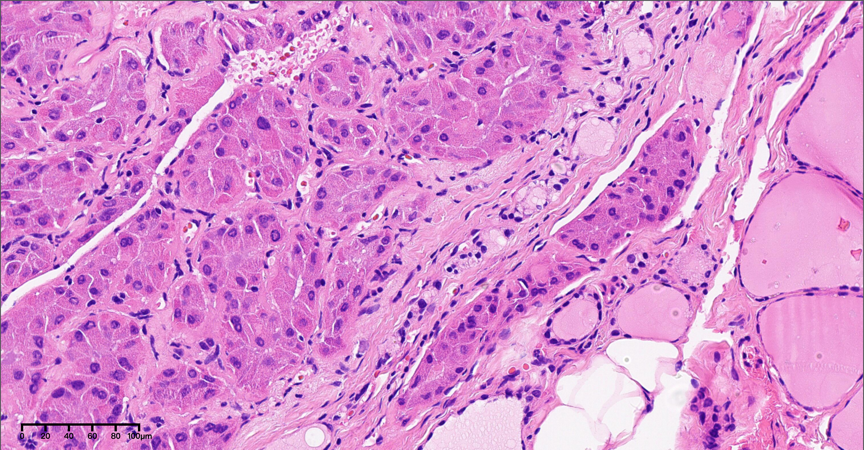
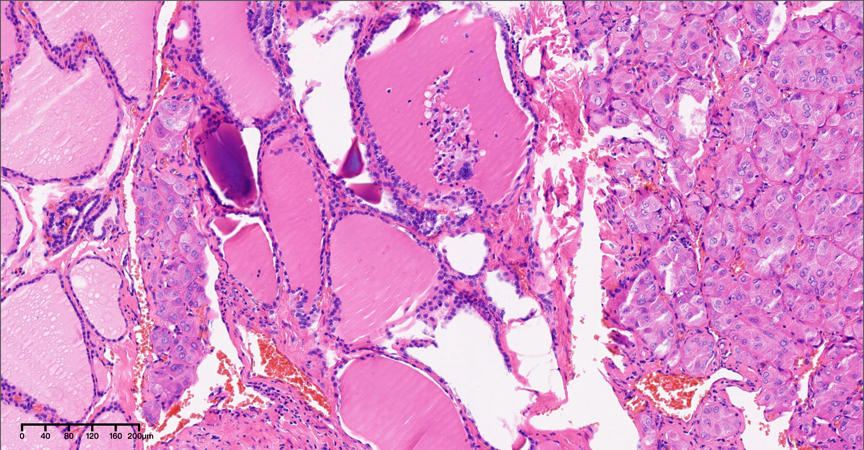
图8-9,中倍镜下(20×),可见血管侵犯。
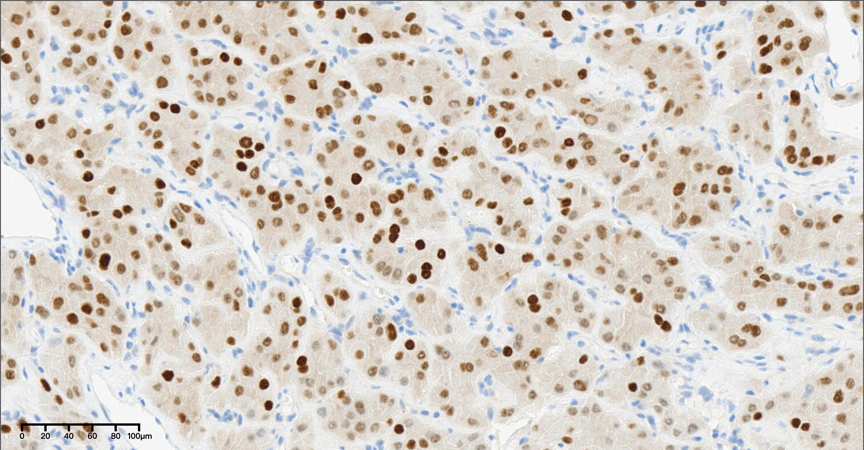
图10,中倍镜下(20×),PAX-8标记阳性。
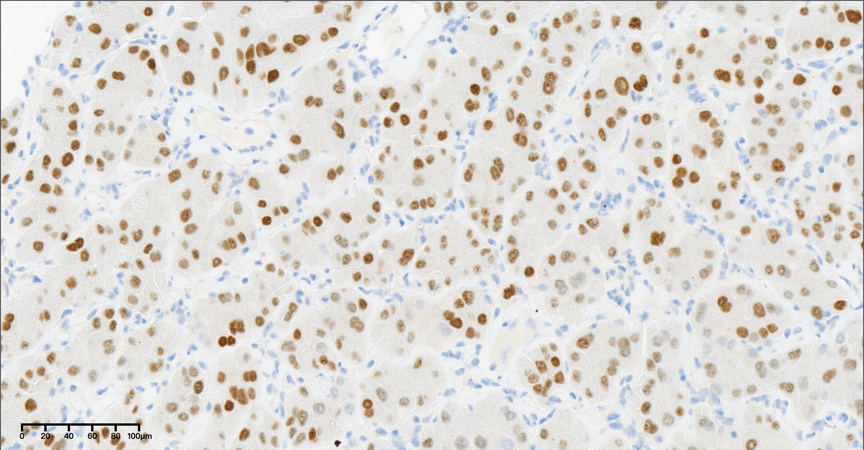
图11,中倍镜下(20×),TTF-1标记阳性。
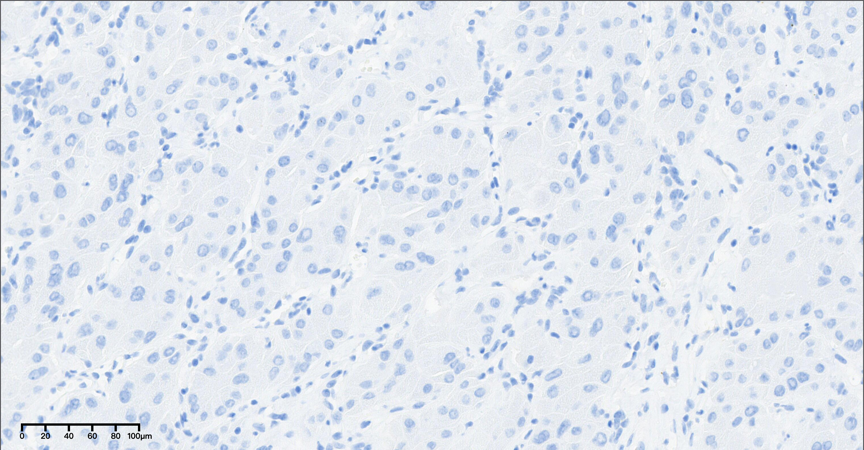
图12,中倍镜下(20×),TG标记阴性。
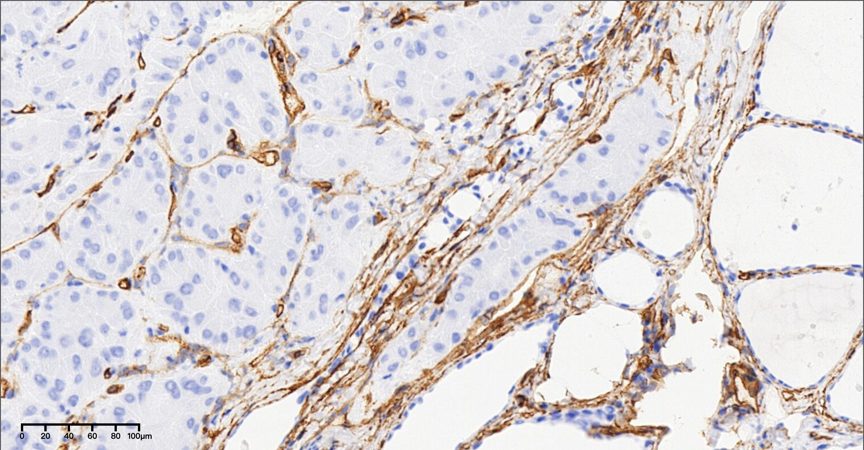
图13,中倍镜下(20×),CD34标记显示血管侵犯。
免疫组化结果如下:
阳性标记:TTF-1、Pax-8、CD31、CD34、D2-40(显示脉管侵犯),Ki-67(约1%)、p53(+,提示野生型表达模式)
阴性标记:CT、TG、PTH
分子检测结果:未检测到BRAF V600E、NRAS及TERT启动子区突变。
最终诊断
【部分甲状腺切除标本】(右叶)甲状腺嗜酸细胞癌,广泛浸润型(脉管侵犯>4条)。
2 讨 论
定义:
甲状腺嗜酸细胞癌(Oncocytic carcinoma of the thyroid,OCA)是一种由嗜酸细胞(至少75%)组成的侵袭性恶性滤泡细胞肿瘤,无甲状腺乳头状癌的核特征和高级别特征(弃用了Hürthle细胞癌这一旧称)。
ICD-O编码:
8290/3
亚型:
1. 微小浸润型:仅有包膜侵犯
2. 包裹性血管浸润型:有血管侵犯(少于4条血管)、有或无包膜侵犯
3. 广泛浸润型:明显的浸润性生长,伴有广泛血管侵犯(等于或大于4条血管)
发病部位:
OCA可发生在甲状腺的任何部位,包括异位部位:如舌甲状腺和纵隔。
临床特征:
OCA 通常表现为缓慢增大的无痛性单发甲状腺结节。广泛侵袭性肿瘤患者报告可触及颈部肿块并伴有压迫症状,而微侵袭性肿瘤通常被诊断为可触及的甲状腺结节或在放射学筛查中偶然发现。15-27% 的患者在就诊时出现远处转移,高达40%的患者出现广泛的血管侵犯。大多数OCA患者的甲状腺功能检查通常在正常范围内。甲状腺超声检查无法区分嗜酸细胞腺瘤和OCA。大多数OCA的超声表现形式各异,从低回声结节到高回声结节。肿瘤侵犯到包膜外时,边缘不规则,超声检查可见甲状腺外扩散。在放射性核素扫描中,大多数OCA功能减退;然而,也有少数功能亢进病例的报道。大多数OCA是氟代脱氧葡萄糖(FDG)亲和性肿瘤。
流行病学:
OCA是一种罕见的甲状腺恶性肿瘤,占美国甲状腺癌的3.6%。OCA 在儿童中很少见,在成人中分布广泛。OCA的平均发病年龄为58岁。OCA在女性中更常见;男女比例为1.7-2.2:1。
病因:
目前尚不清楚OCA的发病因素。部分肿瘤发生在患有肿瘤综合征的个体中,例如PTEN突变综合征(例如 Cowden 综合征)和 Carney 综合征(PRKARIA 突变)。
发病机制:
异常线粒体(mt)的积聚是嗜酸细胞癌的一个重要特征。
大体:
OCA 通常是单个圆形至椭圆形结节,通常有包膜,平均大小为30-40mm。与嗜酸细胞腺瘤相比,OCA的包膜更厚,且通常部分钙化。肿瘤本身的颜色从棕褐色到红褐色不等,通常是实心的。肿瘤越大,恶性风险越大,估计三分之二的超过35mm的病变呈侵袭性生长。一些已进行活检(细针穿刺活检或空芯针穿刺活检)的OCA会发生肉眼可见的部分或完全梗塞。OCA可出现甲状腺外软组织中的广泛包膜侵犯,罕见情况下可见血管侵犯。
组织病理学:
OCA通常具有厚的包膜,可伴有包膜和/或血管侵犯。按照诊断标准,至少75%的肿瘤细胞应显示嗜酸性细胞学特征。虽然一些肿瘤显示出滤泡生长模式(通常是微滤泡),但大多数肿瘤具有实性或实性/小梁状生长模式。病变包膜可有多个营养不良性钙化灶。
与甲状腺滤泡癌类似,OCA被归类为微小浸润型、包裹性血管浸润型和广泛血管侵犯型。微小浸润型术语仅限于仅出现包膜侵犯的肿瘤,而出现血管侵犯的包裹性肿瘤进一步细分为部分血管侵犯(少于四条血管)或广泛血管侵犯(等于或大于四条血管)。包膜和血管侵犯的标准与滤泡性癌中使用的标准相似。
肿瘤细胞胞质丰富、嗜酸性,呈颗粒状,细胞核圆形,核仁明显。可见核异形区域,包括多核巨细胞。电子显微镜下可见大量线粒体。肿瘤的间质通常稀疏,罕见(通常非常大)出现显著的纤维性间质。
令人担忧的镜下特征包括肿瘤坏死、大量有丝分裂(≥3/mm2)、异常有丝分裂和小细胞变(细胞质丢失)。具有这些特征的肿瘤可能对放射性碘有抗性,并且在转移部位可能无法表达TTF-1和甲状腺球蛋白,从而导致诊断混淆。具有坏死和有丝分裂活跃的OCA最好归类为高级别滤泡细胞癌,嗜酸细胞型。
免疫染色无法区分OCA与嗜酸细胞性腺瘤。所有嗜酸细胞性滤泡性肿瘤均表现出与其他滤泡源性肿瘤相似的免疫特征,TG、CK7、PAX8和TTF1呈阳性。降钙素染色呈阴性。在某些情况下,TG会显示局限于核周区域的点状染色。
鉴别诊断:
1. 甲状腺嗜酸细胞腺瘤:与OCA相比,肿瘤体积较小,通常包膜较薄,无血管及包膜侵犯。
2. 甲状腺滤泡性癌:与OCA一样,两者均缺乏PTC细胞核特征和高级别特征,当滤泡性癌中嗜酸细胞成分占比75%以上时应诊断为OCA。
3. 嗜酸细胞型PTC:该肿瘤罕见,由嗜酸细胞组成,具有甲状腺乳头状癌的核特征并具有侵袭性生长方式。
4. 嗜酸细胞性甲状旁腺癌:甲状旁腺癌细胞多为主细胞,胞核深染致密,核仁不明显,有时可见到异型性明显的肿瘤细胞,甚至瘤巨细胞。核分裂象活跃。肿瘤细胞特异性表达GATA3、甲状旁腺激素(PTH),不表达TTF-1和PAX8。
5. 嗜酸性低分化癌:肿瘤细胞呈实性、梁索状、岛状排列,瘤细胞缺乏PTC核特征;以下3项至少满足其中1项(核分裂象(≥3/2mm2)、肿瘤性坏死、扭曲的细胞核);缺乏间变性癌特征。
6. 嗜酸细胞型甲状腺髓样癌:形态学与OCA相似,两者均具有多边形细胞、丰富的颗粒状嗜酸性细胞质,该肿瘤特异性表达Calcitonin及神经内分泌标记物。
分子病理诊断:
线粒体DNA复合物失活性突变是OCA的重要特征。甲状腺癌基因的典型突变(包括RAS、TSHR、EIF1AX、TP53、PTEN、BRAF、PAX8-PPAR Gamma和MEN1)在OCA中通常并不常见。
预后:
很大程度上取决于血管侵犯的程度,血管侵犯越多,预后越差(10年死亡率>90%)。

小结:
在新的WHO中使用术语“甲状腺嗜酸细胞癌(oncocytic carcinoma of the thyroid)”是指由至少75%的嗜酸细胞组成的浸润性恶性滤泡细胞肿瘤,其中不存在PTC的核特征和高级别特征。该术语代替了Hürthle细胞癌,Hürthle细胞癌是一个用词不当的术语,因为Hürthle实际上描述了滤泡旁C细胞。
参考文献
1. WHO Classification of Tumors of the thyroid tumor.5th Edition
2. Chiba, T. Molecular Pathology of Thyroid Tumors: Essential Points to Comprehend Regarding the Latest WHO Classification. Biomedicines. 2024; 12 (4)
3. Bischoff, LA, Ganly, I, Fugazzola, L, et al. Molecular Alterations and Comprehensive Clinical Management of Oncocytic Thyroid Carcinoma: A Review and Multidisciplinary 2023 Update. JAMA OTOLARYNGOL. 2024; 150 (3): 265-272.
4. Whaley, RD, Gupta, S, Erickson, LA. Oncocytic Poorly Differentiated Thyroid Carcinoma. MAYO CLIN PROC. 2024; 99 (3): 511-512.
5. Suster, D, Ronen, N, Giorgadze, T, et al. Oncocytic Follicular Cell-Derived Thyroid Tumors With Papillary Growth Pattern: A Clinicopathologic Study of 32 Cases. ARCH PATHOL LAB MED. 2023

