不局限FH缺陷型,推荐所有非典型子宫平滑肌瘤检测FH基因胚系突变!
时间:2024-07-17 16:00:24 热度:37.1℃ 作者:网络
携带延胡索酸水合酶(FH)基因胚系致病变异(PV)的女性会发生皮肤和子宫平滑肌瘤,并且罹患侵袭性肾细胞癌的风险较高。其中许多女性直到在子宫肌瘤切除术或子宫切除术中被诊断为非典型子宫平滑肌瘤时才意识到自己的癌症易感性,因此在根据病理诊断为非典型子宫平滑肌瘤后,简化的遗传咨询流程至关重要。然而,在非典型子宫平滑肌瘤病例中,FH中胚系致病性/可能PVs的发病率尚不清楚。为了更好地了解FH胚系PV的发病率和目前遗传咨询和胚系基因检测的模式,研究者对一个大型中心的非典型子宫平滑肌瘤病例进行了回顾性分析。研究者比较了FH PV、FH野生型(WT)和未知基因检测队列的临床特征。在144例临床资料可评估的非典型子宫肌瘤患者中,仅有49例(34%)有记录的基因检测结果,12例(8.3%)存在胚系FH PV。有48例IHC定义的FH缺陷病例,其中41例(85%)进行了FH检测,9例有胚系FH PV,占检测队列的22%,占FH缺陷队列的18.8%。胚系FH PVs在可评估患者中占8.3%(12/144),在完成基因检测的队列中占24.5%(12/49)。这些数据强调了病理学和遗传咨询之间的脱节,并有助于完善非典型子宫平滑肌瘤患者提供咨询时使用的风险评估。
被诊断为FH缺陷型子宫平滑肌瘤的女性患肾癌的风险增加。这项研究为这些患者提供了更标准化的病理-遗传咨询转诊路径,并且有必要对无胚系FH致病/可能致病变异情况下FH缺陷型子宫平滑肌瘤的潜在原因进行进一步的研究。
研究背景
FH基因的胚系致病/可能致病变异(PV)可引起FH肿瘤易感综合征,也称为Reed综合征或既往遗传性平滑肌瘤病和肾细胞癌(HLRCC)。胚系FH PVs增加了皮肤平滑肌瘤、非典型子宫平滑肌瘤、FH缺陷型肾细胞癌(RCC)和潜在的副神经节瘤/嗜铬细胞瘤的风险。FH缺陷型RCC与发病年龄早和不良结局相关。因此,确定FH PV的携带者对肾癌进行终生密切监测,作为一种早期诊断和更有效治疗的手段至关重要,因为FH缺陷的肾癌目前正在进行有前景的靶向治疗的临床试验。
一些胚系FH PV的女性只有在子宫肌瘤切除术或子宫切除术时发现非典型子宫平滑肌瘤时,才会意识到自己的癌症易感性,因此在这些病例中,从病理到遗传咨询的标准化转诊途径至关重要。FH缺陷型子宫平滑肌瘤可以由胚系FH PV或肿瘤特异性的体细胞FH或FH通路变异引起。FH缺陷型子宫平滑肌瘤具有奇异的组织学外观特征,细胞核有明显的嗜酸性核仁等特征;既往曾与子宫平滑肌肉瘤混淆,导致潜在的误诊、治疗不当和患者痛苦。因此,FH免疫组织化学(IHC)在非典型平滑肌瘤的组织学评估中被用于帮助确定病变是否存在FH缺陷;如果存在,则会引起对潜在胚系FH PV的担忧,病理学报告中可提示临床医师转诊患者接受遗传咨询和检测。目前没有跟踪对这些建议的依从性。此外,在表型非典型和/或FH缺陷的子宫平滑肌瘤患者中,胚系FH PV的发生率受到少数研究的限制,且这些研究选择的患者队列在年轻时就诊。
鉴于此,本研究的目的是在未经选择的患者人群中,评估非典型子宫平滑肌瘤患者胚系FH PV的发生率,以提供更精确的风险估计,并有助于促进非典型子宫平滑肌瘤患者的遗传咨询和检测。
研究结果
在患者队列的一个亚组中评估非典型子宫平滑肌瘤组织学结果后的遗传咨询结果:
研究者确定了一个由144例非典型平滑肌瘤病例组成的队列,并有配对的临床数据进行分析(图1A;表1)。在研究这一更大的病例队列之前,研究者试图确定在目前的临床实践中,诊断为非典型子宫平滑肌瘤后,病理报告中推荐的遗传咨询的遵循频率。为了验证这一点,研究者从本研究中最近的20例非典型子宫平滑肌瘤病例中获得了FFPE组织切片。研究者对平滑肌瘤进行了体细胞FH测序以及FH和2SC的IHC,并且在携带提示FH肿瘤易感性综合征的蛋白质或体细胞测序标志物的患者中评估了是否接受了遗传咨询和胚系基因检测(GGT)(图1B–D;表2)。研究者同时进行了FH和2SC IHC,因为现在的报告表明,两种染色一起用于检测FH缺陷患者更有效。
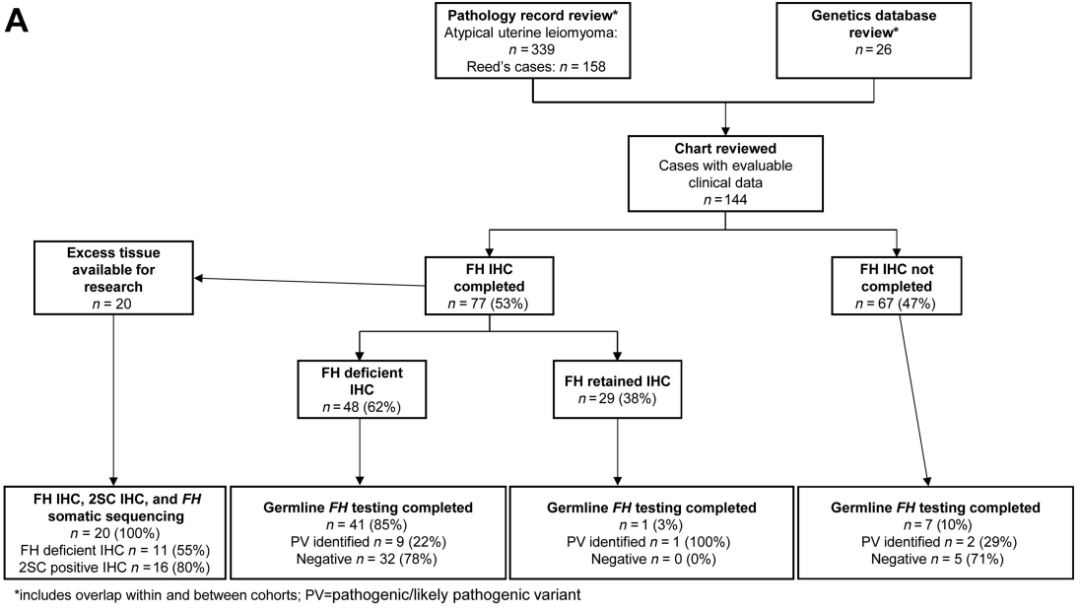
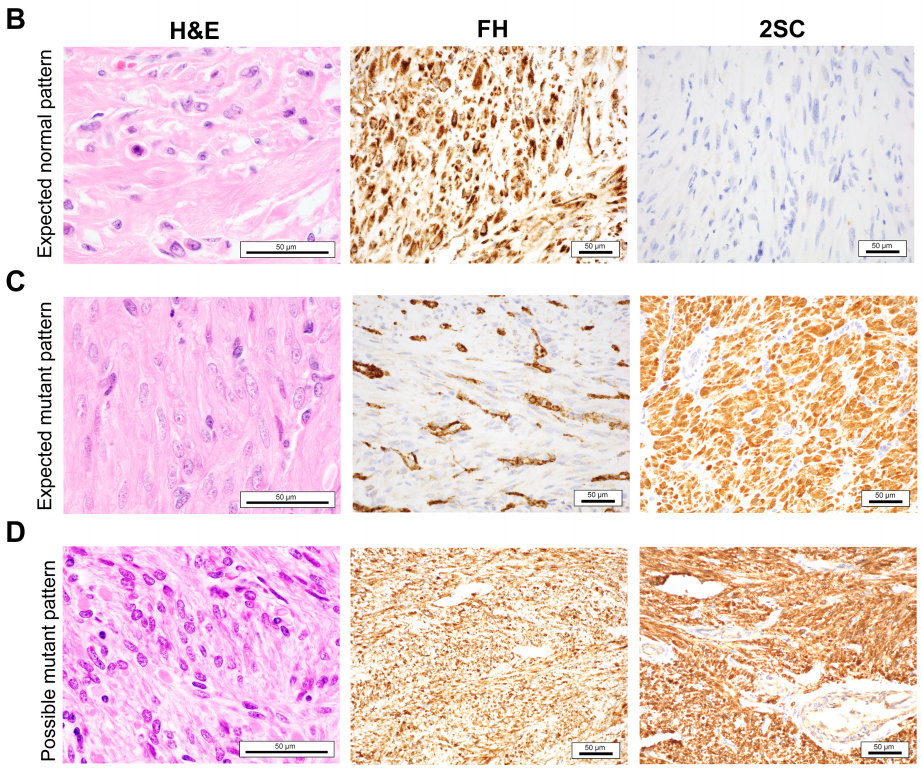

图1
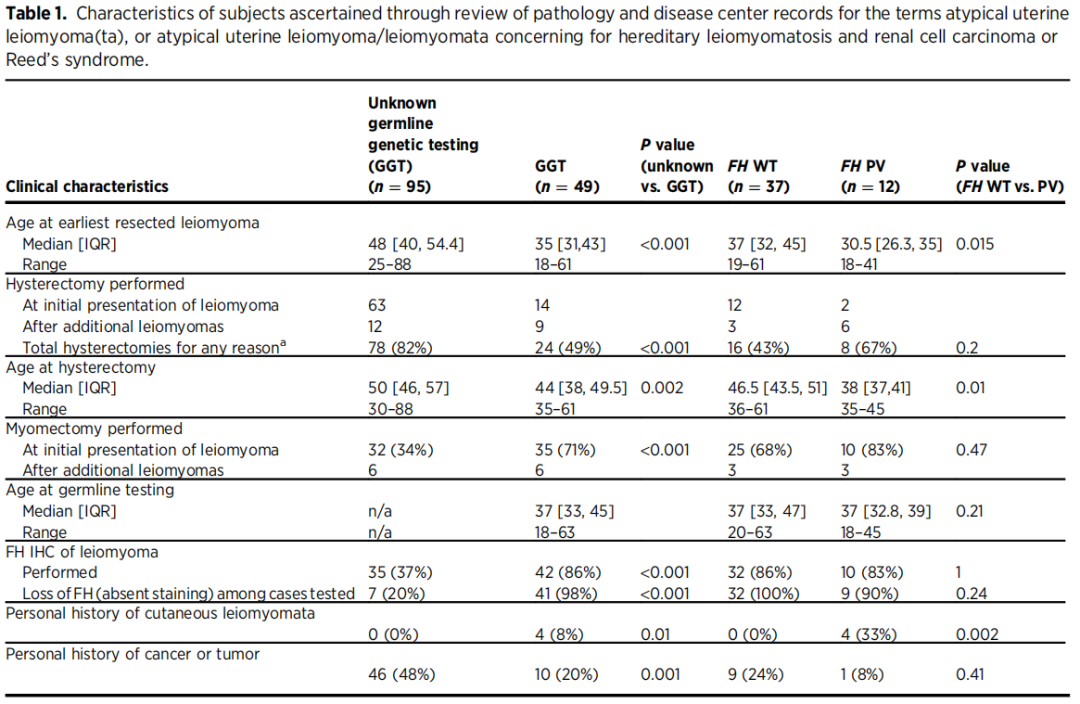
表1
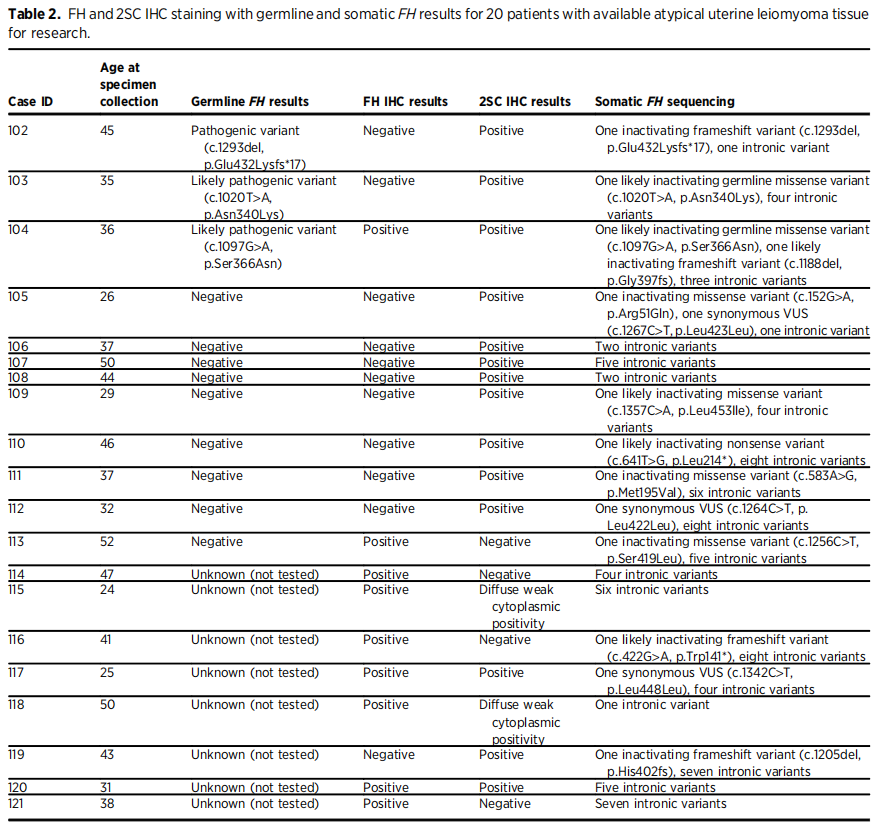
表2
对于FH缺陷型平滑肌瘤,研究者预期FH染色为阴性,2SC染色为阳性,这是研究者在大多数病例中观察到的情况(图1B–D;表2)。然而,IHC显示样本104保留了FH蛋白和2SC阳性。该病例来自一名胚系错义FH PV患者,该患者对之前观察到的FH IHC染色仍保持免疫反应性。
研究者还评估了其他19例患者的遗传咨询和GGT的频率。20例患者中只有12例(60%)接受了遗传咨询。其中,9例的胚系FH检测为阴性,3例为胚系FH PVs。所有20例患者经体细胞检测都检测到内含子FH变异(范围从1到8),所有三个胚系FH变异的个体在他们的平滑肌瘤组织中都发现了变异(表2)。总的来说,这些结果表明,目前的非典型子宫平滑肌瘤诊断和转诊系统可能无法识别患者,并无法将患者与遗传咨询服务联系起来。
在一个较大的非典型子宫平滑肌瘤队列中评估遗传咨询和/或临床结果:
鉴于上述结果,研究者接下来评估了一个更大的非典型子宫平滑肌瘤患者队列,以更好地定义该队列中的FH PVs的发生率、遗传咨询的频率和临床结果。研究者确定了最初20例之外的额外124例,共144例有可评估临床数据的非典型子宫平滑肌瘤,其中12例(8.3%)为胚系FH PV(图1A;表1)。回顾性图表显示,77例(53%)进行了FH IHC,其中48例(62%)为FH缺陷,29例(38%)为保留或完整的FH表达(图1A)。在48例FH缺陷病例中,41例(85%)进行了FH胚系检测,9例携带胚系FH PV,占检测队列的22%,占FH缺陷IHC队列的18.8%(图1A)。
研究者还探索了GGT状态未知的非典型平滑肌瘤患者与已完成GGT的患者之间的差异,以评估谁被转诊或完成遗传咨询的潜在偏倚。与未知GGT组相比,GGT队列中最早期切除平滑肌瘤的中位年龄更年轻13岁[35(IQR 31,43)vs. 48(IQR 40,54.4);P < 0.001]。与未知GGT组相比,GGT组中子宫切除术的中位年龄更年轻6岁[44岁(IQR 38,49.5)vs. 50岁(IQR 46,57);P=0.002]。完成GGT和未知GGT状态队列中的每个检查临床参数包括子宫切除史,子宫肌瘤切除术的历史,没有FH IHC,存在皮肤平滑肌瘤,和癌症或肿瘤的历史都显著不同,检测队列总体上有更多的肌瘤切除术,更少的子宫切除术和更多的综合征特征(例如皮肤平滑肌瘤;表1)。
总的来说,这些结果支持当前的系统无法识别和连接患者与遗传咨询,并且在患者进行完整的咨询和GGT中存在确定偏差。
FH WT患者与FH PV患者的比较:
接下来,研究者试图确定胚系FH WT和FH PV患者之间是否存在临床差异。在49例进行FH GGT的非典型子宫平滑肌瘤患者中,12例(24.5%)有胚系PV,其余为FH WT(n=37)。 FH PV组与FH WT组相比,最早期切除平滑肌瘤[30.5 (IQR 26.3, 35) vs. 37 (IQR 32,45);P = 0.015]和子宫切除术[38 (IQR 37, 41)比46.5 (IQR 43.5, 51);P = 0.01] 的中位年龄更年轻。在12例FH PV患者中,10例(83%)进行了FH IHC,9例(90%)为IHC FH缺陷,1例(10%)在IHC上有FH的完整表达。33%(4/12)的FH PVs患者患有皮肤平滑肌瘤,而在FH WT队列中没有一例报告有皮肤平滑肌瘤(P=0.002)。其他任何评估的表型变量均没有显著差异(表1)。
FH PV队列(25%)和FH WT队列(0%)中皮肤平滑肌瘤家族史有显著差异(P=0.01)。其他家族史比较包括子宫平滑肌瘤、嗜铬细胞瘤和副神经节瘤的家族史均无统计学意义。值得注意的是,WT队列中报告的RCC家庭(14%)多于PV队列中(8%),尽管这种差异并不显著。
讨 论
在这项研究中,研究者试图在一个非选择的非典型子宫平滑肌瘤患者队列中,评估胚系FH PVs的发生率。研究者证明了目前的实践差距和在哪些患者接受GGT和咨询中的显著确定偏差。研究者在8.3%(12/144)的可评估非典型子宫平滑肌瘤患者中发现了胚系FH PVs。在完成GGT的队列(不论是否进行FH IHC)和FH缺陷IHC队列中,胚系FH PVs分别占24.5%(12/49)和18.8%(9/48)。因此,研究者发现大多数FH缺陷型子宫平滑肌瘤并不发生在具有胚系FH PV的个体中。本研究结果与最近一项针对30岁以下子宫平滑肌瘤患者的研究不同,该研究显示,7例FH缺陷平滑肌瘤中有6例(86%)存在体细胞FH PVs,其中50%是胚系FH PVs。本研究扩展了这一先前的发现,包括了所有年龄段的非典型子宫平滑肌瘤的个体。本研究结果为非典型子宫平滑肌瘤患者的遗传咨询、组织学分析和病理遗传咨询转诊提供了多种方法。
首先,本研究结果表明,胚系FH PV的发生率远低于之前的估计,这可能是由于在本研究资格中没有年龄标准。然而,在可评估的非典型子宫平滑肌瘤中,FH PV的发生率为8.3%(12/144),高于通常用于证明GGT合理性的5%的阈值,并且可能低估了FH PV的发生率,因为许多患者没有进行胚系检测。基于这一发现,研究者支持对所有非典型子宫平滑肌瘤患者进行转诊和评估;然而,关于胚系FH PV风险的咨询应该与检测到胚系PV的可能性较低相一致,而不是先前估计的PV较高的可能性。
其次,尽管在非典型子宫平滑肌瘤诊断时在年龄上存在显著差异,但研究者不支持在推荐GGT时使用年龄界限,尽管在咨询和提供风险评估时,早期发病年龄可以提供信息。具体来说,研究者发现与FH WT队列相比,胚系FH PV患者最早期切除平滑肌瘤的年龄更年轻;然而,两组患者在表现时的年龄范围都很大。先前的两项研究估计,30岁和40岁以下的女性分别为2%和2.6%,所有形态类型的子宫平滑肌瘤的胚系FH PV检测均呈阳性,并推测年龄阈值可能错过了种系FH PV携带者。
第三,只有三分之一的FH PV队列患有皮肤平滑肌瘤,表明不存在这一特征不应排除进行GGT。临床医生应小心,不要错误地安抚没有皮肤平滑肌瘤的患者。同样,肾细胞癌家族史也不是胚系FH PV的敏感指标。这与之前的研究不同,之前的研究发现肾细胞癌和诊断时较年轻与FH PV相关。
第四,在12例FH胚系PV病例中,有1例FH IHC完整,也表达了2SC(图1A)。本例中的胚系变异为错义变异,c.1097G>A (p.Ser366Asn),它可能维持免疫反应性,但在功能上无效,导致代谢物2SC的异常积累,从而被IHC检测。以前也有类似的发现。这一结果支持对所有非典型子宫平滑肌瘤同时进行FH和2SC IHC染色,以确保检测到FH功能缺失。
最后,研究者对20例患者进行的体细胞测序显示,基于组织学和/或IHC的遗传咨询存在随访缺失和不完全遵循(表2)。只有60%(12/20)的分析病例接受了遗传咨询。在8例未进行GGT的患者中,研究者检测到非典型子宫平滑肌瘤组织中可能存在的FH功能障碍(i)在IHC检测的至少3例患者中,(ii)在体细胞FH分析的至少2例患者中(表2)。需要改善非典型子宫平滑肌瘤患者遗传咨询的完成程度。
本研究的局限性包括少量可评估的患者;然而,由于导致FH肿瘤易感综合征的杂合子FH PV非常罕见,这些数据代表了通过连续评估的非典型子宫平滑肌瘤确定的最大的评估个体数据集。这项研究仅限于一个单一的,尽管规模很大的学术中心。由于大多数患者没有记录GGT,包括一些接受了体细胞肿瘤测序的病例,因此数据缺失。由于对子宫肌瘤切除术和子宫切除术标本中平滑肌瘤的计数的限制,研究者无法报告平滑肌瘤的总数。恶性潜能不确定的子宫平滑肌肿瘤(STUMP)没有报道,因为以前有相同组织学的病例可能在过去被归类为子宫肉瘤,但今天被归类为STUMP。体细胞测序仅限于20个最近的非典型子宫平滑肌瘤,所有可能的杂合性缺失的机制都未被评估。
总的来说,这些数据支持FH和2SC IHC染色作为非典型子宫平滑肌瘤的标准做法,以及在非典型子宫平滑肌瘤个体中更统一的进行GGT。进行胚系FH检测的非典型子宫平滑肌瘤的这一大数据集提供了更精确的估计胚系FH PVs的频率的遗传咨询。在缺乏胚系FH PVs的情况下,需要对FH缺陷型子宫平滑肌瘤的潜在原因进行进一步的研究。
参考文献:
Kipnis LM, Breen KM, Koeller DR, et al. Germline and Somatic Fumarate Hydratase Testing in Atypical Uterine Leiomyomata. Cancer Prev Res (Phila). 2024;17(5):201-208. doi:10.1158/1940-6207.CAPR-23-0535



