【Leuk Lymphoma】NK/T细胞淋巴瘤治疗中能否安全地降低放疗剂量?
时间:2024-07-10 12:01:10 热度:37.1℃ 作者:网络
NK/T细胞淋巴瘤放疗
放疗在NK/T细胞淋巴瘤的治疗中起着关键作用,随着化疗疗效的提高和放疗技术的进步,霍奇金淋巴瘤和大多数非霍奇金淋巴瘤的放射剂量可以安全降低,放射野也可以安全地局限于受累部位或淋巴结。然而鼻型NK/T细胞淋巴瘤不同于其他类型的淋巴瘤,关于其放射靶区体积和剂量降低的研究有限。目前鼻型NK/T细胞淋巴瘤的推荐放疗为受累野放疗,推荐剂量为50Gy,对于残余病灶则额外增加5-10Gy。
在天冬酰胺酶等药物的新化疗方案时代,鼻型NK/T细胞淋巴瘤的疗效显著提高,化疗后完全缓解率可达70%以上,达到完全缓解的患者预后明显较好,因此需要重新考虑鼻型NK/T细胞淋巴瘤的最佳放射靶区体积和剂量。
天津医科大学肿瘤医院学者对本院41例鼻型NK/T细胞淋巴瘤患者的放疗资料进行回顾性分析,旨在探讨新药时代减低放疗剂量的安全性和可行性,结果近日发表于《Leukemia & Lymphoma》。第一作者为张希梅教授和柴延兰教授,通讯作者为王佩国教授,张会来教授也作为重要作者参与研究。

研究结果
基线特征
研究共纳入41例患者,基线特征见表1。中位发病年龄为50岁(范围:17-81岁),其中11例患者年龄>60岁;其中男性33例、女性8例。I期22例、II期16例、IV期3例。除1例原发淋巴结外,其余均起源于上呼吸道消化道,其中原发鼻腔31例、原发Waldeyer 环 9例。按照NRI预后分类:低危组13例,中低危组11例,中高危组10例,高危组6例,极高危组1例。5例患者单独接受放疗,其余36例患者接受化疗联合放疗,化疗方案主要基于天冬酰胺酶,如P-Gemox(天冬酰胺酶、吉西他滨和奥沙利铂)或P-GDP(天冬酰胺酶、吉西他滨、地塞米松和顺铂);大多数患者接受4-6个周期的化疗。放疗采用夹心或序贯方案,处方剂量为:大肿瘤体积(GTV,包括鼻肿块)50 Gy/25次, 高危临床靶区体积(CTV,包括整个鼻腔、同侧上颌窦内侧壁、前筛窦和硬腭), 下颈部照射 45 Gy/25次。
临床反应
5例单独放疗患者均达到完全缓解(CR),并在随访期间保持CR状态。对于36例接受放化疗联合治疗的患者,放疗前化疗周期中位数为6个周期(范围:2-6)。化疗后,27例患者达到CR, 9例患者部分缓解(PR)。放化疗联合治疗后,所有患者均达到CR。
局部控制
整个队列中位随访28.4个月,除1例复发情况未知(该患者为原发性口咽NK/T细胞淋巴瘤,经放化疗后达到CR,十个月后出现严重的口臭并出血,由于一般情况不佳而拒绝活检,最终死于严重出血),所有其他患者表现出良好的局部控制,在原始照射野未见复发。局部2年治愈率为97.6%。
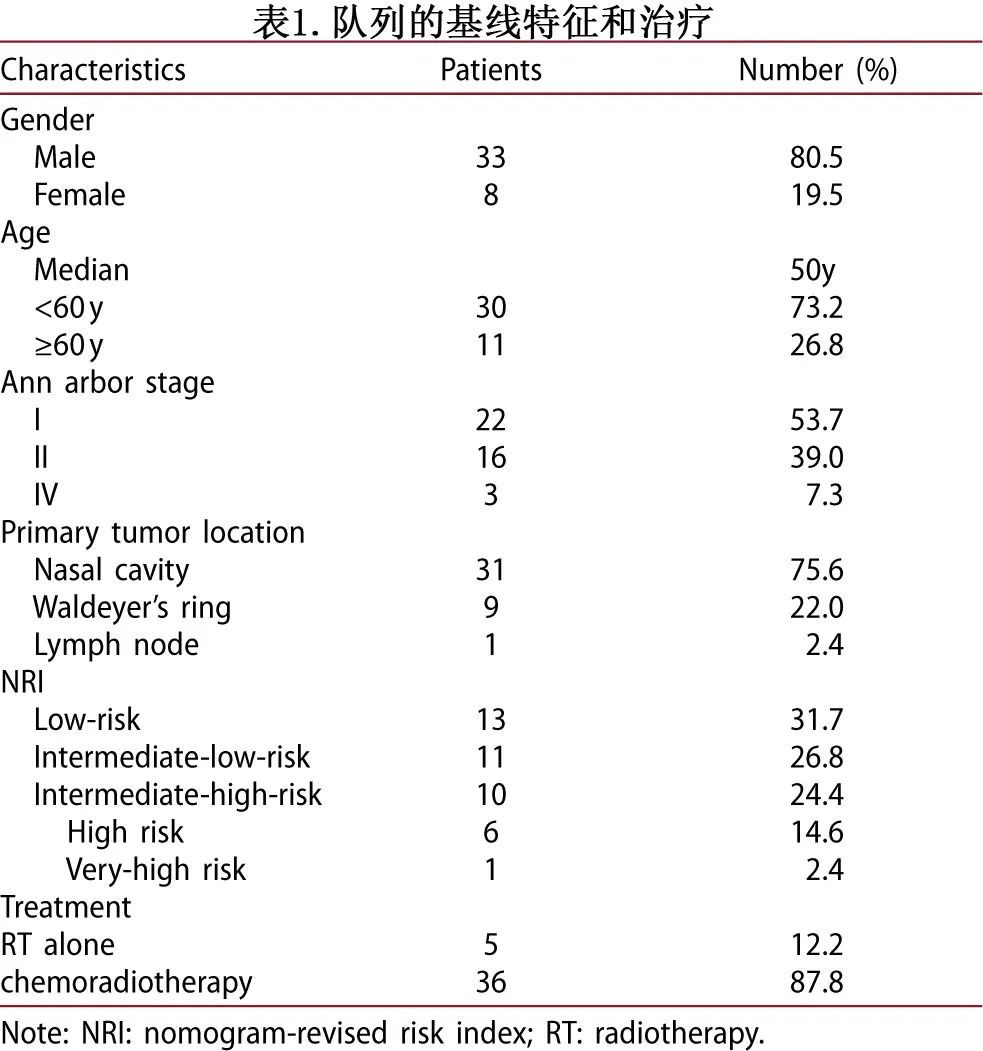
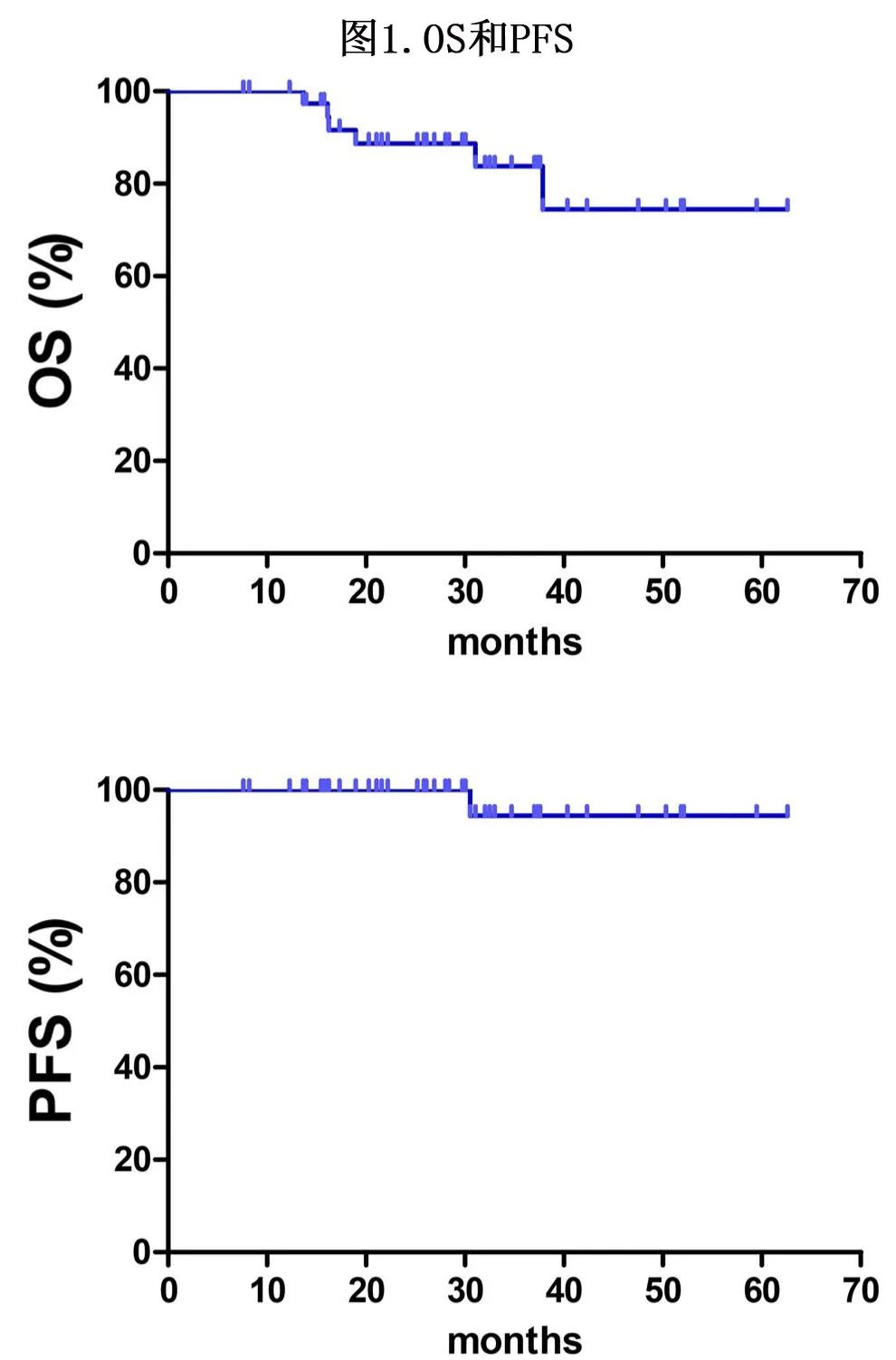
生存结局
中位随访28.4个月,共有6例患者死亡,其中2例死于非肿瘤相关疾病(暴发性肝炎和肠道穿孔),其余3例患者因疾病进展死亡;1例原发性鼻咽淋巴瘤患者在放疗和化疗26个月后出现鼻腔衰竭,导致无法控制的进展和死亡,两例患者分别在腹股沟区和脑部远处转移,随后治疗失败,导致死亡。此外1例原发性口咽NK/T细胞淋巴瘤患者复发情况不详,拒绝进一步治疗,最终因出血死亡。该队列的2年总生存率为88.7%,而3年生存率为83.8%。3年无进展生存率为94.4%,见图1。
副作用
整个患者组在治疗期间观察到的副作用主要为1-2级骨髓抑制、皮炎和粘膜炎,4例患者出现3级黏膜炎,经对症治疗后好转。在随访期间,除了6例患者仍报告1级口干(口干)外,其他患者未报告任何不适。此外没有味觉异常、吞咽困难或视力问题的报告。
总结
作者回顾性收集了41例患者的临床和治疗资料,旨在评估放疗剂量的减少是否影响患者的局部控制和生存。41例患者均在初始治疗后完全缓解。中位随访28.4个月,除1例患者外,其余患者均表现出良好的放射区控制。整个队列中共有6例患者死亡,死亡原因均非局部肿瘤失败。3年总生存率为83.8%,无进展生存率为94.4%。长期毒性发生率较低。
总的来说,本研究提供了初步证据,表明鼻型NK/T细胞淋巴瘤防性辐射剂量降低至45Gy是可行的,通过确保局部控制和生存期,可以进一步降低长期毒性。该研究结果值得通过前瞻性研究进行进一步验证。
参考文献
Ximei Zhang, Yanlan Chai, Wei Lib,c,d, Peiqi Zhao, Huilai Zhang & Peiguo Wang (05 Jul 2024): Can the radiation dose be safely reduced in the treatment of nk/T cell lymphoma?, Leukemia & Lymphoma, DOI: 10.1080/10428194.2024.2370433


