【衡道丨札记】火眼金睛辨“真假组织细胞”——1例腺癌病例的病理诊断心得
时间:2024-01-26 19:30:36 热度:37.1℃ 作者:网络
初始诊断
68岁女性患者,腹胀3月。3月前因胆囊癌行胆囊切除术,术后病理“胆囊低分化腺癌”。
入院行腹部超声提示腹腔积液,腹腔穿刺术,腹水送病理检查。
腹腔积液液基细胞学:
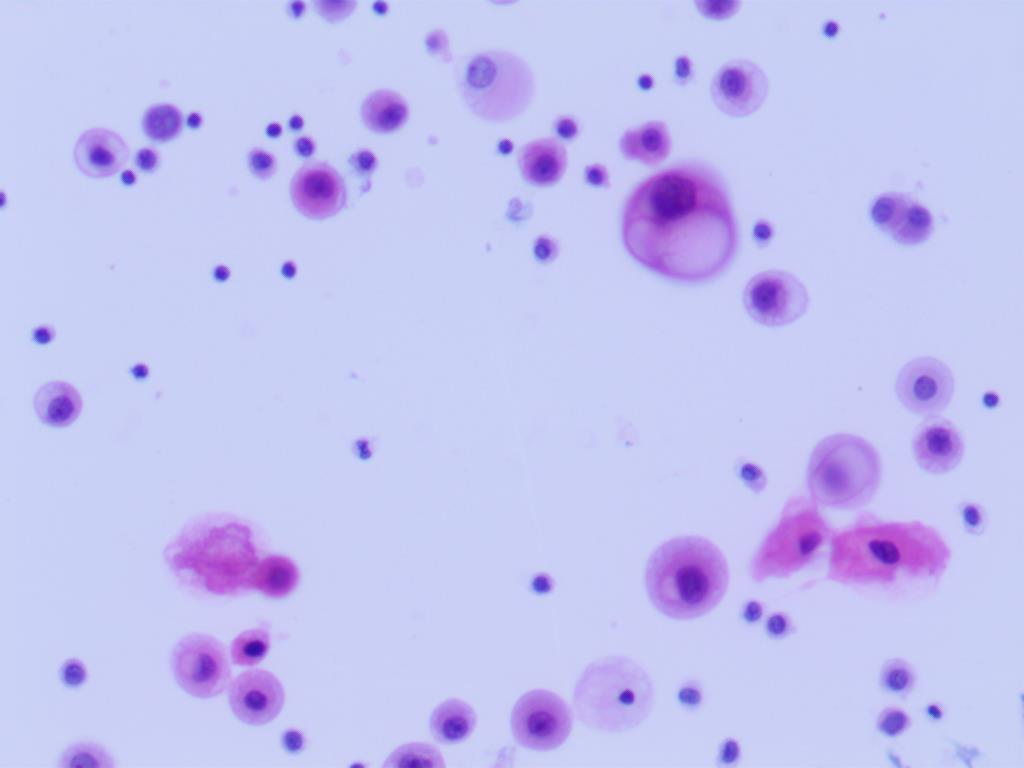
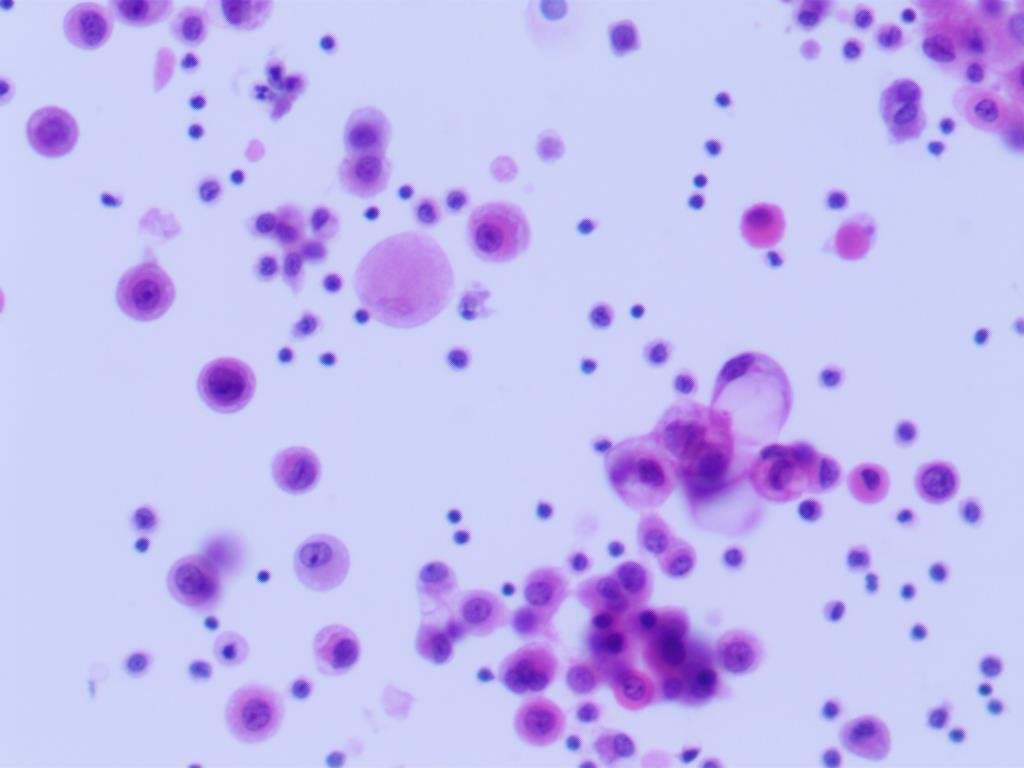
显微镜下见大小不一排列的细胞,胞浆泡沫状,核浆比并不高,核大部分居中,核仁明显,染色质相对细腻。偶有几团细胞融合,立体感强、且含有空泡,但肉眼不能明确区分为腺癌空泡还是普通退变导致的空泡,主要是细胞异型性极不明显。
大体看似组织细胞一般,没有特别突兀的感觉,整张切片背景整洁,看似非常“和善”,初步感觉像良性病变,增生的组织细胞可能。
病史既往有胆囊低分化腺癌,所以诊断良性需要特别慎重,但有癌病史也经常会有阴性浆膜腔积液的情况,因为胸腹水产生的原因也有很多,炎症、肿瘤、心衰、低蛋白血症等肿瘤细胞未脱落至胸腹水的情况。
进一步诊断
病理诊断是“金标准”,为了能够精益求精,要把有限的细胞运用到极致,把剩余细胞学标本制成了腹水细胞蜡块。
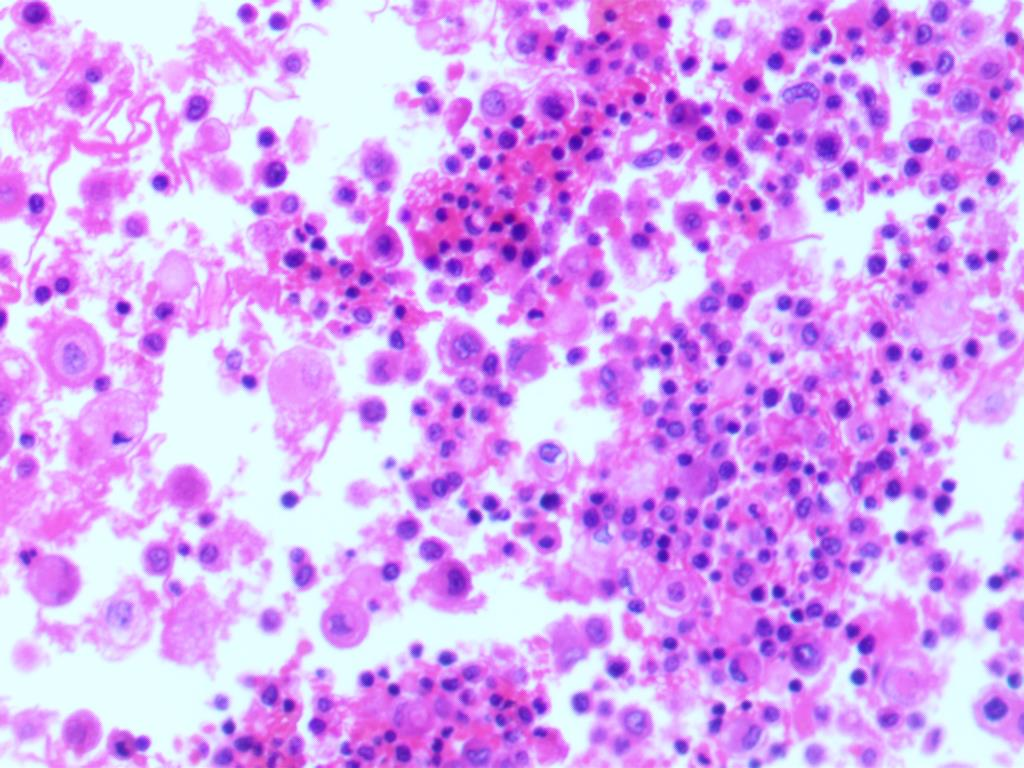
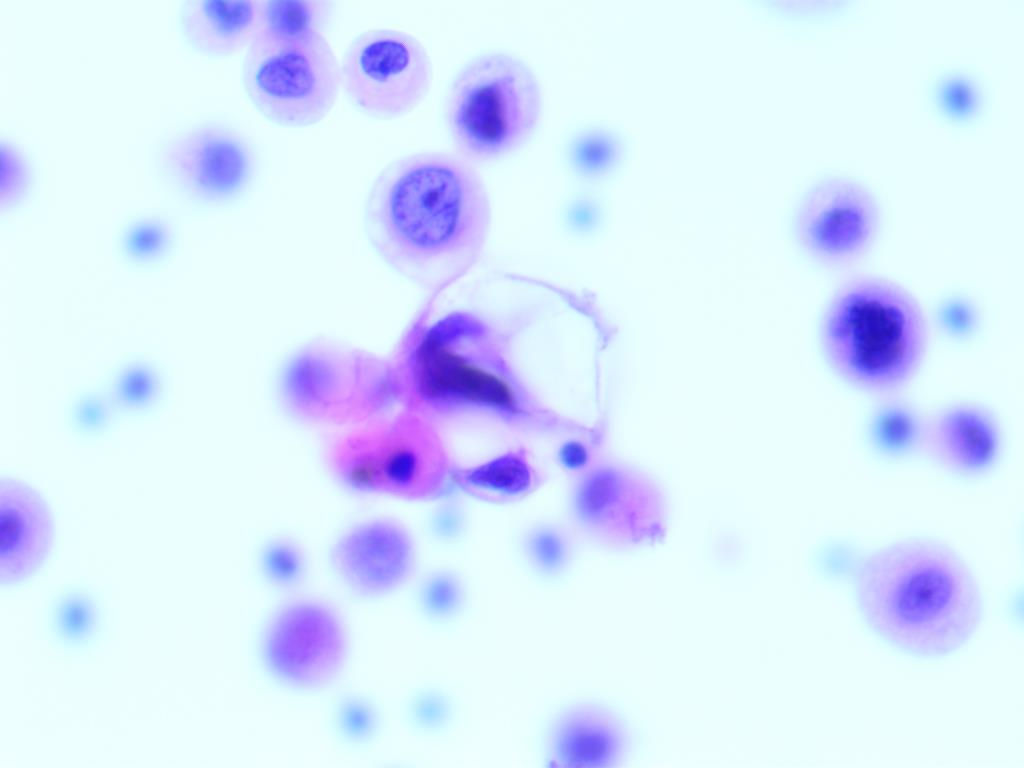
包埋蜡块制片镜下的细胞杂乱,淋巴细胞混杂一些胞浆泡沫样的细胞,核浆比并没有像其他恶性肿瘤那么高。
做细胞蜡块的目的是为了下一步蛋白层面的支撑,遂结合临床病史,通过免疫细胞化学染色进一步排查。
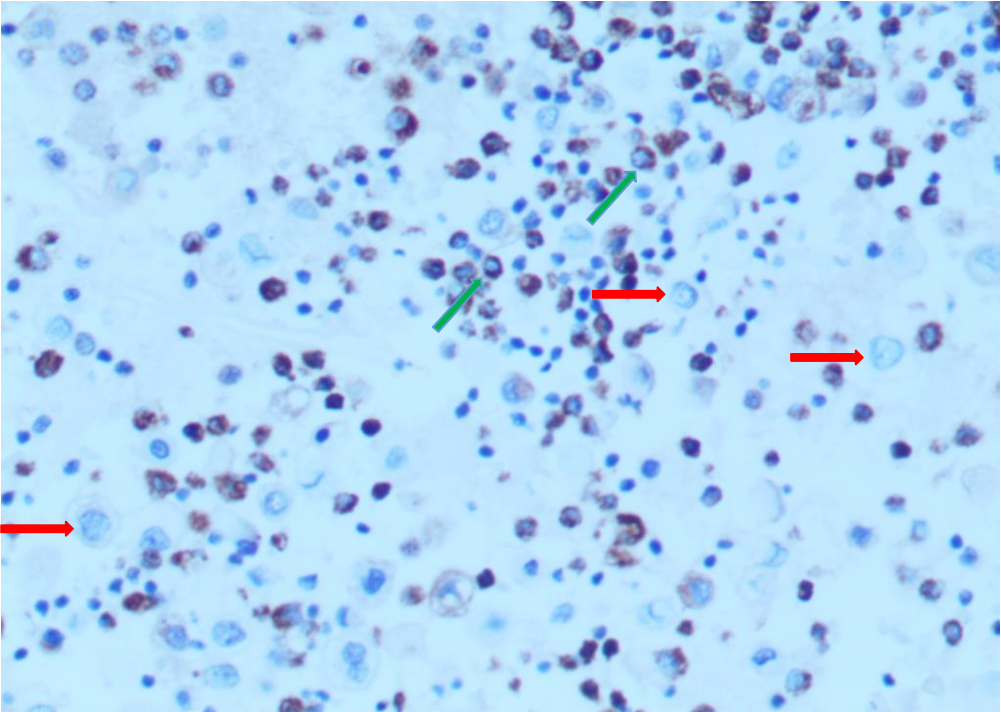
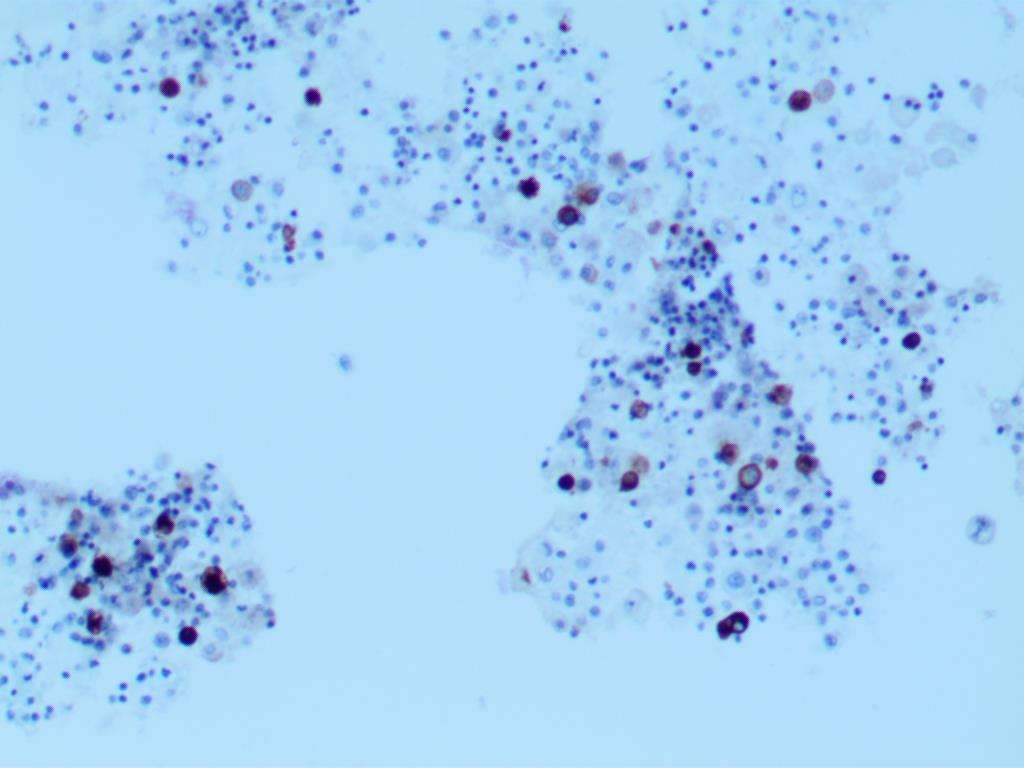
CD68 肿瘤细胞阴性(红色箭头),散在分布的阳性标记细胞均为组织细胞(绿色箭头)
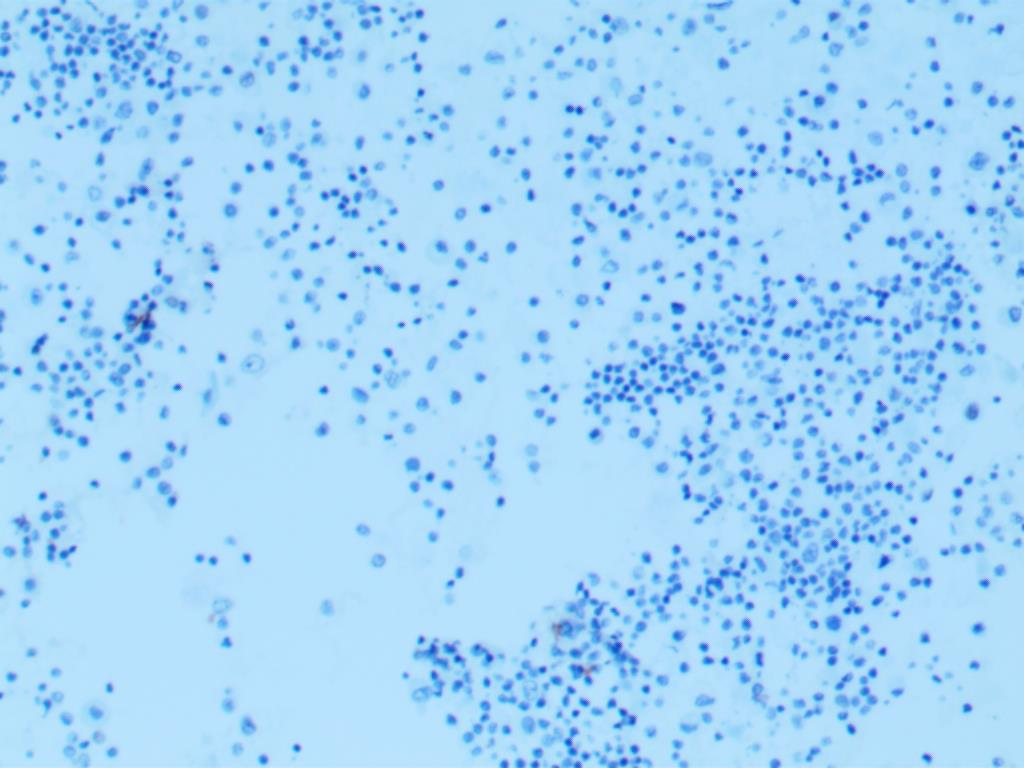
CR 阴性
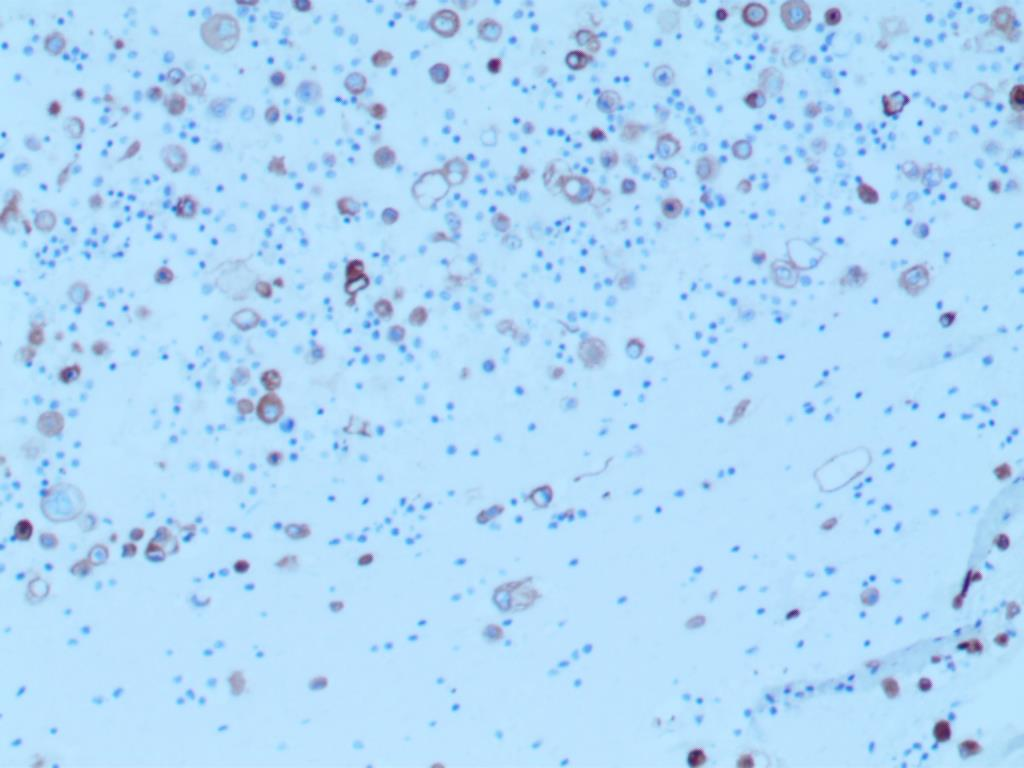
AE1/AE3 大细胞阳性
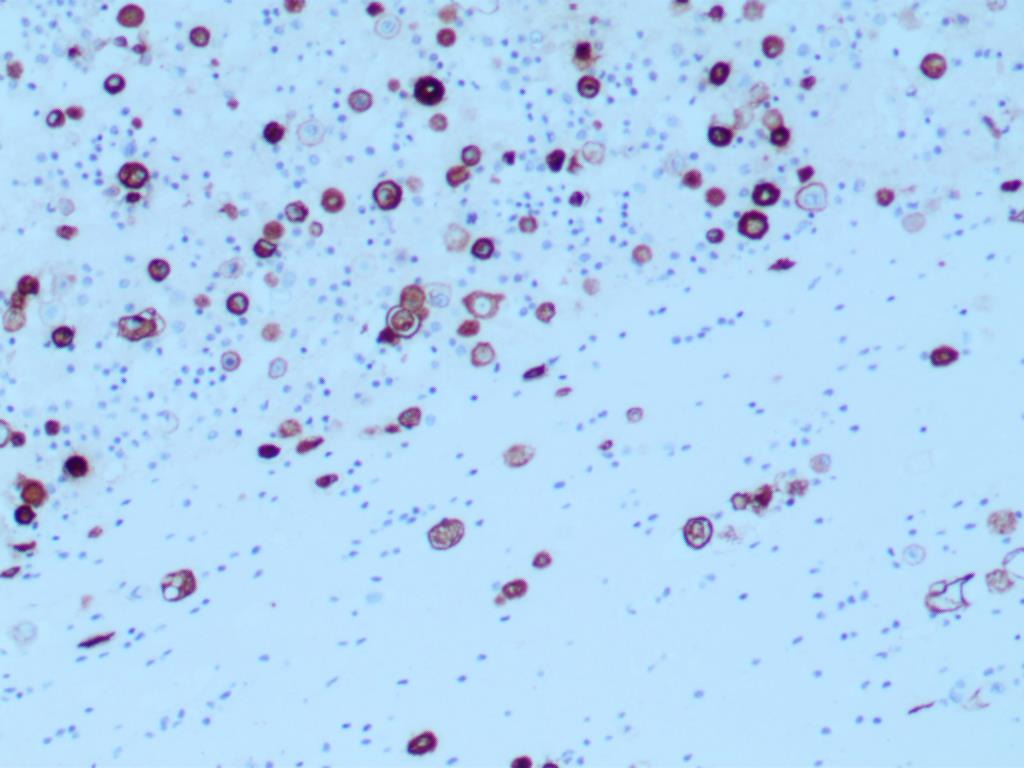
EMA 肿瘤细胞阳性
CK7 肿瘤细胞阳性
腹腔积液离心沉淀物免疫细胞化学染色,结果提示:
Calretinin(CR)(-),AE1/AE3(+),CK19(+),CD68(-),CK7(+),P53(突变型),EMA(+)。
证实为腺癌,细胞蜡块排列散在,未见腺腔结构,加上既往组织学结果低分化腺癌,细胞学考虑为低分化腺癌。
如此“恶”的肿瘤,细胞核浆比并不是很高,也未见肿瘤细胞的单克隆排列方式,肿瘤细胞隐藏在组织细胞、淋巴细胞中,背景杂乱,仅核仁明显一个恶性肿瘤的特征,是病理诊断的一个挑战,但回过头来,对比片中的淋巴细胞,肿瘤细胞大,胞浆泡沫状,确实符合腺癌的镜下表现。
诊断心得
分享给大家一些日常工作中的个人心得体会:
病理学≠金标准,病理+临床病史+免疫组化/分子检测=金标准。
光镜检查要多结合临床病史,并且善于使用免疫组化等从蛋白层面、分子层面的技术去验证自己的肉眼诊断,认识各种“伪装”的细胞,在病理专业“打假”,防止踩坑,达到病理诊断的精准。本例腺癌细胞酷似组织细胞,要运用病理医生的火眼金睛来识别“真假组织细胞”。
下面总结的病理医生“打假秘籍”,供大家参考。
打假秘籍
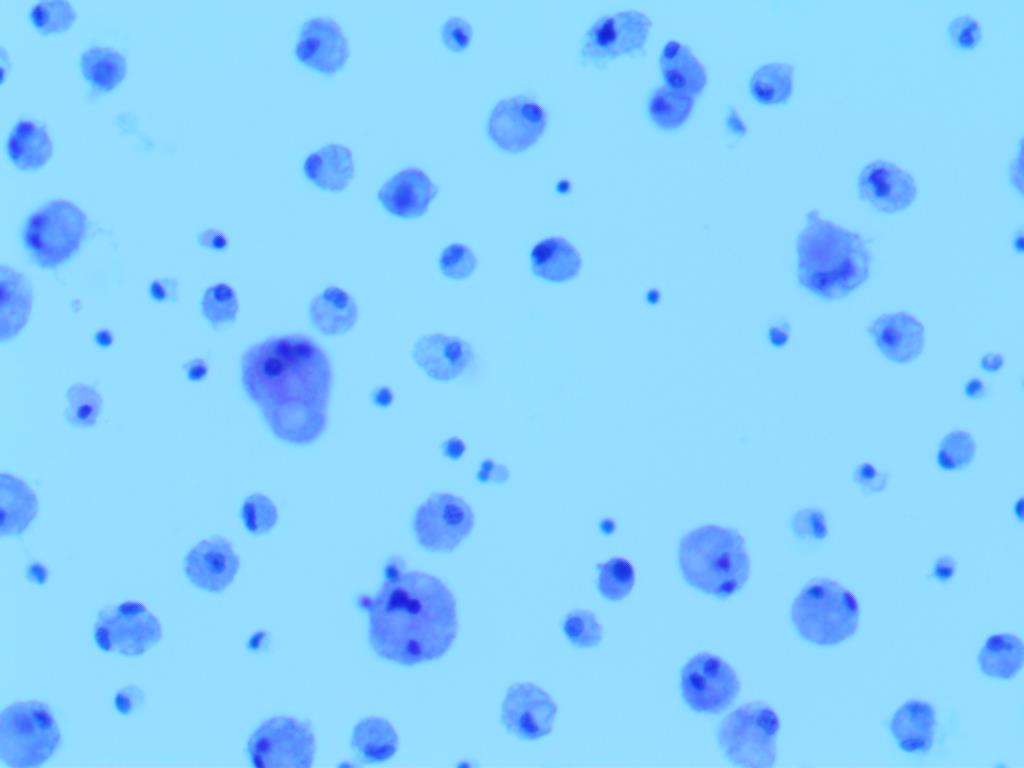
组织细胞
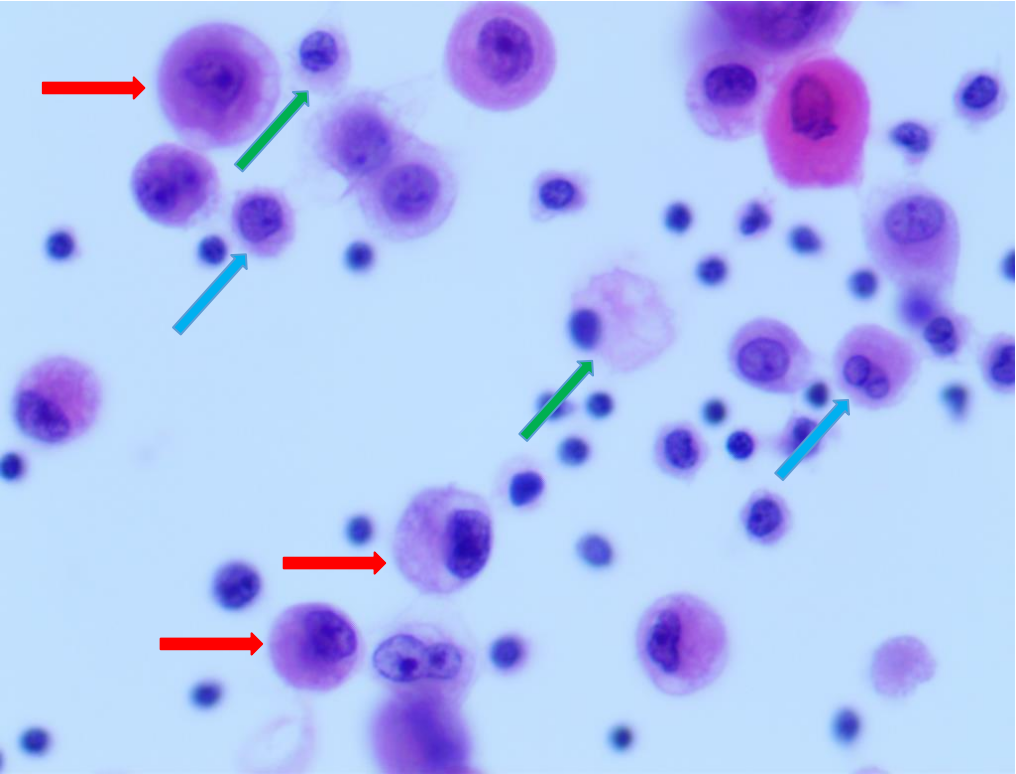
腺癌细胞(红色箭头),间皮细胞(蓝色箭头),组织细胞(绿色箭头)
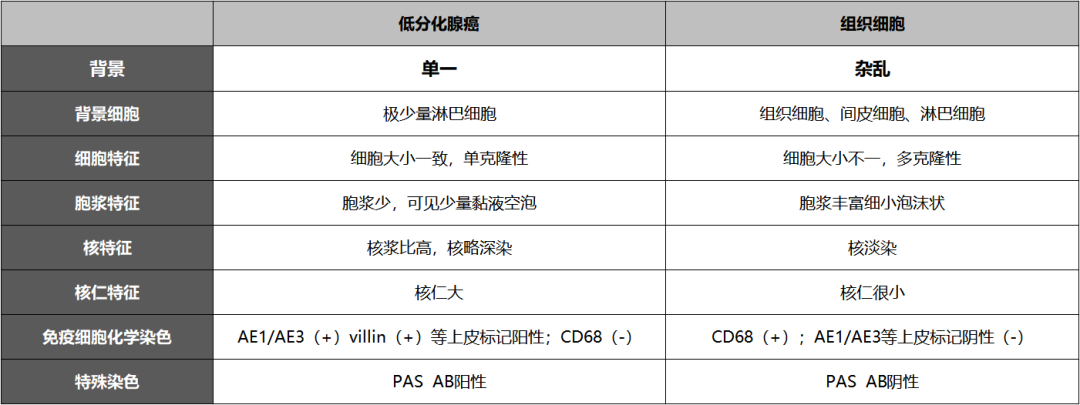
此次病理诊断中免疫技术是最大的功臣,否则极有可能漏诊。
在此,想为经常被误解的免疫组化技术发个声。
“什么是免疫组化?为什么要做免疫组化?免疫组化为什么那么贵?”
“病理费都交了,为什么还要再交费?”
“不做免疫组化就不能诊断吗?”
“少则几百,多则上千,就是为了多收钱。”
这些都是再常见不过的声音了,病理医生一遍遍的跟患者解释,甚至是其他科室的医务人员也要无数次沟通,难道做免疫组化真的是为了增加检查费吗?
绝对不是!!!
免疫组化全称是“免疫组织化学技术”,作为病理诊断工作中常用到的一项技术,是应用抗原-抗体特异性结合的原理,通过化学反应使标记抗体的显色剂显色,从而来确定组织内的抗原,对其进行定性、定位以及相对定量的研究。
免疫组化可以进行下述工作:
1.确认肿瘤细胞来源;
2.明确肿瘤恶性程度;
3.寻找肿瘤治疗靶点。
通俗地讲,免疫组化可以让仅靠显微镜单打独斗的病理医生练就孙悟空“火眼金睛”般的本领。可以在蛋白、分子水平识别组织、细胞。在这一水平上,可以看到不同类型的组织细胞表达不同的蛋白质。而这些蛋白质的变化在普通病理切片上是看不到的。
病理诊断一直在发展,也就说明仅凭光镜检查是会受限的,蛋白层面,分子层面的东西需要新的技术去支持。
病理学需要极度精确,才担得起疾病诊断金标准的重担。病理医生是一个综合素质要求很高的专业,任何时候,如果临床与病理不符合,都要结合病史、影像学结果、免疫组化等进行全面的评估,任何时候,病理医生都希望做最少的项目,花最少的钱,把病理诊断的指导作用发挥到极致,这才是病理医生的最大的成就感,也是医者仁心。

