问诊分析:多发肺磨玻璃结节的临床决策要有别于孤立性结节!操之过急很可能并不合适!
时间:2023-11-24 11:28:21 热度:37.1℃ 作者:网络
前言:
临床医生对肺结节的认识与了解是经历不同阶段的,就如我之前文章中常说的:早的时候是有些不可置信,觉得这么小的磨玻璃结节居然会是肺癌,还好发现得早,尽快切了肺叶达到根治,不管医生或患者都很庆幸;后来发现这类早期肺癌几乎不转移,切肺叶并清扫淋巴结显得有些多余,所以缩小切除范围,并行淋巴结采样,甚至不采;再后来发现多发的越来越常见,感觉单靠外科切除解决不了问题,所以消融被广泛应用于临床,虽然指征限于不能耐受手术或不愿手术的病人,但实际应用中远不是这么回事。而且外科手术对于多发结节、多原发癌的干预时机与手术方式也是不同医生把握不同,非常混乱。
病史信息:
基本信息: 女性, 42岁。
疾病描述:
2018年首次发现双肺多发磨玻璃结节,经医生建议于是保持定期随访,2020年5月因右肺上叶一枚玻璃结节由8MM增至11MM,在某著名进行了微创手术,切除右肺上叶2/3,切除三个结节,病理结果原位癌。 之后一直保持半年至一年的随访。本次随访即CT与2023年4月的检查对比,发现左肺上叶有一枚似有颜色变深高度怀疑是微浸润。 附件是本次CT检查,23年4月,22年4月的CT图片,供您对照。
希望获得的帮助:
主任,请问现在双肺的结节有没有进展变化,特别是IMA104那个。现在是可以继续随访,还是需要手术了?
影像展示与分析:
我们先来看2019年4月时术前的影像:
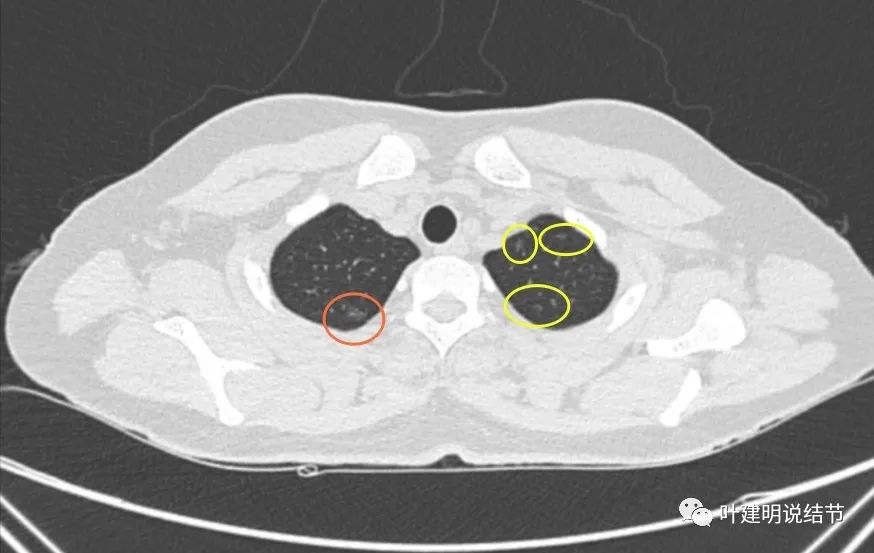
右上肺尖淡磨玻璃结节,欠规则,密度低,整体轮廓较清;
左肺尖多发微小淡磨玻璃结节影,整体轮廓较清;
右上病灶有小空泡征,轮廓与边界是清的,考虑肺泡上皮增生或不典型增生可能性大。
左肺尖小而淡的微小结节。
左肺尖微小结节,密度稍高,轮廓与边界清。
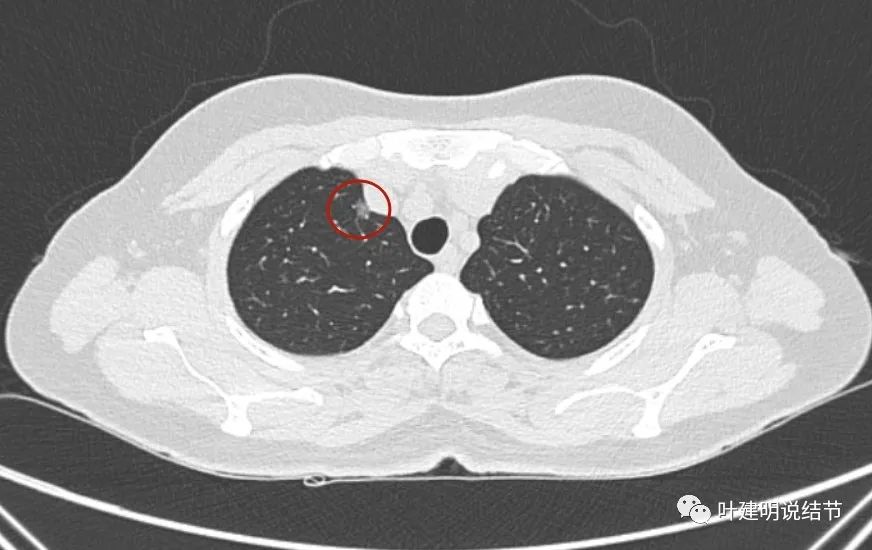
右上叶靠纵隔侧磨玻璃结节,表面欠平整,有微小血管征,缺乏收缩力,无实性成分。考虑原位癌或不典型增生可能性大。
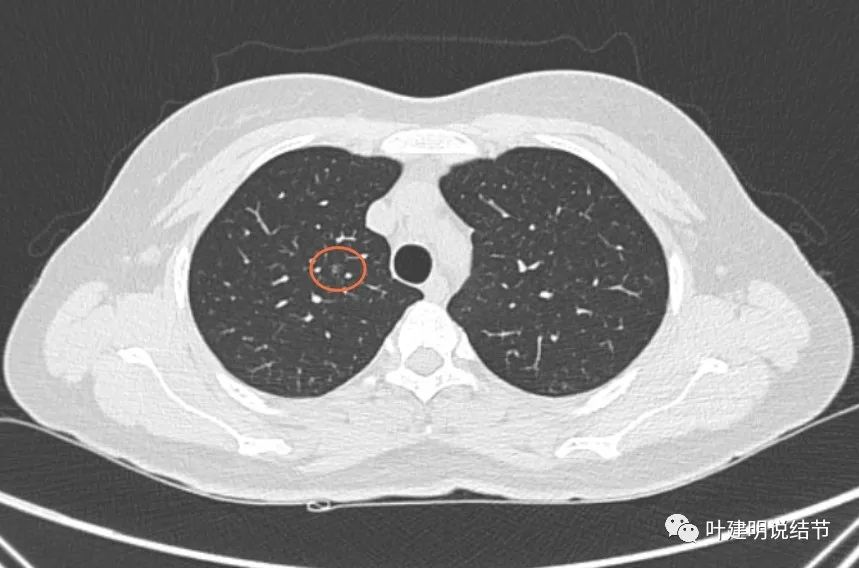
右上叶微小磨玻璃结节,轮廓清,密度淡,边界清,考虑肺肺上皮增生或不典型增生。
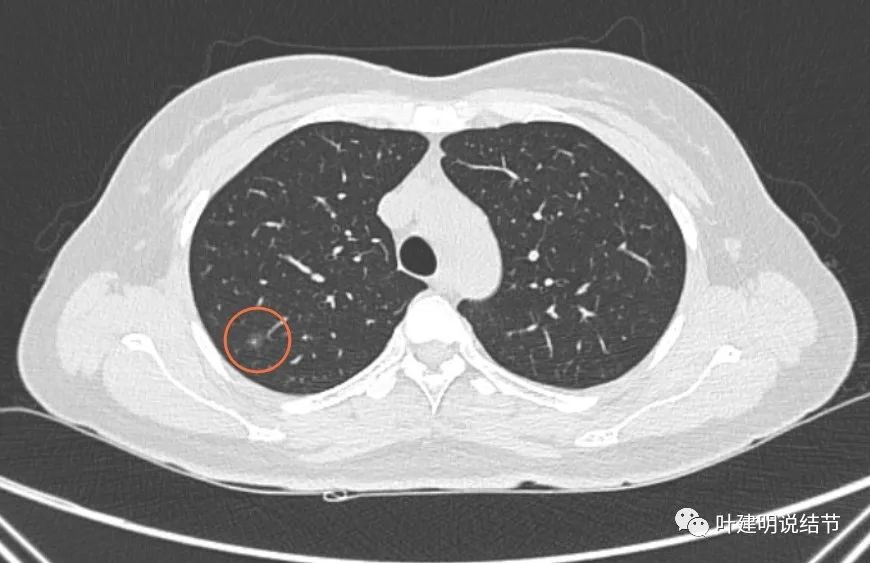
右上叶淡磨玻璃结节伴血管穿行,轮廓较清,考虑不典型增生可能性较大。
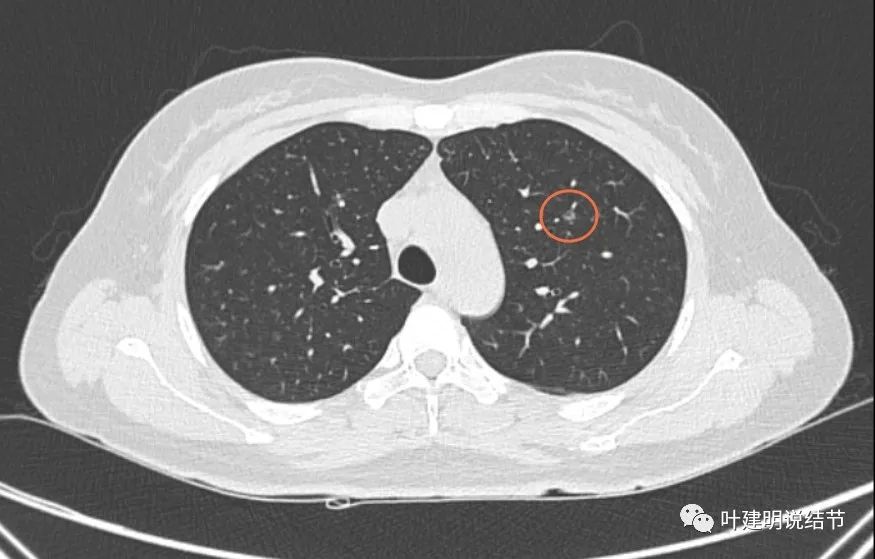
左上叶微小结节,轮廓清,有小空泡征,边界也清楚,考虑原位癌或不典型增生可能性大。
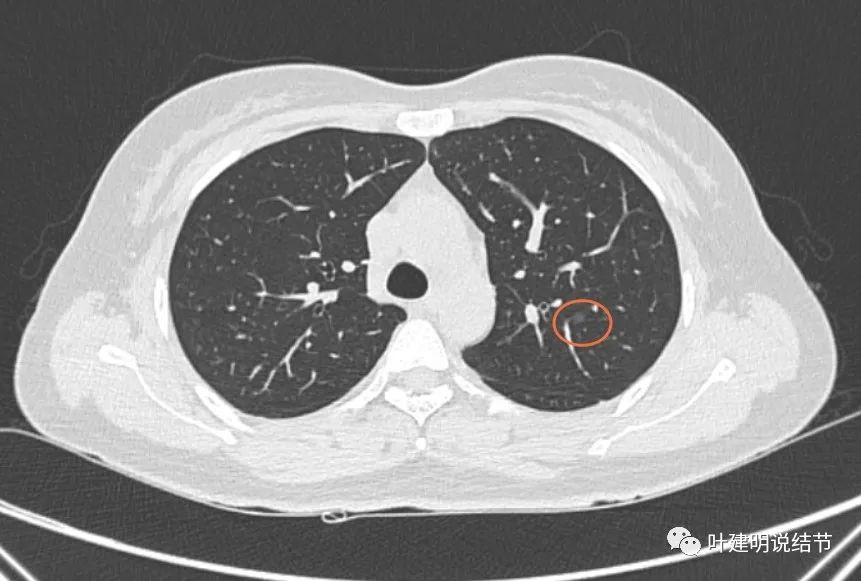
左上叶淡磨玻璃结节,轮廓清,肺泡上皮增生或不典型增生可能性大。
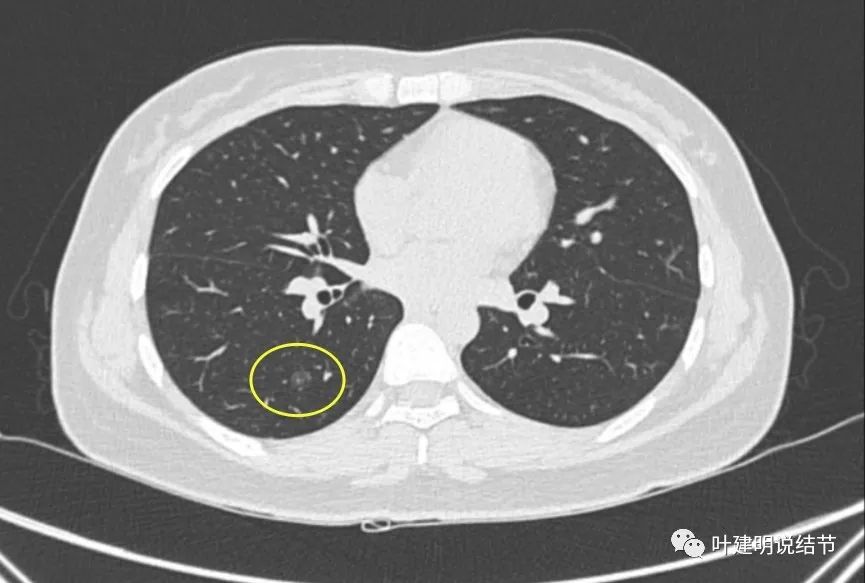
右下叶淡磨玻璃结节,有反晕征,中间有小血管穿行,考虑肺泡上皮增生或不典型增生可能性大。
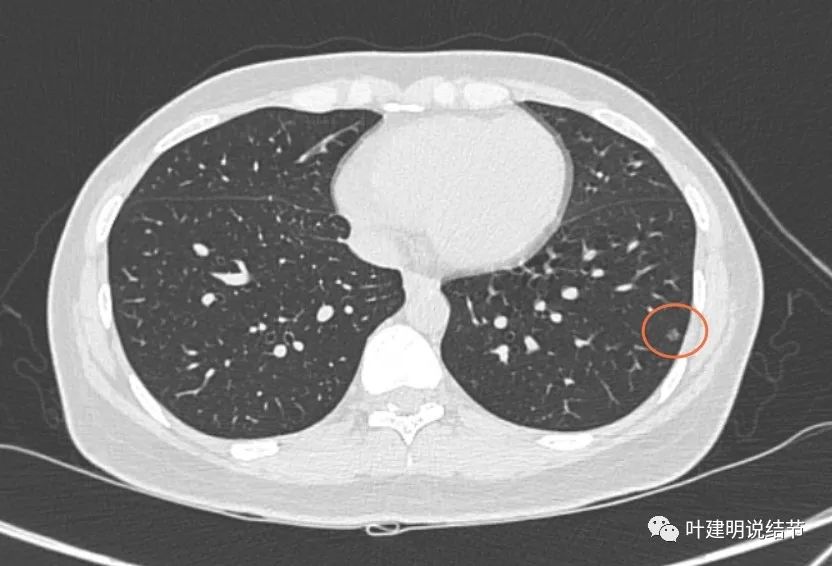
左下叶微小磨玻璃结节,肺泡上皮增生或不典型增生可能性大。
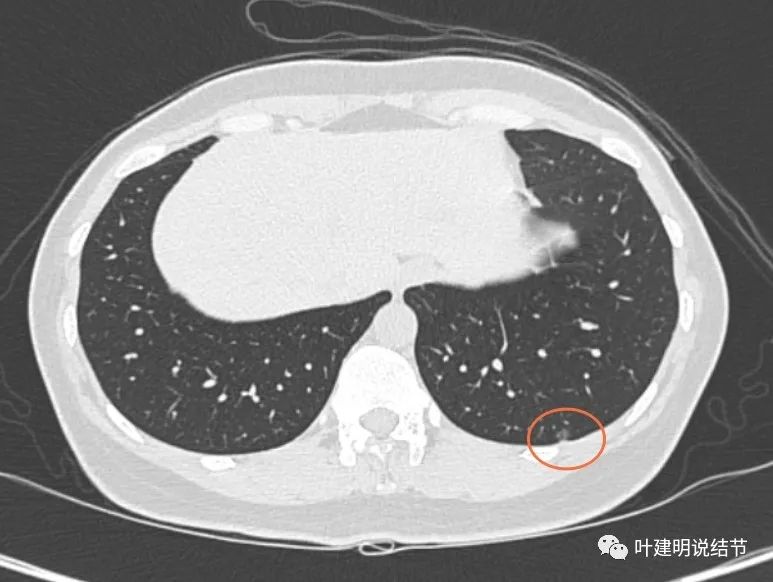
左下叶胸膜下结节,邻近胸膜略有牵拉,整体轮廓与边界清,密度较低,不典型增生可能性大些。
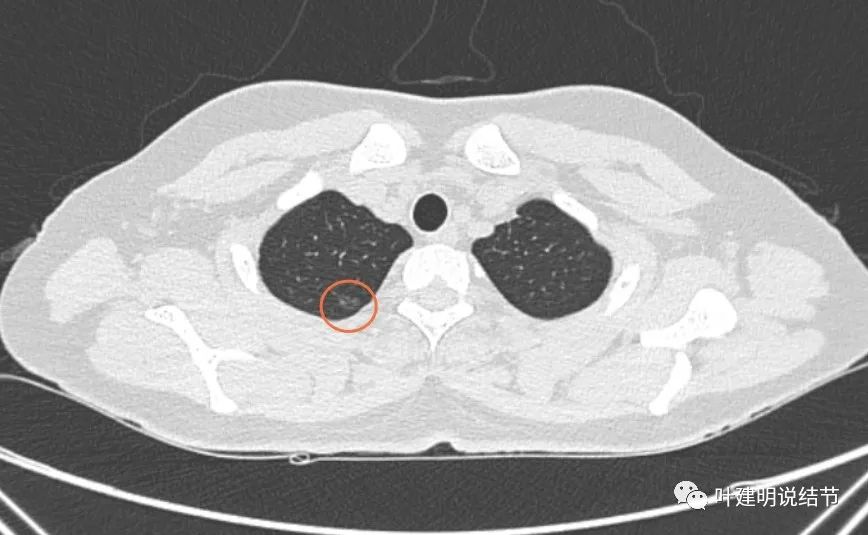
再看2020年4月手术前的关键病灶影像:

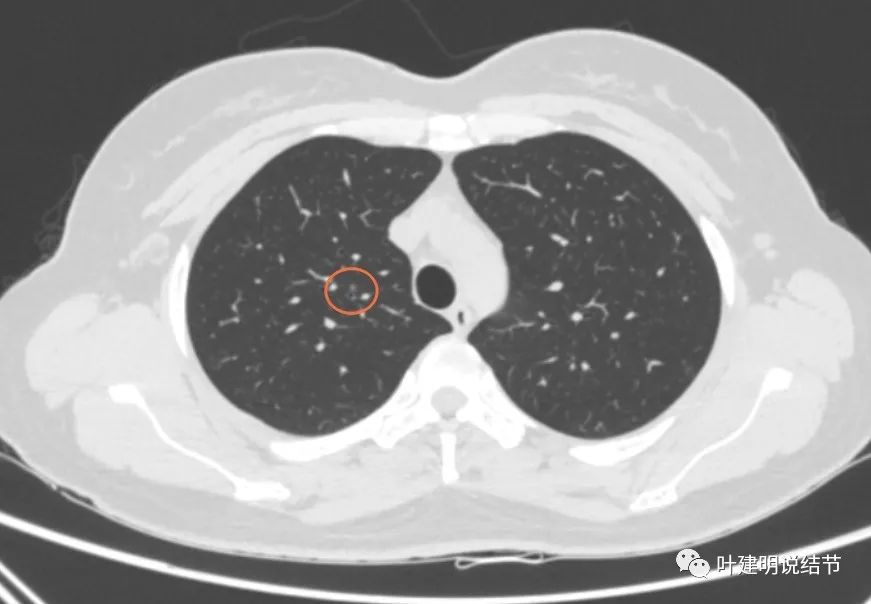
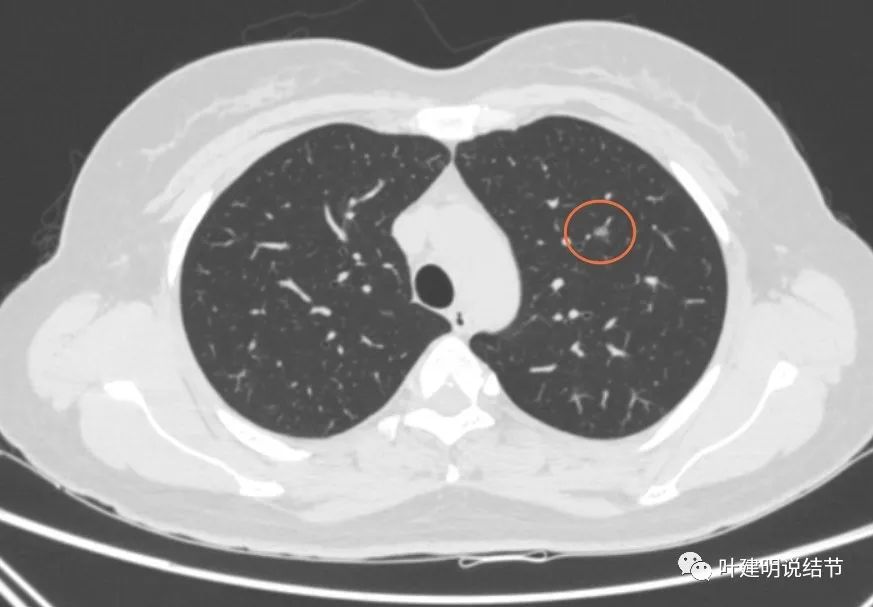
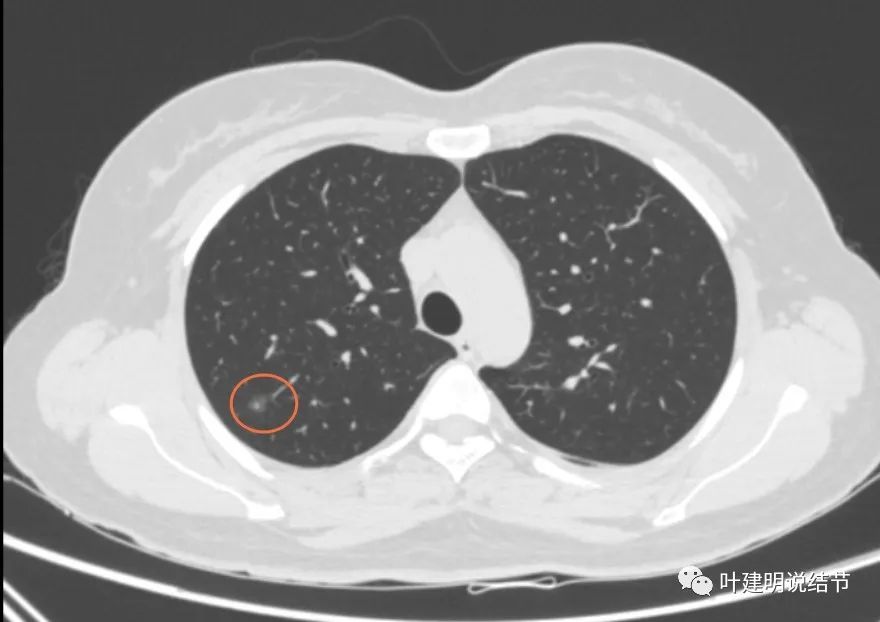
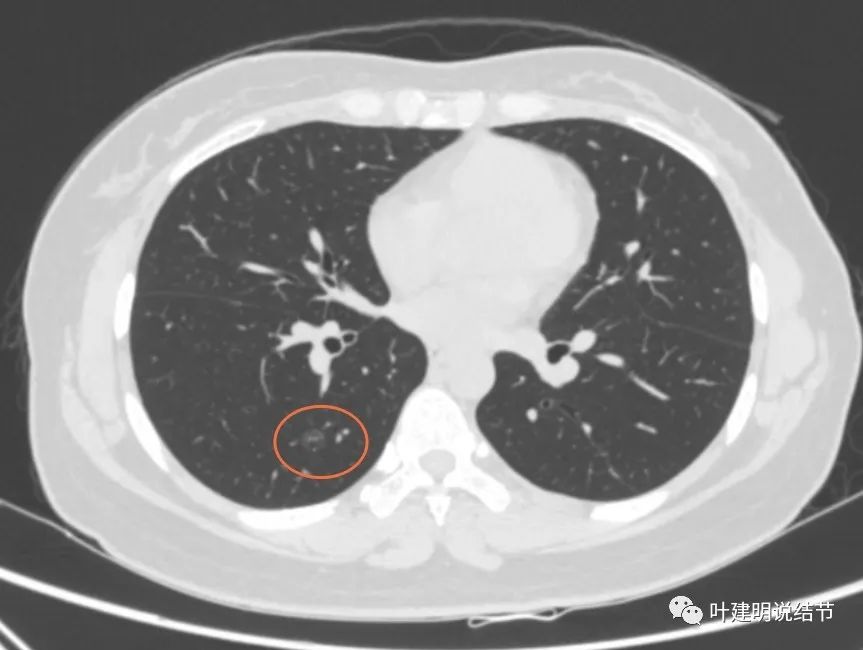
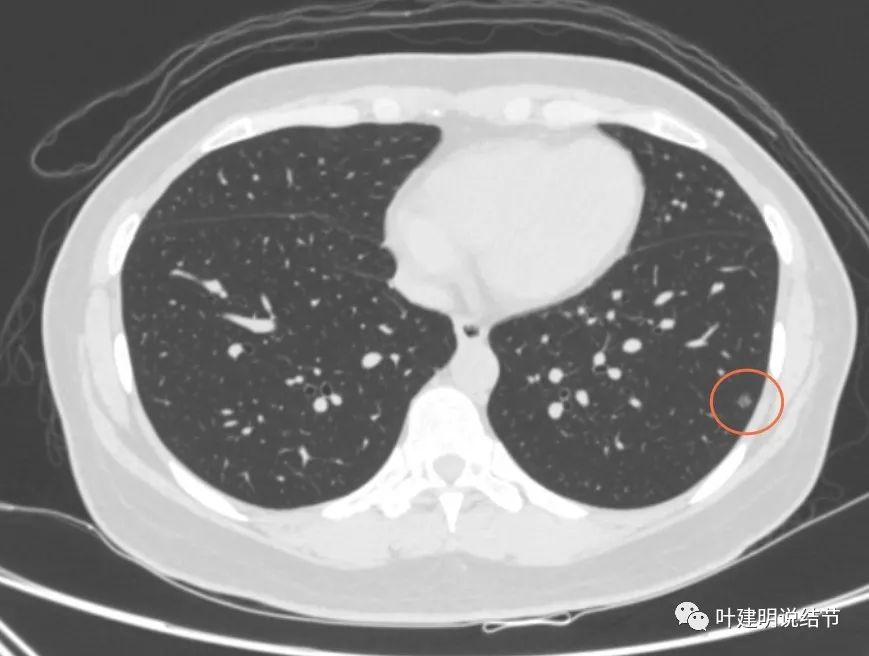
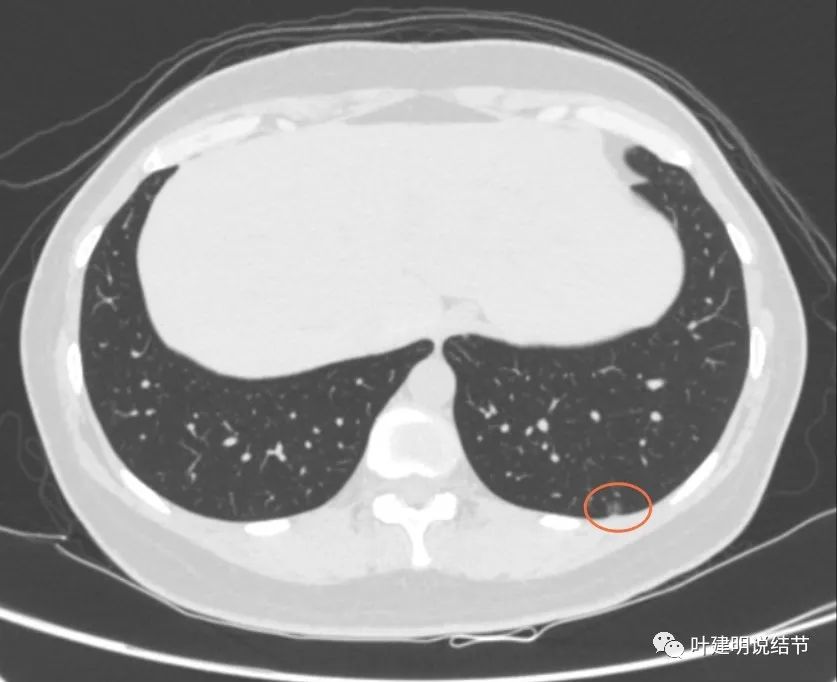
右上红色圈起来的病灶似密度略有增高,但仍无实性成分。
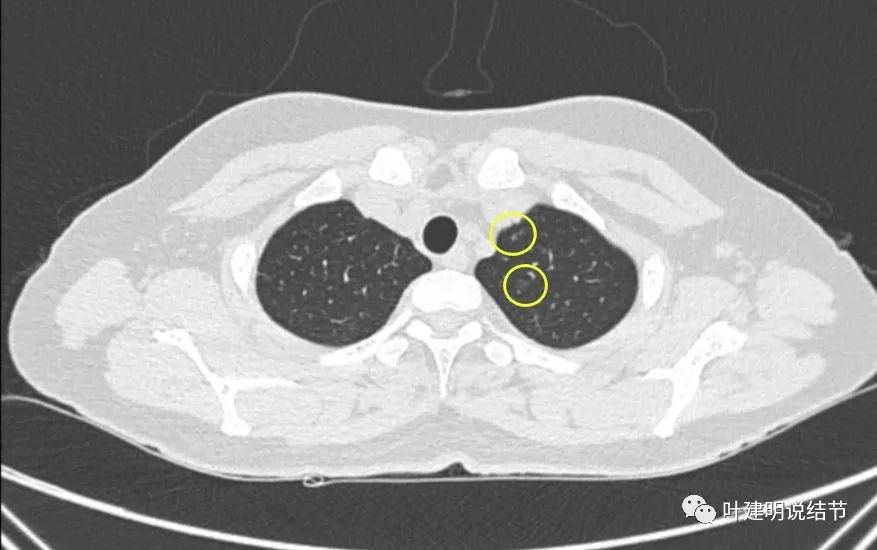
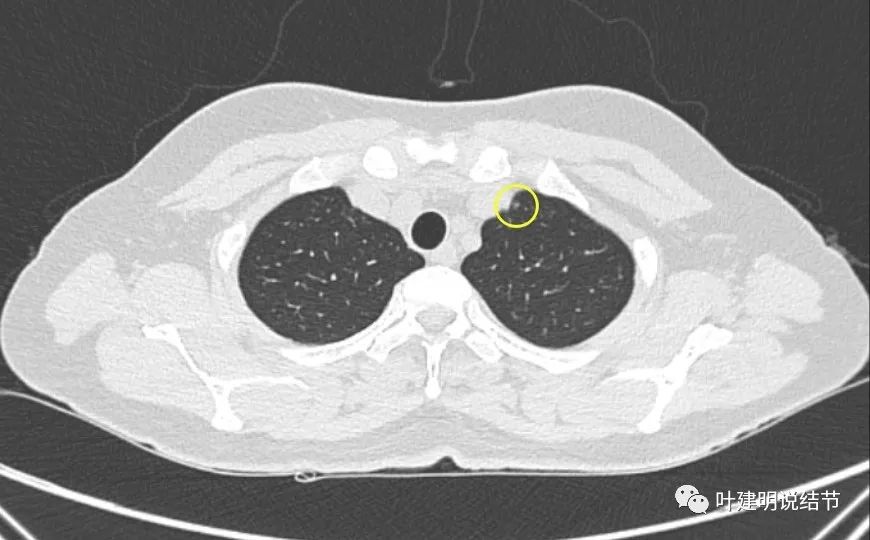
最后看2023年11月复查时有关病灶的影像:
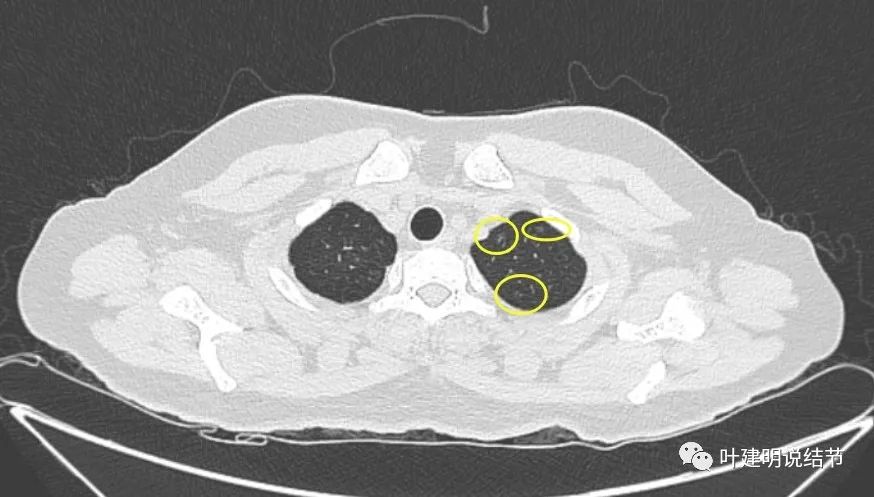

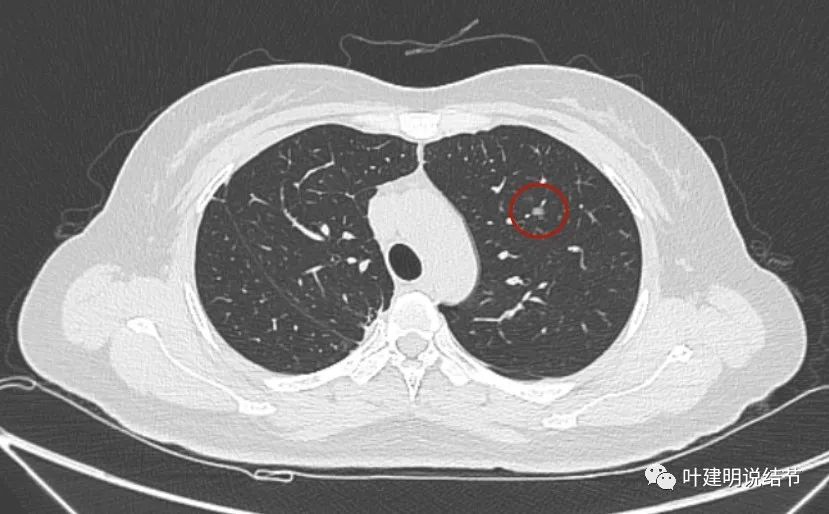

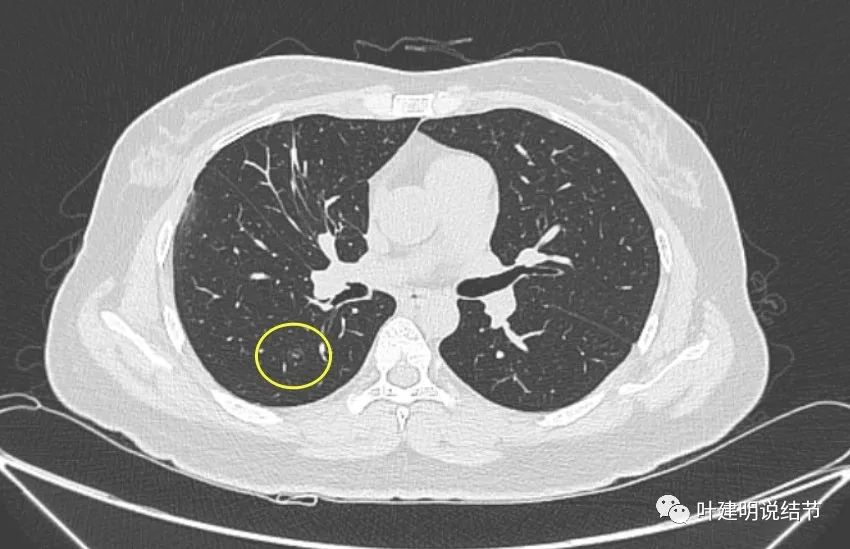


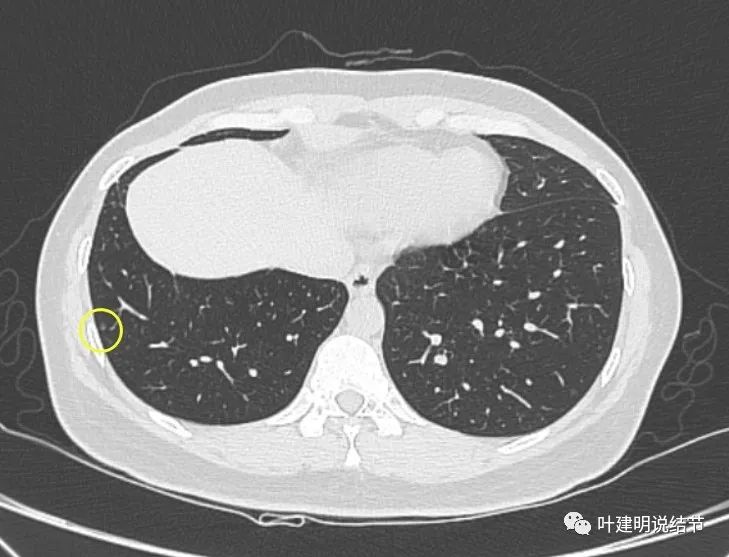

可见仍留在体内的病灶与2019年时的并无显著变化,仍是低风险能随访观察的结节。所谓左上最明显的,也仍是小结节,而且说不上有显著实性成分,只是比磨玻璃总体密度略显得高点。
我的回复:
现在肺结节多发的非常多,如果是磨玻璃密度的随访持续存在的结节,切下来的病理基本上都会是肿瘤性质的,但只要是密度低,没有明显实性成分,绝大部分都是不典型增生或原位癌,发展非常慢,风险很小,观察的窗口期长。以前我认为微浸润性腺癌是手术的最佳时机,但是当临床上碰到越来越多的多发磨玻璃结节是早期肺癌的以后,鉴于微浸润性腺癌仍然切除以后是治愈的,所以我现在的观点是:微浸润性腺癌也不总是手术最佳的干预时机,而是要通过是否多发、发生的部位,手术切除对肺功能的影响,特别是前后随访对比发展的速度等方面来综合评估考虑是否要在影像考虑微浸润性腺癌的情况下予以干预。而对于影像上本来就考虑不典型增生或原位癌的,对于多发结节,手术真的要慎重。你的情况右侧做了三颗,结果病理是原位癌,回头来看,原位癌完全可以观察,换个角度讲就是切早了,当然右上红色这处如果是单发,其实若做了楔形切除是可行的,但放在两肺这么多病灶的整体背景下来看,是否已经当切,仍是需要权衡的。主要是两肺还有这么多结节,切了那三个与事无补。目前仍有的结节,左红色的是你说的主要的,其他的,特别桔色圈起来的其实也是挺明显的,大概也是不典型增生或原位癌,他们与2022年4月份对比并没有明显变化进展,与2019年4月比也没有明显变化,何况还这么小。黄色圈起来的这些也是微小的磨玻璃结节,或许是肺泡上皮增生,发展以后也是不典型增生或原位癌。
在如此多发的情况下,没有哪一个病灶目前不处理是会有危险的,那肯定就先不处理。年纪轻,即便通过手术与消融杂交的方式把目前能见到的病灶都干预处理,以后必定还会捡出新的,同样于事无补。应该能熬再熬,就如我一直所宣扬的那样:与魔共舞、有限躺平、重点打击。要打击的必定是已经有危险的,不处理可能会带来不良后果的,而不是在两肺所有病灶当中矮子里面挑高个。最危险的仍然是原位癌可能性大,不干预;最危险的仍然是微浸润性腺癌可能性大,又是多发病灶,不干预;最危险的已经考虑浸润性腺癌,而且实性成分明显,位置能够局部切除时可以考虑局部切除病灶,不能局部切除反正要切肺叶时,那还得再综合评估。意见供参考!
感悟:
我一直说肺结节的诊疗混乱,而这其中多发磨玻璃结节考虑多原发早期肺癌的是这之中最难统一,也更是最混乱的领域。宣传的手段都是为病人好,一网打尽也好、及时消融也好、杂交处理也好,甚至包括主病灶切了后给靶向治疗也是说为了病人好。但我想,是不是真好,就抓住一条:患者利益是否最大化!这其中的内涵包括:机体遭受创伤时间更迟、切除肺组织更少、恢复更快、花钱更少。但同时要不影响预后、不影响患者生存!怎样的病灶早干预与迟干预不影响预后呢?纯磨玻璃结节、随访稳定的小结节、混合磨玻璃结节中实性占比小于25%。因为这些病灶临床上没有发现转移的,是影像学上非浸润性病灶。在孤立性肺结节中,如果考虑原位癌或微浸润性腺癌,又是能楔切的话,切了也就切了,放着也有压力。但在多发病灶中,我们需要重新审视这些病灶,要综合评估干预时机与干预方式。为什么今天发这篇文章?因为一是这个病例是在国内极著名的医院进行的手术,头牌的医院要引领学科发展的方向,要真正以病人为中心,采取最有利于患者的随访或治愈策略才应该是合理的。否则,国内顶级的以及省内顶级的医院都在比拼手术量、都在追求经济效益的话,让小的医院更无所适从,也容易带偏;二是同样这家著名的医院,前不久有位结友专门来杭州找我看,她是一位70多岁的老婆婆,也是两肺多发磨玻璃结节,先是左侧切了四处,两处微浸润性腺癌、两处原位癌;过几个又切右侧,切了三处,一侧原位癌,二处不典型增生。如果说左侧有微还是该切,右侧原位与不典型增生,而且也是多发,何况左侧已经开过刀,再切显然并非必须。实在是觉得这种现状,不呼吁不行!希望自己的分享与呼吁能引起大家注意,能对目前肺结节诊疗的乱象改变起到一定的推动作用,那样也就不枉辛苦码字敲打了!

