改良PPOS与拮抗剂方案,在卵巢低预后人群中的应用探讨!
时间:2023-10-19 21:34:15 热度:37.1℃ 作者:网络
抑制早发LH峰是控制性卵巢刺激(COS)的核心环节,如处理不当,会引起卵泡过早黄素化或提前排卵,影响妊娠结局。传统垂体抑制方案通过促性腺激素释放激素激动剂(GnRH-a)降调节或促性腺激素释放激素拮抗剂(GnRH-ant)来抑制早发LH峰。目前,拮抗剂方案是卵巢低预后人群常用的促排卵方案,这些人群大多需要多周期促排取卵,而拮抗剂药物价格昂贵,如何在保证妊娠率的基础上降低这些患者的费用值得研究。
从黄体期卵巢刺激(LPS)方案的发现到高孕激素状态下促排卵方案(PPOS)的发展应用,外源性孕激素被证实为有效的垂体抑制剂,其中安宫黄体酮(MPA)作为口服外源性孕激素还具有给药便捷、价格低廉的独特优势。传统PPOS方案是在月经来潮第2天添加外源性孕激素,从而控制早发LH峰;因子宫内膜过早暴露于高孕激素状态下,故需行全胚冷冻。目前PPOS方案联合全胚冷冻策略应用于卵巢低预后人群中的有效性、安全性已被证实。
孕激素通过抗雌激素正反馈作用,抑制下丘脑GnRH脉冲性分泌从而抑制垂体LH的分泌。早卵泡期雌激素水平总体较低,故延迟孕激素添加时机,在雌激素水平升高至正反馈状态前添加孕激素,亦能预防早发LH峰,此结果已在动物试验中得到证实。重要的是延迟孕激素添加时机可减弱早卵泡期垂体抑制水平,对于卵巢低预后患者该方案可能获得更好收益。有研究发现,在供卵周期中应用灵活孕激素促排卵方案,即优势卵泡达到14 mm时添加孕激素,能有效防止提前排卵和周期取消,此方案的后续妊娠率与拮抗剂方案相似,获卵数及成熟卵母细胞数目等指标较拮抗剂方案更优。
截至目前,尚无前瞻性随机对照研究证实促排卵后期添加孕激素方案的有效性。本研究拟通过前瞻性随机对照设计,比较卵巢低预后患者采用改良PPOS方案与拮抗剂方案在全胚冷冻周期的治疗效果,探讨改良PPOS方案有效性和经济效益。
本研究招募2020年3月至2021年9月在西北妇女儿童医院生殖中心行IVF/ICSI助孕且行全胚冷冻的228例卵巢低预后患者为研究对象。采用ResMan系统将纳入患者随机分为两组:在月经来潮第2天开始直接促排卵,当主导卵泡直径≥12~14 mm时,添加安宫黄体酮(MPA)10 mg直至扳机日为改良PPOS组(112例,有效病例91例);添加促性腺激素释放激素(GnRH)拮抗剂0.25 mg直至扳机日为拮抗剂组(116例,有效病例94例),比较两组患者的一般资料、促排卵情况及首次FET的妊娠结局。
结 果
一、 一般资料比较
两组间平均年龄、体质量指数(BMI)、不孕年限、AFC、血清bLH、bFSH、bE2水平、不孕类型、受精方式,以及子宫内膜异位症(简称内异症)、胚胎植入前遗传学检测(PGT)等全胚冷冻原因均无显著性差 异(P>0.05)(表1)。
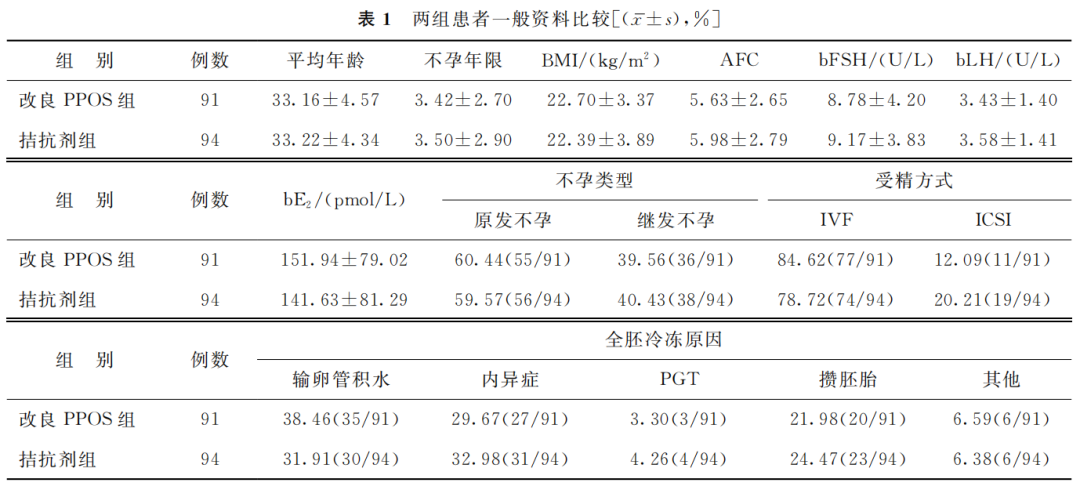
(表1)
二、 两组间促排卵实验室资料比较
1.两组患者促排卵实验室指标比较:两组间Gn起始量、Gn总量、Gn天数、早发LH峰发生率、无可用胚胎周期率比较均无显著性差异(P>0.05);改良PPOS组患者促排卵过程中垂体抑制费用显著低于拮抗剂组(P<0.05)(表2)。
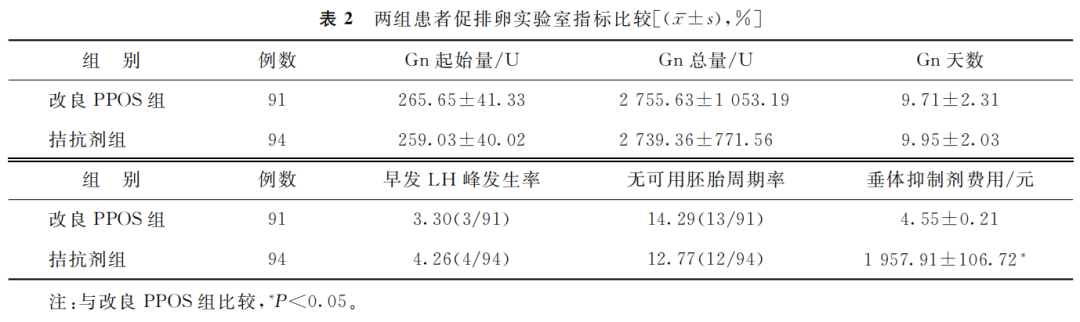
(表2)
2. 两组促排卵结局比较:两组间获卵数、正常受精数、卵裂胚胎数、2PN数、可用胚胎数、优胚数、冷冻胚胎数比较均无显著性差异(P>0.05)(表3)。
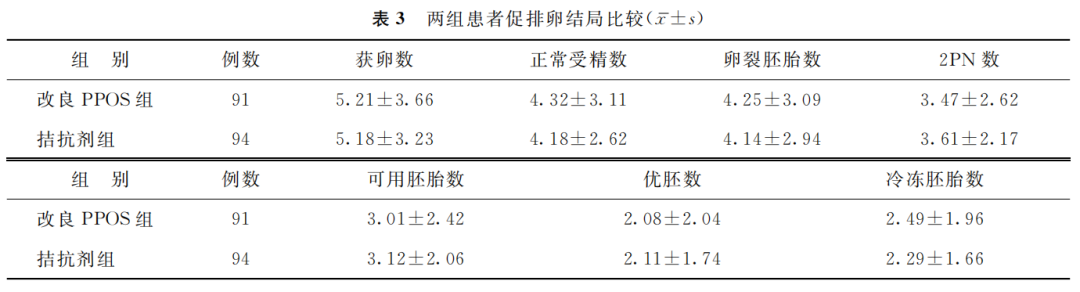
(表3)
三、 两组患者促排卵期间LH及E2水平动态变化趋势比较
两组患者的血清LH水平变化趋势相似,均维持在较低水平;两组间月经周期第2日、添加MPA/GnRH-ant日和扳机日血清LH水平比较无显著性差异(P>0.05),而改良PPOS组扳机前日血清LH水平[(3.88±0.27)U/L]显著高于拮抗剂组[(2.79±0.20)U/L](P<0.05)(图1A)。两组患者血清E2水平均呈快速增长的趋势;两组间各时期血清E2水平比较均无显著性差异(P>0.05)(图1B)。

四、 两组患者首次FET妊娠结局比较
两组患者的临床妊娠率、胚胎种植率、早期流产率、持续妊娠率比较均无显著性差异(P>0.05)(表4)。
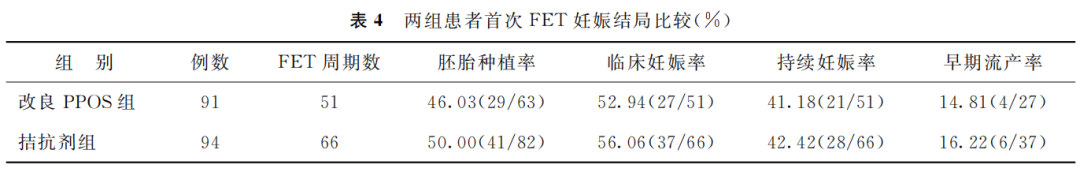
(表4)
讨 论
本研究通过前瞻性随机对照研究将卵巢低预后人群全胚冷冻周期中采用改良PPOS方案促排卵的患者作为研究组,并以拮抗剂方案促排卵为对照组,探讨改良PPOS方案的有效性。
本研究结果显示,两组间促排卵期间早发LH峰发生率、获卵数及可用胚胎数比较均无显著性差异(P>0.05);两组间首次FET周期的临床妊娠率、胚胎种植率及早期流产率比较亦无显著性差异(P>0.05);而改良PPOS组患者促排卵周期中垂体抑制剂费用显著低于拮抗剂组(P<0.05)。上述结果表明,卵巢低预后患者进行FET时,改良PPOS方案可以做为有效、便捷、经济的促排卵方案,值得推广应用。
内源性LH峰的发生机制已被广泛研究,目前认为雌激素在月经周期不同时间发挥两种截然不同的作用,早卵泡期雌激素尚处于低水平状态,对LH发挥负反馈作用;随着月经周期中血清E2水平长时间升高,则由负反馈转变为正反馈,诱导GnRH的激增,作为神经内分泌信号,诱发LH峰及排卵级联反应。
高水平孕激素抑制LH分泌的理论机制已被多项研究证实,Dierschke等在猕猴实验中观察到,在黄体期高孕酮状态下,大剂量的雌激素不能诱发自发性LH峰;雌、孕激素同时作用或者雌激素使用后12 h时加用孕激素可以阻止雌激素诱发的LH峰产生,并且孕激素并不干扰雌激素的负反馈作用,此为孕激素抗雌激素正反馈作用,从而抑制LH峰的发生。
由于在COS过程中早卵泡期雌激素水平总体较低,仍处于负反馈抑制LH分泌状态,不会发生内源性LH的激增;所以延迟孕激素添加时间,在雌激素水平上升至促进LH分泌的正反馈状态前添加孕激素,亦可有效抑制早发LH峰。
本研究监测血清LH水平发现,COS过程中,扳机前日改良PPOS组患者血清LH为(3.88±0.27)U/L,显著高于拮抗剂组的(2.79±0.20)U/L(P<0.05),提示与拮抗剂相比,MPA抑制LH效果略差;然而两组扳机日LH水平分别为(3.57±2.21)U/L和(3.10±2.84)U/L,改良PPOS组有3例、拮抗剂组有4例患者出现早发LH峰,发生率分别为3.30%和4.26%,这7例出现早发LH峰的患者获卵均未受影响。
上述结果表明,改良PPOS组略高的LH水平并未影响促排卵结局,此外延迟孕激素添加时机可减弱早卵泡期垂体抑制水平,对于卵巢低预后患者该方案可能获得更好的收益,但该结论仍需扩大样本量进一步论证。
随着现代社会快速发展和我国生育政策的调整变化,高龄及卵巢储备减少患者在IVF-ET助孕中的占比显著增加,然而此类人群在COS中容易发生获卵少、可用胚胎少、周期取消率高的卵巢低反应现象。在实际临床工作中,这类患者往往需要反复、多次促排卵和取卵,逐步积攒胚胎,经过多次移植才能获得较好的妊娠结局。
Turkgeldi等研究发现,与拮抗剂方案患者相比较,在卵巢低预后患者中应用灵活的PPOS方案,即当优势卵泡达到14 mm时添加孕激素,两组间获卵数、成熟卵母细胞数目比较无显著性差异。本研究结果与之一致。
本研究起始时间为2020年3月,原计划招募总样本量为484例,截至目前样本收集仍在进行中,但本文纳入病例的研究结果仍具有一定参考价值。期望在后续研究中对比每促排周期的累积活产率、围产期并发症及新生儿结局等相关更全面的评价指标。本研究为单中心、随机对照研究,虽然本研究人群选择一致性较高,但仍需多中心、不同人群试验结果的验证比较。
PPOS方案在应用早期,因子宫内膜过早暴露于孕激素不能进行新鲜胚胎移植,被视为限制该方案应用的局限因素。但近年来在IVF-ET助孕治疗中,随着玻璃化胚胎冷冻技术成熟发展,以及冻融周期移植妊娠结局的良好趋势,选择性全胚冷冻适应证在临床中愈加广泛。
目前关于全胚冷冻周期卵巢刺激方案的选择尚无明确定论,改良PPOS方案与传统拮抗剂方案相比促排卵和妊娠效果相似,却极大地降低了治疗的花费,对于卵巢低预后患者,面临多次取卵的风险,改良PPOS方案不失为更加可行的方案。
文章来源:卢娜,李菲,蔡贺,等.改良高孕激素状态下促排卵方案与拮抗剂方案在卵巢低预后人群IVF/ICSI中的应用探讨[J].生殖医学杂志,2023,32(5):645-651.

