益生菌防治特应性皮炎的研究进展
时间:2023-09-09 21:00:27 热度:37.1℃ 作者:网络
特应性皮炎(atopic dermatitis,AD)又称湿疹(eczema),是工业化国家最常见的特应性皮肤病,其发病率也随我国城镇化发展有逐年升高的趋势。AD常规治疗方法多使用糖皮质激素、钙调神经磷酸酶抑制剂、免疫抑制剂和光疗,但往往无法根除。
近年来,益生菌治疗AD的报道越来越多,提示着一种新的治疗方式。本文主要从皮肤和肠道微生态角度阐述AD的发病机制,并探讨益生菌治疗与预防AD的机理。
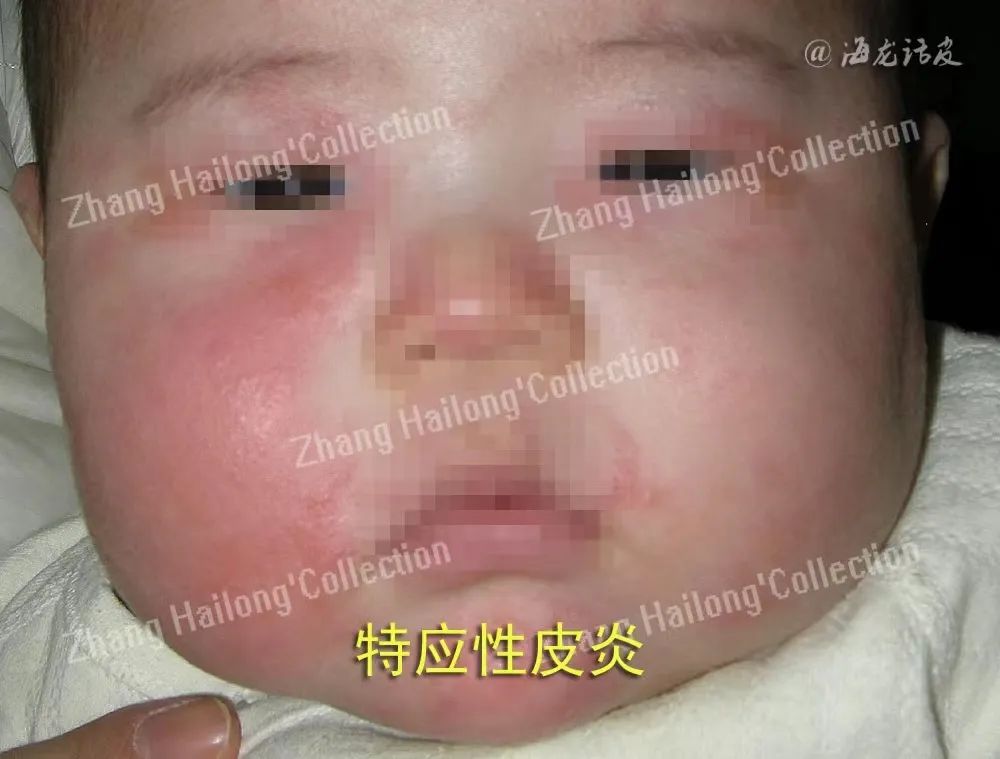
特应性皮炎
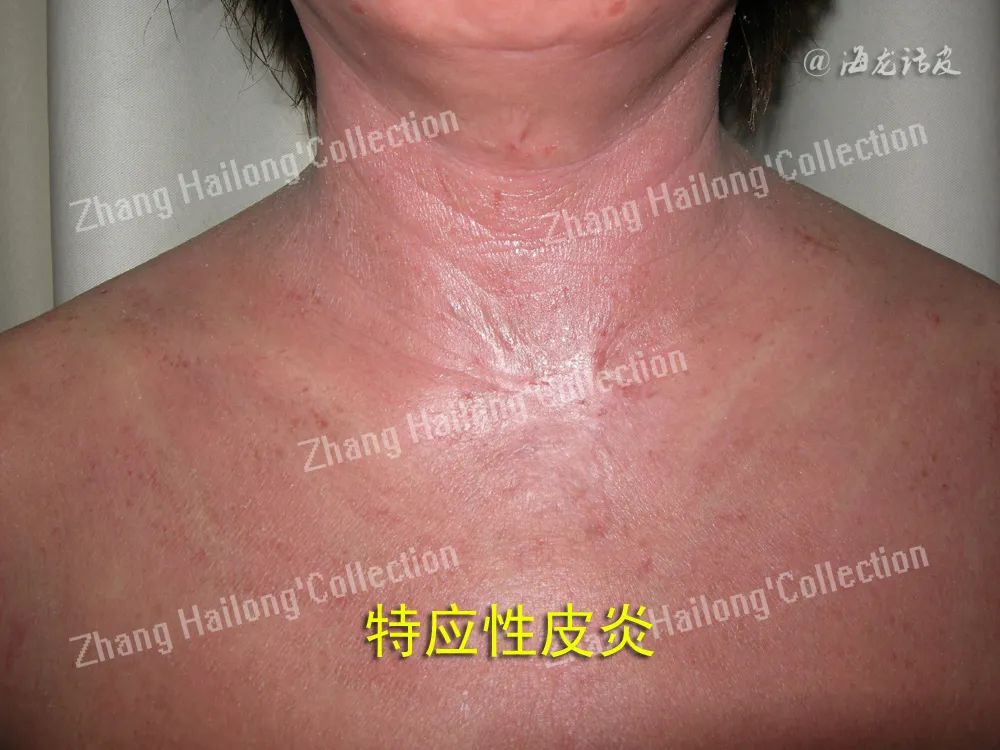
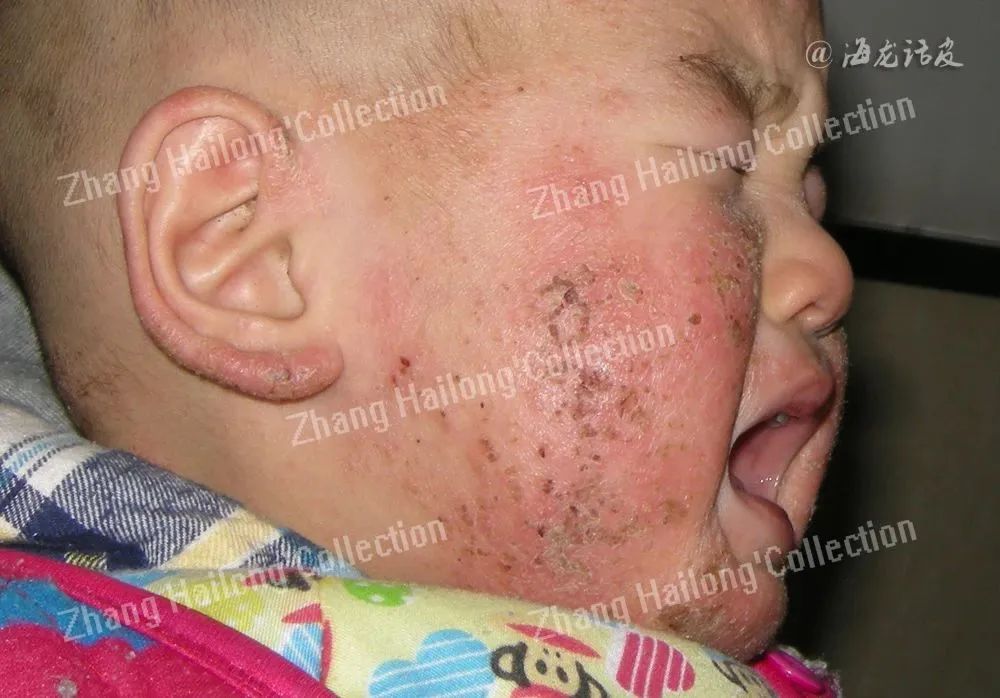
经典AD的临床表现主要为特征性皮损、干燥且略缺弹性的表皮和顽固性瘙痒。该病虽不直接威胁患者生命,但是会严重降低患者的生活质量,加重患者的心理和经济负担。
特应性皮炎致病机制
AD发病机制复杂,涵盖了皮肤微生态、表皮屏障、免疫、遗传和环境等因素。围绕着构成表皮屏障“砖墙结构”的角质细胞“砖块”和细胞间脂质“泥浆”,多种重要结构蛋白和脂质(神经酰胺、游离脂肪酸和胆固醇)的数量与质量在AD患者皮肤中下降。这些重要的结构蛋白包括角质细胞内部的角蛋白(keratin,KRT)、丝聚合蛋白 (filaggrin,FLG)和角化桥粒蛋白等,其受损使角质细胞致密性降低和角质层内聚力减弱,最终导致异常脱屑、病原渗漏和慢性皮损。
免疫功能紊乱也是AD发病的中心环节,其机制主要为变应原入侵后激活了抗原呈递,改变辅助性T细胞1 (helper T cell 1,Th1)、Th2、Th17与调节性T细胞(regulatory T cell,Treg)的免疫平衡, 从而延长了AD异常炎症和过敏反应。从遗传学角度看,AD是多基因控制的复杂疾病,具有明显的家族遗传倾向。其中文献报道最多、在不同研究中重复性最好的是编码FLG的基因,其功能缺失突变是AD最强的遗传风险因素。
虽然多种因素共同导致了AD的发病,但皮肤微生态仍是推动疾病进程中至关重要的一环。AD表皮微生态失衡具体表现为金黄色葡萄球菌 (Staphylococcus aureus)特征性定殖、细菌菌群多样性显著下降和真菌定殖异常。这种失衡多见于疾病好发部位,AD病情严重程度与常驻微生物群落的组成、多样性和时间变化密切相关。遗传、皮肤损伤和疾病等因素会引发皮肤屏障/免疫功能的变化,导致部分共生菌脱离原生态位及致病菌侵入皮肤,最终加剧皮肤屏障恶化和免疫失衡。除皮肤微生态失衡外,越来越多的证据表明,肠道菌群紊乱也参与了AD的发病过程。
多项研究发现,AD患者肠道菌群失衡和多样性降低,表现为双歧杆菌、类杆菌和乳杆菌等肠道益生菌数量下降,大肠杆菌、梭状芽孢杆菌等致病菌增多。同样地,AD患者肠道屏障也出现了类似皮肤的屏障缺陷和受损。此外,随着肠-脑-皮肤轴(gut-brain-skin axis)假说的提出,研究发现肠道菌群异常不仅推动了局部过敏反应,还可作为“第二大脑”参与由精神压力引起的肠道免疫和屏障功能紊乱,使神经系统释放更多P物质,加重瘙痒和全身免疫功能的失调。
特应性皮炎常规治疗手段与局限性
轻中度AD患者传统的一线治疗方法主要为局部皮质类固醇激素、保湿剂、抗组胺药、钙调神经磷酸酶抑制剂和抗生素,重度患者也会使用全身性药物(如全身性皮质类固醇激素、免疫抑制剂等)或其他强效治疗手段(如光疗等)。 然而,激素与免疫抑制剂的治疗方法可能引发皮肤萎缩、色素沉着、毛细血管扩张和局部多毛等副作用,同时很多患者的“激素恐惧”和停药后的复发风险也给传统方案蒙上了一层阴影。
不仅如此,全身类固醇激素治疗还被报道有长期毒性。此外,治疗中为了清除S. aureus等病原菌和控制继发感染也常使用抗生素,但全身大面积或长期使用抗生素不仅不是最优解,反而易加剧皮肤或肠道微生态失衡。鉴于此,开发一种安全有效的辅助治疗手段是有必要的。
益生菌防治特应性皮炎
益生菌(probiotics)由联合国粮食与农业组织和世界卫生组织定义为给予足够量时有利于宿主健康的活微生物。常见的益生菌包括乳酸杆菌、双歧杆菌、肠球菌等。众多研究表明,益生菌可影响消化系统和脑血管系统,从而在炎症性肠病、感染、癌症、乳糖不耐、肥胖、精神压力和心理应激等疾病的治疗中起重要作用。近年来,研究发现益生菌有改善皮肤菌群、免疫和表皮屏障的作用,暗示益生菌在皮肤炎症、伤口愈合和光损伤等方面的预防与 治疗效用。
益生菌治疗特应性皮炎的作用
在益生菌对AD的治疗中,研究较广泛的为口服益生菌,发现其可通过影响肠道菌群、平衡Th1/Th2免疫反应和缓解瘙痒反应,从而达到辅助治疗AD的目的。多项研究发现,益生菌制剂可显著降低儿童与成人的AD严重程度评分(scoring atopic dermatitis,SCORAD),并上调皮肤病生活质量指数(dermatology life quality index,DLQI)。同时,益生菌对哺乳期AD患儿也有缓解作用。不同于AD患者粪便中双歧杆菌等益生菌数量减少,服用益生菌的患者粪便中副干酪乳酸杆菌、乳酸双歧杆菌和短双歧杆菌数量增加,葡萄球菌属数量下降,微生物易位得到了改善。
此外,口服益生菌也可作为 “功能性食品”促进维生素合成和营养素消化吸收,改善机体营养状况和健康;值得一提的是,益生菌可通过肠-脑-皮肤轴的过敏炎症与心理应激通路降低AD易感性。例如,Messaoudi等发现口服含瑞士乳酸杆菌和长双歧杆菌的混合益生菌制剂可通过缓解焦虑情绪,从而对情绪和心理压力产生有益的影响。
除口服益生菌外,近年来也有许多关于外用益生菌的报道,如在外用产品中添加益生菌发酵液或萃取物等成分。外用益生菌可影响皮肤微生物组成,如减少S. aureus定殖,进而恢复表皮微生态和皮肤屏障,同时控制和缓解过度炎症反应,最终起到改善皮肤健康的作用。例如,Seité等给AD患者涂抹含线状透明颤菌的润肤剂显著降低了SCORAD指数。Park等发现使用乳酸杆菌润肤剂显著下调了AD患者经皮水分丢失(trans epidermal water loss,TEWL)和视觉模拟评分(visual analogue scale)。Gueniche等发现副干酪乳酸杆菌可加速受损皮肤屏障的恢复。Puch等给予干敏性皮肤的女性24周的混合发酵乳制乳液,发现她们的TEWL下降, 角质屏障功能得到明显改善。
益生菌预防特应性皮炎的作用
近年来,呼吁使用益生菌预防AD的报道日渐增多,世界变态反应组织 (World Allergy Organization)指南推荐有高危AD风险的婴幼儿、孕妇和哺乳期妇女可考虑使用益生菌补充剂以预防儿童湿疹。虽然益生菌预防AD的作用仍有争议,但是目前大多数研究认为益生菌的施用可帮助预防包含AD在内的过敏性疾病。例如,Dennis-Wall等发现补充加氏乳杆菌可以防止季节性过敏。Rø等发现给予孕妇鼠李糖乳杆菌和双歧杆菌可极显著降低后代的AD发病率(P<0.01)。Cabana等在婴儿出生前6个月至2岁时给予其鼠李糖制剂,发现益生菌处理组儿童的AD和哮喘累积发病率均有改善。多个系统评价和荟萃分析也表明,孕期和/或婴儿期补充益生菌可降低AD的发病率,其中尤其以乳酸杆菌和双歧杆菌预防效果更佳。
同时,研究发现在生命早期补充益生菌的预防效果优于晚年才开始预防AD。此外,由于婴儿肠道细菌定殖模式发生在生命早期,研究发现益生菌可能通过助力婴儿肠道微生物稳态的建立影响免疫系统的发育,从而帮助婴儿AD的自我缓解。同时,多个报道发现补充益生菌的母亲体内母乳及其代谢物中抗炎因子有所增加,暗示着益生菌的抗炎特性可通过母体参与预防AD。
益生菌防治特应性皮炎的机制
总而言之,益生菌可通过选择性地抑制有害菌重建微生态与皮肤免疫组成的共生特异性免疫,从而支撑和维护健康完整的皮肤屏障,最终阻断屏障、免疫、微生态三者失衡的恶性循环。对于皮肤表面微生态来说,这种重建首先体现在益生菌可通过黏附皮肤表面KRT,与病原菌“占位”竞争黏附位置、抢夺病原菌所需的营养,进而抵抗病原菌的生长。例如,罗伊乳酸杆菌抑制S. aureus在人表皮角质层的定殖以保护角质形成细胞免受伤害。益生菌通过促使可控制S. aureus等致病菌的优势共生种群生长,使迅速重建多样化的微生态成为可能。
其次,益生菌还可通过产生抗菌物质(如细菌素、凝血素和抗菌肽)及有机酸、过氧化氢、脂肪酸、苯基乳酸等代谢物,直接抑制病原菌的生长。其中,益生菌(尤其是乳酸菌)大量产生的有机酸能激活巨噬细胞、增强局部抗感染能力和抑制致病菌的繁殖。另外,益生菌还可阻止细菌生物膜的形成、抑制致病菌的群体效应感受器,从而破坏致病菌的群体效应调控机制并阻止其扩增。值得注意的是,益生菌的调控作用具有菌种特异性。
益生菌对肠道微生态的改善也不可忽视。通过竞争抑制肠道病原体繁殖、促进肠道内抗菌肽(antimicrobial peptide,AMP)和溶菌酶等保护性物质的产生及肠内抗原的降解,益生菌可促进肠屏障恢复和肠道菌群平衡重建。益生菌还可阻止肠道菌群紊乱导致的慢性炎症,重新激发肠道共生微生物的机体免疫调节、抗氧化应激和抗炎症能力,有效缓解AD病情。
此外,益生菌也在维持机体免疫防御功能和抑制过度免疫反应中发挥着重要的作用。在先天免疫中,益生菌可增强中性粒细胞、单核细胞、巨噬细胞和自然杀伤细胞的杀菌能力,上调血清IgA水平,从而促进吞噬作用。在适应性免疫中,益生菌能上调参与免疫反应关键调节的Treg细胞,使其迁移到炎症部位以控制炎症反应并削弱抗原呈递细胞的活性。例如,Kwon等给予小鼠混合益生菌制剂可促进 CD4+Foxp3+Treg细胞产生及其向炎症部位的迁移。
同时, 益生菌也可通过抑制Th2型细胞因子水平和促进Th1型细胞因子IFN-γ产生来恢复Th1/Th2免疫失衡。不仅如此,益生菌抑制IL-13、IL-4、IL-6、TNF-α等促炎细胞因子的产生,并提高IL-10和TGF-β等抗炎细胞因子的水平。总而言之,益生菌能根据机体病理状态激活对应的免疫反应,或可助力先天免疫反应的激活,或可为失衡的免疫反应“拨乱反正”,进而提高整体的防御能力。
小结
无论口服还是外用,益生菌对于防治AD均具有较好的治疗效果。近年来许多研究报道了外用益生菌在改善皮肤局部微生态和恢复表皮屏障中的作用。然而,对于外用活菌制剂的探索仍处于早期阶段。益生菌的功效具有菌株特异性,益生菌的不同菌株作用于不同的途径。可以说,益生菌在皮肤病学中的应用尚未完全成熟,其在AD中的食用型仍是一个开放的课题,结果尚有争议。另外,外用益生菌的研究报道多集中于AD,期待有更多益生菌对于痤疮、银屑病、脂溢性皮炎、伤口修复和皮肤癌的改善与治疗等皮肤病相关研究。
参考文献:
[1]李响,王斐,徐树杰.益生菌防治特应性皮炎的研究进展[J].微生物学通报,2022,49(1):283-290.
[2]刘玮. 皮肤屏障功能解析[J]. 中国皮肤性病学杂志, 2008, 22(12): 758-761.
[3]中华医学会皮肤性病学分会免疫学组、特应性皮炎协作研究中心. 中国特应性皮炎诊疗指南(2014版)[J]. 全科医学临床与教育, 2014, 12(6): 603-606, 615.
[4]陈丽萍, 黄晓燕, 肖易, 粟娟, 沈敏学, 陈翔. 我国特应性皮炎、银屑病、痤疮和荨麻疹的患病率及危险因素[J]. 中南大学学报: 医学版, 2020, 45(4): 449-455.
更多参考文献略。


