硬膜穿刺后头痛,使用两次血补片治疗后发现脑静脉血栓,三者之间存在什么关系?
时间:2023-04-03 17:16:53 热度:37.1℃ 作者:网络
近期有研究对58例发现脑静脉血栓的产科患者病例进行了回顾,发现高达79.3%的患者既往有『硬膜穿刺后头痛』(PDPH)病史。
这样的结果让人产生一种设想:产科麻醉硬膜穿刺后头痛可能与脑静脉血栓形成有关,但是背后的机制又是什么呢?
下面的这个案例可能会给予我们一些解释和参考。
病案报道
Gravita Para,一名BMI指数为37kg/m2的35岁女性患者,在妊娠35周时因先兆子痫需行紧急剖腹产手术。
患者既往有剖宫产手术史,因此拒绝顺产,手术前采用了腰-硬膜联合麻醉,使用17G硬膜外穿刺针,操作过程中穿刺针意外刺破硬膜,流出了脑脊液。将硬膜外针复位,再次进行腰硬联合麻醉,手术顺利完成后,取出硬膜外导管。
术后第二天,患者诉严重的枕部头痛并伴有颈部活动僵硬。头痛表现与『硬膜穿刺后疼痛』(PDPH)一致,坐姿时头痛强度增加,仰卧位时头痛症状有所改善。给予了止痛药物治疗。
在30小时后,由于持续性头痛,患者要求使用『血补片治疗』(用自体血15-20ml缓慢注入腰或胸段硬膜外间隙,血液从注射点上下扩展数个椎间隙,可压迫硬膜囊,阻塞脑脊液漏出口,迅速缓解头痛,适于腰穿后头痛和自发性低颅压性头痛,有效率达97%)症状缓解约36小时。
此后,患者诉再次出现头痛症状,没有发现其他神经症状或体征。麻醉医生重复给予了硬膜外血液补片,但头痛并没有缓解。
由于持续头痛,患者在接受第二次血液补片治疗后24小时进行了脑部MRI检查。影像学结果显示多个脑皮质血管的充盈缺损,与脑静脉血栓形成一致。
患者随即转到ICU,予依诺肝素1mg/kg,每天两次。除了头痛,患者后续没有其他症状或体征。血友病检查结果为阴性。10天后,患者出院回家继续治疗,抗凝方案转为华法林治疗。
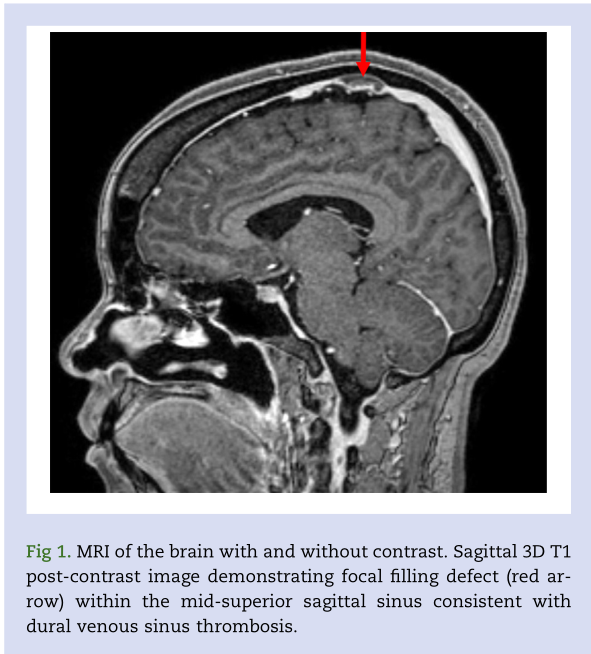
图1 大脑MRI
矢状窦3D T1后对比图像显示中上矢状窦内的局灶性充盈缺损(红色箭头)与硬脑膜静脉窦血栓形成一致
讨 论
当大脑皮层静脉或硬脑膜窦中形成凝块时,就会发生『脑静脉血栓』。它常见于妊娠期和产褥期,约0.012%的产褥期女性会发生。
目前认为分娩后继发颅内静脉淤血和血管内皮损伤,加上产后出现的高凝状态,可增高脑静脉血栓形成风险。
产妇年龄增加、多胎、贫血、肥胖、阴道手术或剖腹产、先兆子痫、感染和药物滥用(例如:吸烟和饮酒)也会增加其风险。
脑静脉血栓出现的原因
硬膜穿刺后,脑脊液体积和压力的降低会导致代偿性脑静脉扩张,这是导致血栓形成的原因。
脑脊液动力学的改变会导致脊髓向尾侧移动,对脆弱的静脉内皮造成牵拉和机械性损伤,从而引发静脉扩张并产生淤血。
脑脊液压力的突然降低可能会激活大脑腺苷受体,产生静脉扩张。
脑脊液漏会减少其对静脉窦的吸收,导致血液粘度增加,妊娠期高凝状态易导致脑静脉血栓形成。
产妇硬膜意外刺破后典型的体位性头痛的发生与PDPH一致。一线治疗是硬膜外血补片。如果诊断为PDPH,并且硬膜外血补片已经缓解了头痛症状,但头痛随后又复发,则可以进行第二次硬膜外血补片。产妇头痛的其他原因包括:精神压力、哺乳、偏头痛和先兆子痫。
头痛也是脑静脉血栓形成的最常见症状,如果发生了意外的硬膜穿刺,可能会发生诊断困难和治疗延迟。
硬膜下血肿是PDPH的另一种罕见的危及生命的并发症,可表现为头痛和神经功能缺损,必须要进行鉴别诊断。
硬膜外血片是PDPH首选的治疗方法,但如果给脑静脉血栓已经形成的患者使用,可能会进一步增加颅内压从而对患者造成不良影响。
脑静脉血栓形成的治疗方法是抗凝治疗。严重情况可尝试血管内取栓。对于即将发生脑疝的患者,颅脑减压手术可能挽救患者生命。
由于脑静脉血栓形成的风险极大,PDPH患者的早期识别、治疗和随访至关重要。第二次硬膜外血补片后持续或复发性头痛应继续随访,直到头痛消退或出院后至少1个月,以排除脑静脉血栓形成。
参考文献:Poteau S, Kumaraswami A G A S. Postdural puncture headache and cerebral venous thrombosis in obstetric anaesthesia[J]. British Journal of Anaesthesia, 2023, 130(2).


