基于49项队列研究构建的乳腺癌相关淋巴水肿风险预测模型
时间:2023-07-07 17:06:41 热度:37.1℃ 作者:网络
乳腺癌相关淋巴水肿(BCRL)是困扰乳腺癌患者术后常见的慢性并发症,早期评估和预测BCRL风险尤为重要,但目前仍缺乏权威公认、适宜推广的风险预测模型。本研究基于前瞻性队列研究的Meta分析,系统分析和评价BCRL危险因素及综合危险度,扩大模型构建的样本量,构建具有循证依据的风险预测模型,以期实现BCRL高危人群的精准识别。
结果
共纳入49项前瞻性队列研究、32 543例乳腺癌患者。
Meta分析结果显示,乳腺癌患者BCRL发生率为20.6%〔95%CI(17.9%,23.3%)〕。
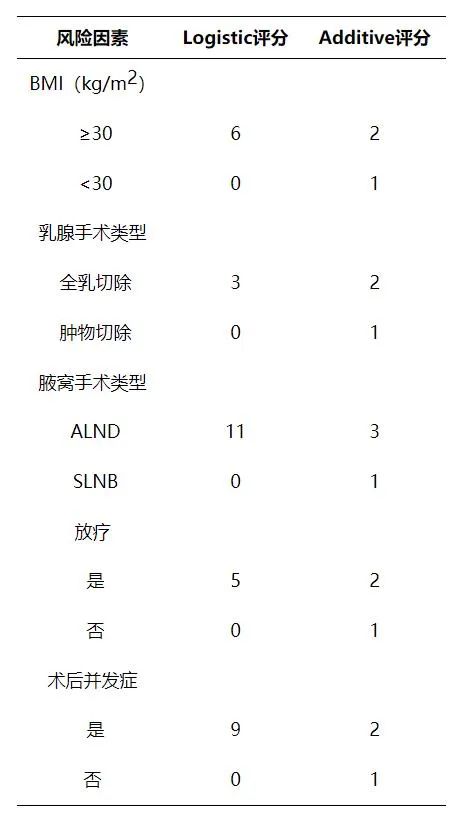
49项研究中报告次数>5次且Meta分析合并效应量结果具有显著性的危险因素共5个,分别为:体质指数(BMI)〔RR=1.777,95%CI(1.515,2.085)〕、乳腺手术类型〔RR=1.320,95%CI(1.125,1.549)〕、腋窝手术类型〔RR=3.058,95%CI(2.325,4.020)〕、放疗〔RR=1.620,95%CI(1.214,2.160)〕、术后并发症〔RR=2.373,95%CI(1.278,4.405)〕。
Logistic及Additive评分模型的AUC分别为0.748〔95%CI(0.701,0.794)〕、0.737〔95%CI(0.691,0.784)〕,Hosmer-Lemeshow检验P值分别为0.185、0.763。Logistic评分模型最佳截断值为18分,灵敏度为81.7%,特异度为43.1%;Additive评分模型最佳截断值为8.5分,灵敏度为80.9%,特异度为42.8%。当阈值概率在20%~30%时,预测模型具有较高的临床净获益。
最终构建的Logistic风险预测模型为:Logit(P)=-1.349+0.575X1+0.278X2 +1.118X3 +0.482X4+0.864X5,X1、X2……X5分别为BMI、乳腺手术类型、腋窝手术类型、放疗、术后并发症。
Logistic和Additive评分模型:
结论
基于Meta分析构建的BCRL风险预测模型具有较好的预测性能,可作为BCRL风险评估工具,指导BCRL的分层管理,但其预测性能和临床实用性仍有待进一步验证和优化。
讨论
关注BCRL的可干预风险因素
本研究基于49项前瞻性队列研究对BCRL风险因素进行了Meta分析,共确定5个危险因素,除BMI,其他均为疾病及治疗相关因素,包括乳腺手术类型、腋窝手术类型、放疗以及术后并发症,这些因素已经在多项研究中得到证实。以上疾病及治疗相关因素常难以改变或干预,提示临床医务人员在乳腺癌患者选择治疗方案时,应充分告知治疗获益及潜在并发症风险,提高其对风险的认知及对术后并发症(如BCRL)预防管理的重视程度。
在探究BCRL风险因素时,重点关注其中的可干预变量能够为BCRL的风险管理提供更多有效的线索。近期研究也逐渐关注规律锻炼情况、体力活动水平等可控变量对BCRL的预测作用。本研究结显示,BMI≥30 kg/m2的患者水肿风险会增加0.78倍左右。BMI是BCRL风险因素的这一结论已被多项研究证实,并且也是本研究发现的唯一可干预变量。但其机制目前尚不明确,一般认为,过多的脂肪组织会增加淋巴液的产生,挤压淋巴管,甚至造成淋巴管内皮损伤。同时,肥胖也会增加术后感染、伤后愈合延迟等并发症的发生风险,进一步诱发BCRL。TSAI等对4项减重干预的RCT进行Meta分析,结果尚未发现水肿状况的显著改善,仅其中2项小样本研究支持体质量管理对减轻水肿程度的效果,未来仍需开展更多临床试验来评估体质量控制对BCRL的管理,尤其是预防作用。但考虑到体质量管理对患者疾病预后的益处,医务人员仍应通过提供健康教育、饮食-锻炼指导等,帮助患者合理控制体质量。
风险预测模型促进BCRL的分层级预防管理
本研究通过合并多项前瞻性队列研究,扩大样本量,提高了研究对象的代表性,能够确保风险预测模型中各危险因素综合危险度的可靠性。并进一步将风险预测模型以Logistic及Additive评分模型的形式呈现,ROC曲线提示两个风险评分模型具有同等的预测效能,预测准确度分别为74.8%和73.7%,与LIU等、MARTÍNEZ-JAIMEZ等模型的预测准确度相似,略低于李惠萍等、KWAN等、WANG等的模型。
DCA结果显示,模型能够给患者带来净获益的阈值概率的范围较窄,原因可能为基于Meta分析结果模拟建模对变量综合危险度的估计存在偏差、研究数量限制了部分潜在预测变量的纳入、横断面数据影响模型验证的效果等。提示本模型对BCRL风险预测具有一定的临床应用价值,但模型的实用性还需进一步验证和提升。
此外,研究显示,在乳腺癌患者中开展BCRL前瞻性监测项目可有效降低BCRL发生率。国外研究者呼吁将BCRL前瞻性监测纳入乳腺癌护理路径中,但目前其推广实施仍然有限。2017年,郑思娣率先在国内开展了前瞻性监测相关研究,但并未发现对BCRL预防的效果,可能与该研究随访期较短(仅为3个月),而BCRL较多发生在术后3个月以上有关。考虑到医疗资源有限的现状,建议应依据风险评估开展BCRL的分层级预防管理,针对患者的风险等级明确相应的随访监测频率及预防管理策略,以最大限度地提高BCRL预防管理的效率。
结合本研究构建的风险评分模型,可依据Logistic评分模型≥18分(总分0~34分)或Additive评分模型≥8.5分(总分5~11分),筛选BCRL的高危人群,并将风险评估纳入乳腺癌术后常规护理中。但基于循证证据的BCRL的分层预防管理策略还有待开发。
本研究局限性
虽然本研究基于大样本循证医学数据的合并,克服了单项研究的偏倚,但由于是对原始研究的二次分析,仍存在一些不足:首先,Meta分析纳入研究的异质性略高,可能原因包括不同研究间水肿测量方法和诊断标准不同、随访时间长短差异、不同研究校正的混杂因素有所差异等;其次,本研究采用横断面研究数据进行模型验证,未来应在大样本前瞻性数据中进一步验证和优化模型性能。
本研究通过Meta分析对BCRL危险因素进行定量综合,明确了BCRL发生的危险因素,包括BMI、乳腺手术类型、腋窝手术类型、放疗、术后并发症。并结合Logistic回归模型分别构建了Logistic和Additive风险评分模型,划分风险等级。虽然模型的预测效能有待进一步提升和优化,但仍然具有一定的临床应用和推广价值,能够为BCRL的风险评估提供科学、有效的工具,促进分层分级管理的落实,提高BCRL预防管理效率。
本文来源:
沈傲梅,路潜,符鑫,等. 基于前瞻性队列研究的Meta分析构建乳腺癌相关淋巴水肿风险预测模型研究[J]. 中国全科医学, 2023, 26(17): 2078-2088.


