病理干货 | 肺肿瘤的病理诊断思路
时间:2023-12-05 13:33:09 热度:37.1℃ 作者:网络
肺肿瘤的分类共6类:
恶性上皮性肿瘤、间叶肿瘤、异位性肿瘤、良性上皮瘤、淋巴增生性肿瘤、转移性肿瘤。
肺肿瘤诊断路径:
1.结合临床(了解临床必要信息)
2.了解大体情况
3.影像学的诊断
4.光镜下的观察
5.免疫组化
6.鉴别诊断
7.临床预后
01 关于临床信息
性别、年龄、病史、临床表现、影像(CT、B超等)。
标本:区别左侧还是右侧,手术切除标本是肺叶还是全肺。
02 大体情况
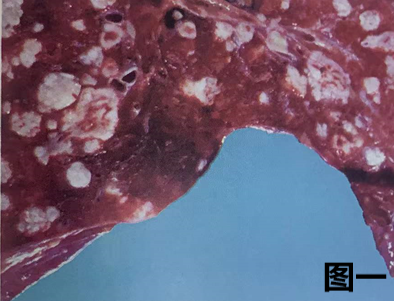
(1) 肺腺癌的大体特征
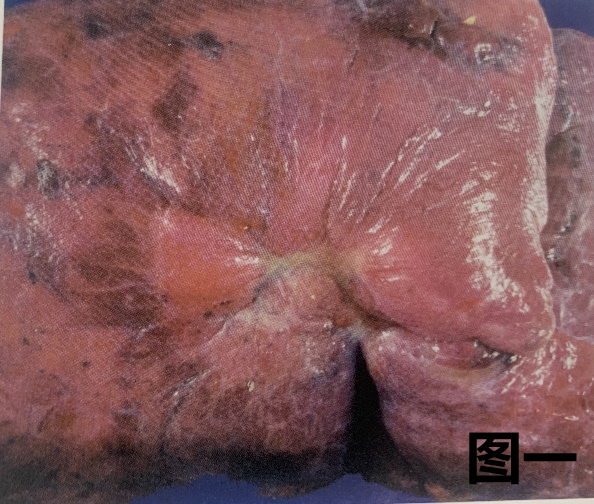
图一:肺叶切除标本显示胸膜表面皱褶,系胸膜下肿瘤产生的瘢痕牵拉胸膜形成中央凹陷。
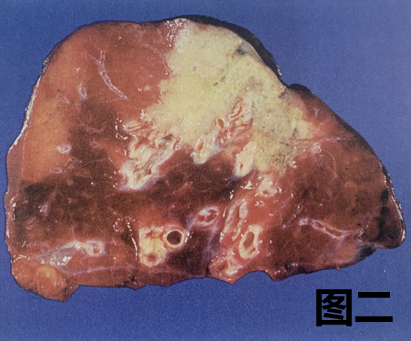
图二:图一的标本切面,显示胸膜下腺癌形成的瘢痕引起表面胸膜皱褶。
(2) 肺鳞状细胞癌的大体特征

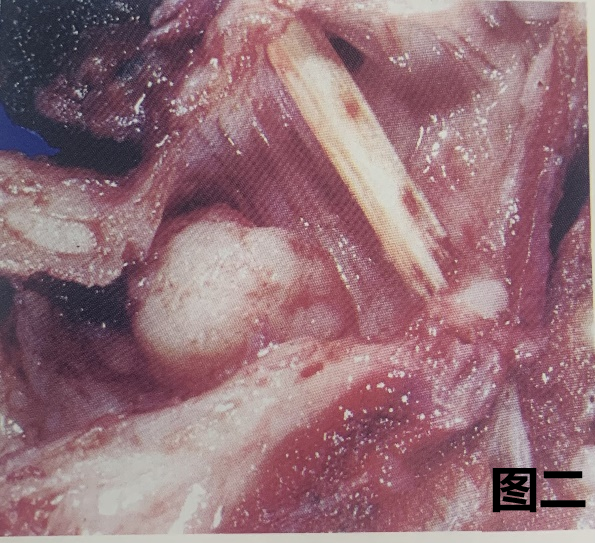
图一:肺鳞状细胞癌的大体图像,可见广泛坏死和大面积的中央空洞形成。
图二:支气管鳞状细胞癌的大体图像,肿瘤突入支气管腔。
(3) 肺大细胞的大体特征
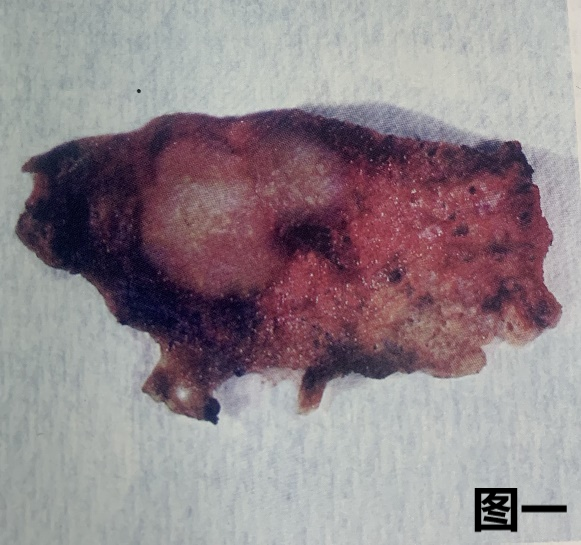
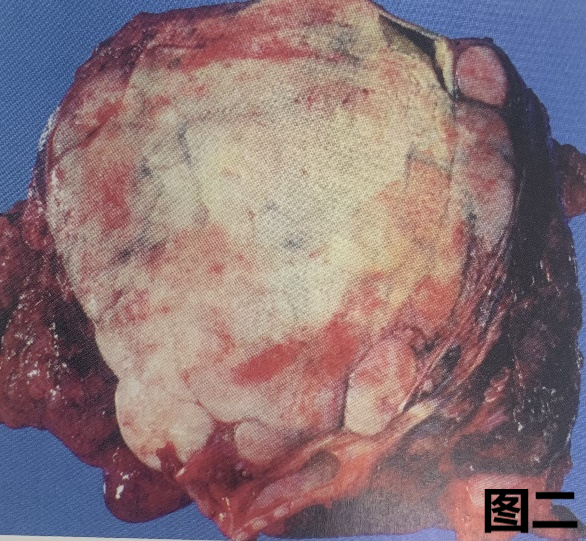
图一:大细胞癌楔形切除标本大体图像,胸膜下一灰白色肿块,无坏死。
图二:大细胞癌肺叶切除标本大体图像,肿瘤体积大,局部可见出血,无空洞形成。
(4) 肺小细胞癌(SCLC)的大体特征
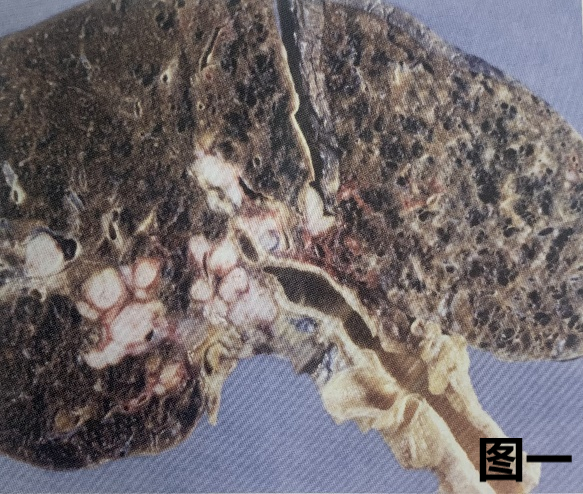
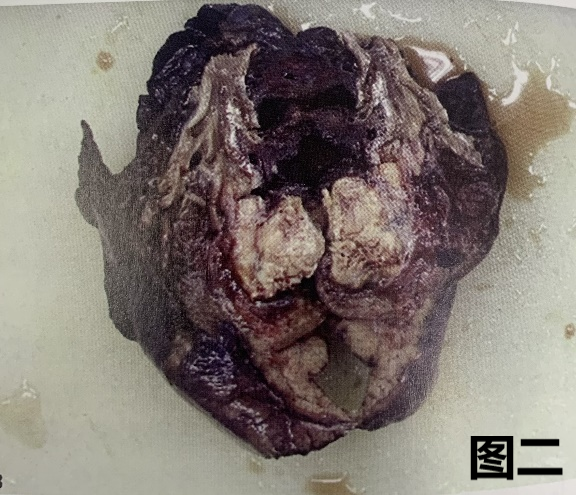
图一:SCLC的大体图像显示,灰白色中央型肿瘤结节,毗邻支气管但未累及,周边见多发肺内转移结节。
图二:显示肿瘤呈分叶状,位于支气管旁并压迫支气管。
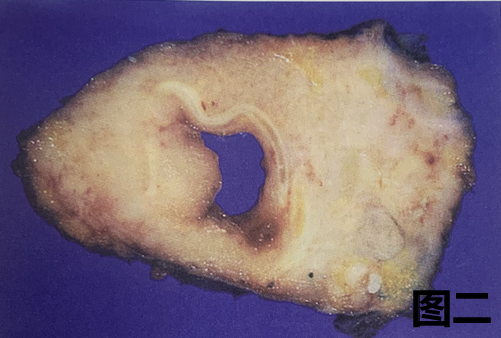
(5) 典型类癌(TC)的大体特征
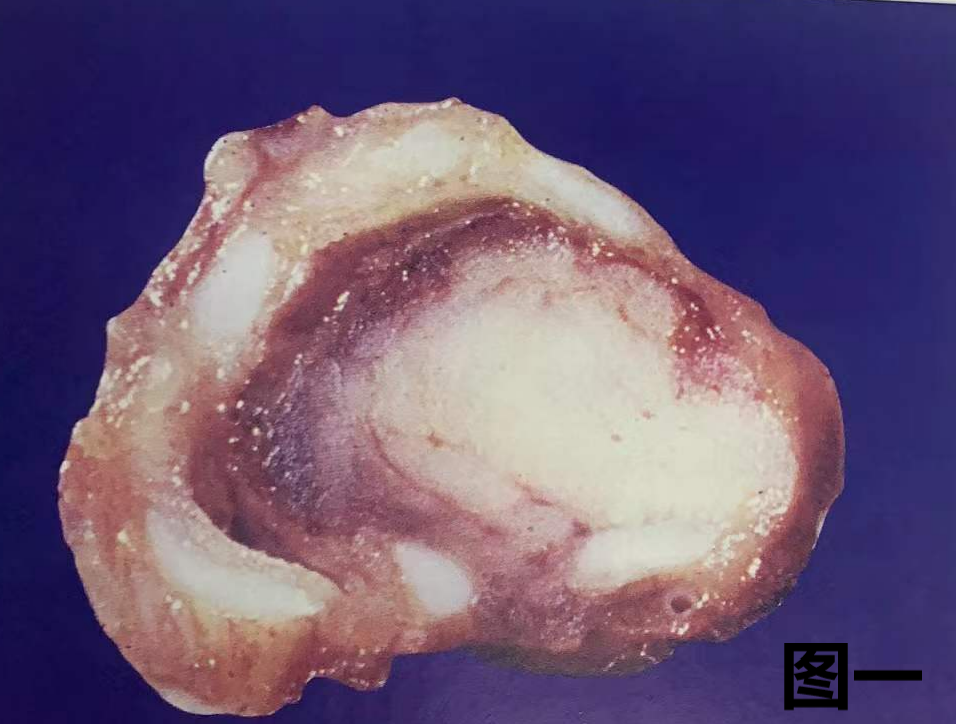
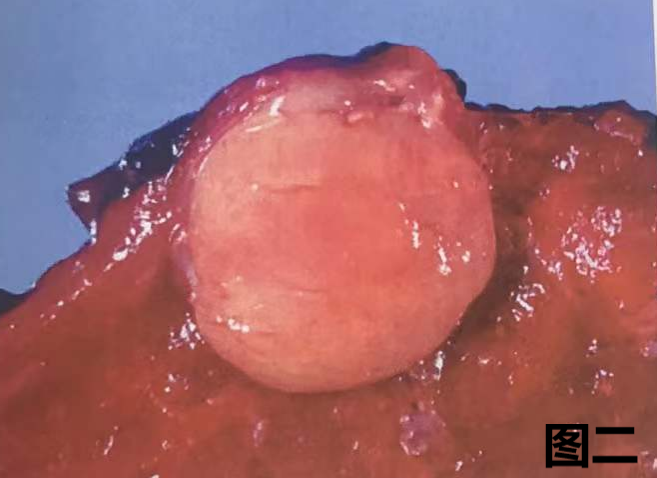
图一:中央型类癌切面图像,显示灰白灰褐色肿物,堵塞支气管,无出血、坏死。
图二:周围型类癌切面图像,显示胸膜下见一灰白色隆起型肿瘤结节,界限清楚,无出血、坏死。
(6) 黏液表皮样癌、腺样囊性癌(ACC)的大体特征
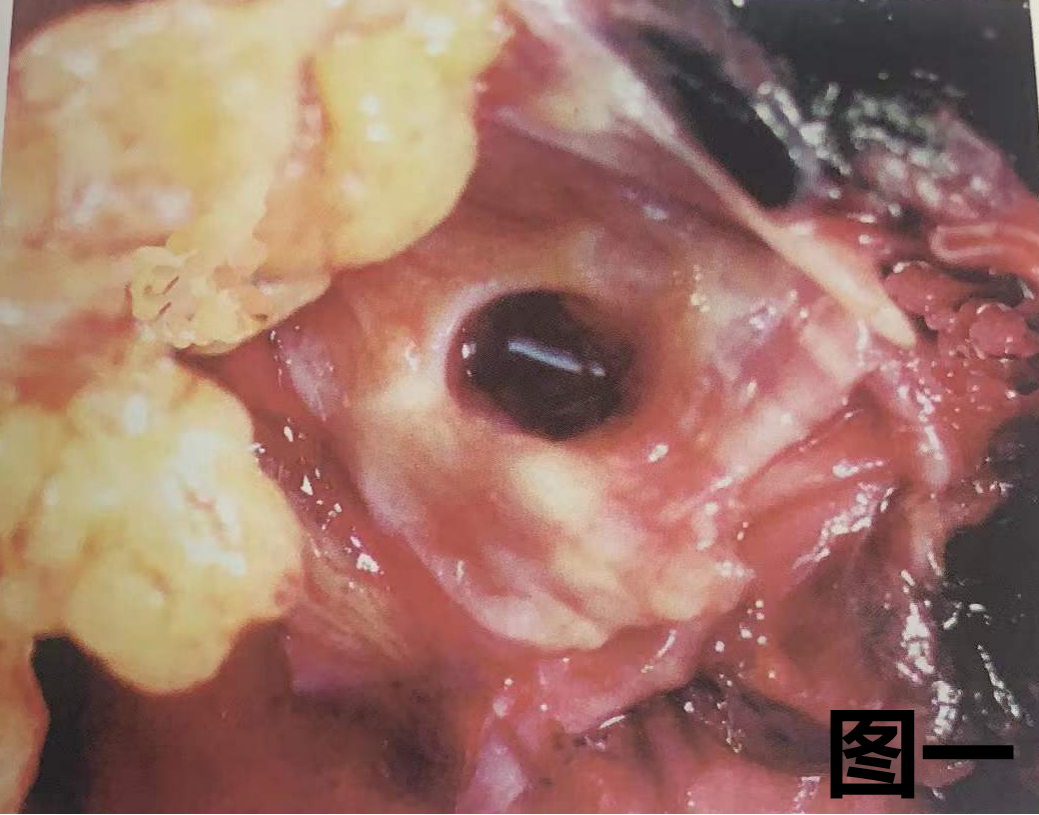
图一:6点位置支气管黏膜下可见无蒂灰白色小肿物,突入支气管腔内,黏膜无溃疡。
图二:ACC沿支气管壁生长,并侵入支气管腔。
(7) 肺转移性肿瘤的大体特征
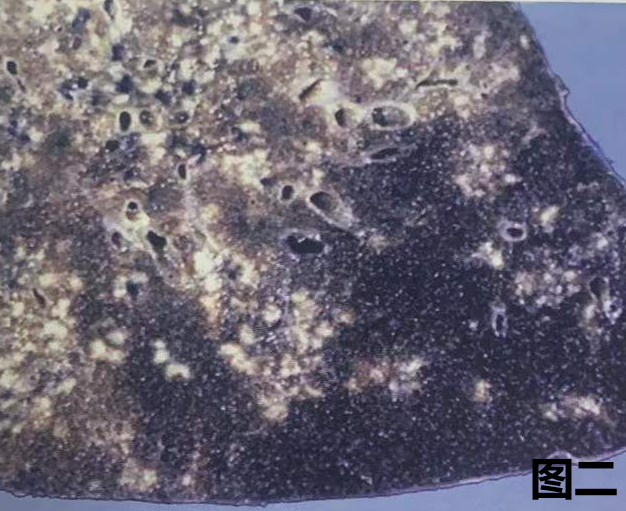
图一:患者有肾细胞癌病史,大体图像显示肺内可见多个“散弹样”的转移性肿瘤结节。
图二:患者有卵巢癌病史,大体图像显示肺内可见大量小结节状肿物,呈粟粒状分布。
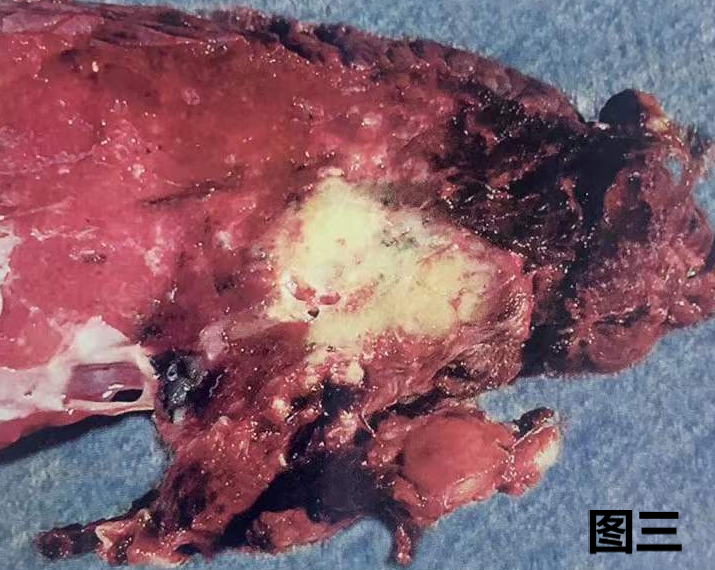
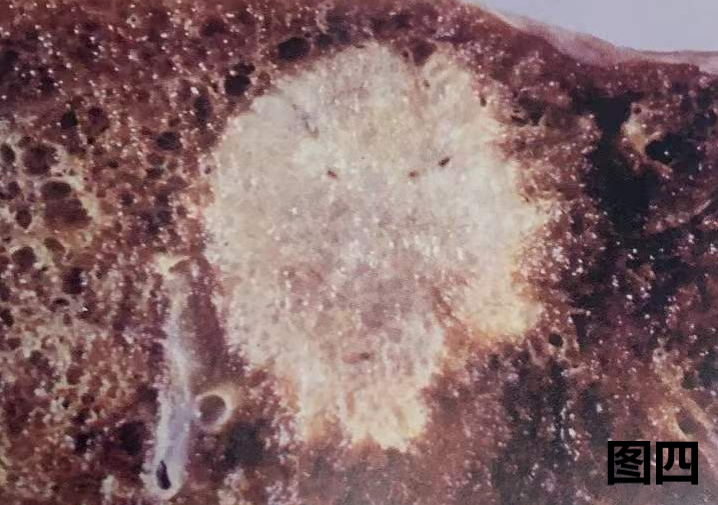
图三:患者有乳腺癌病史,肺部肿瘤大体图像显示,肿瘤略呈多结节状,质硬,切面灰白灰褐色,边缘不规则,该大体与肺原发性肿瘤相似。
图四:患者有卵巢黏液腺癌病史,肺肿物大体图像显示肿物切面呈黏液样,有光泽。
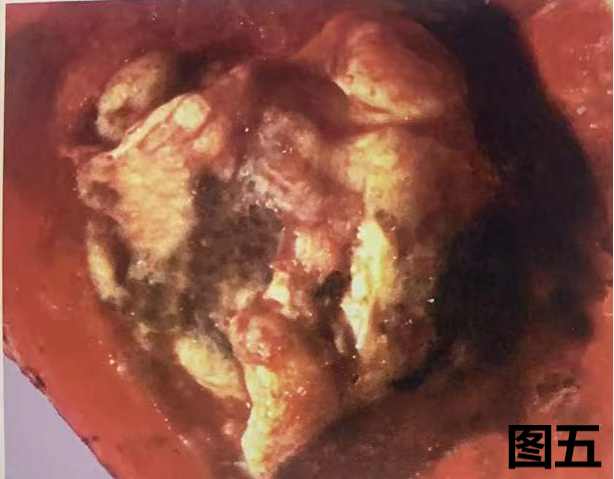
图五:患者有黑色素瘤病史,肺肿物大体图像显示,肿瘤切面可见暗褐色至黑色区域。
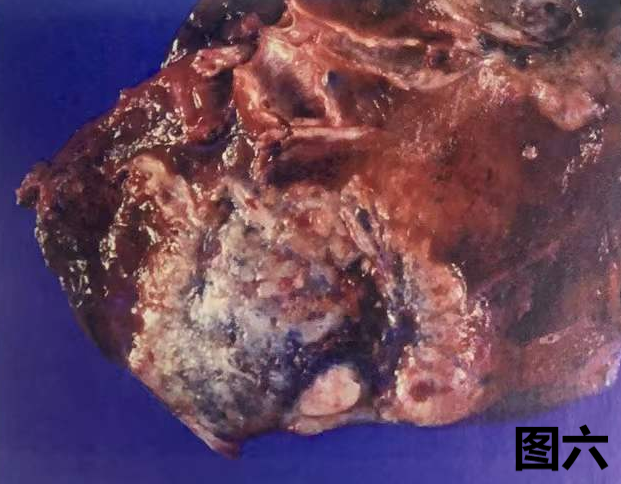
图六:患者有癌肉瘤病史,肺肿物大体图像显示,肿瘤切面灰褐色、砂粒样,局部区域出血,边缘不规则。
小结:
精准取材是准确的病理诊断前提,需充分重视。
目前的肺癌治疗还是基于临床分期的综合治疗,确切的临床分期需要准确的病理诊断。
TNM分期很重要 。
T:肿瘤的最大径(T1:肿瘤最大径≤3cm;T2:肿瘤最大径>3,≤5cm;T3:肿瘤最大径>5cm,≤7cm;T4:肿瘤最大径>7cm,或无论大小,侵及以下任何一个器官。包括: 纵隔、心脏、隆突、气管、喉返神经、食管、锥体等)
03 影像学:
肺结节CT高危征象的诊断
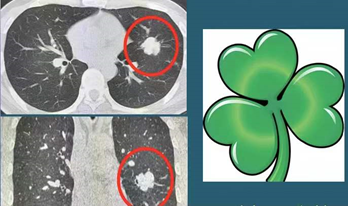
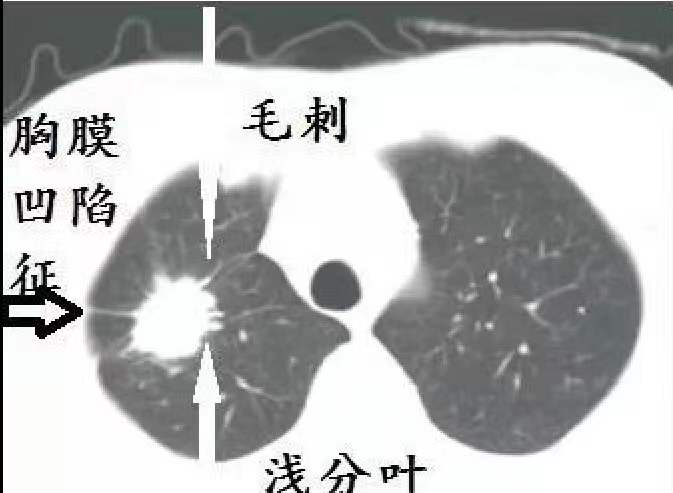
分叶征:恶性肺结节由很多癌细胞组成,不断繁殖增大。但众多癌细胞的繁殖速度不一致,有快有慢,繁殖快的那部分癌细胞就会凸出更快,或者受到周围结缔组织的阻挡,使肿瘤表面形态多个凸起,CT切面观察就像一片树叶一样:
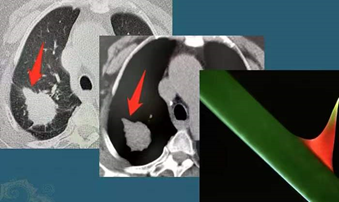
棘突征:这个征象跟分叶征的机理一样,只是这种形态的癌细胞更凶悍,长得更快,繁殖迅猛,可以像尖刺一样突入周围肺组织,如图:
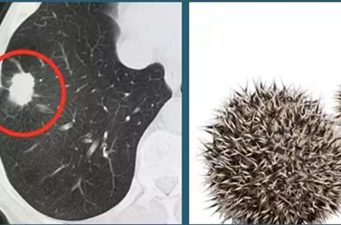
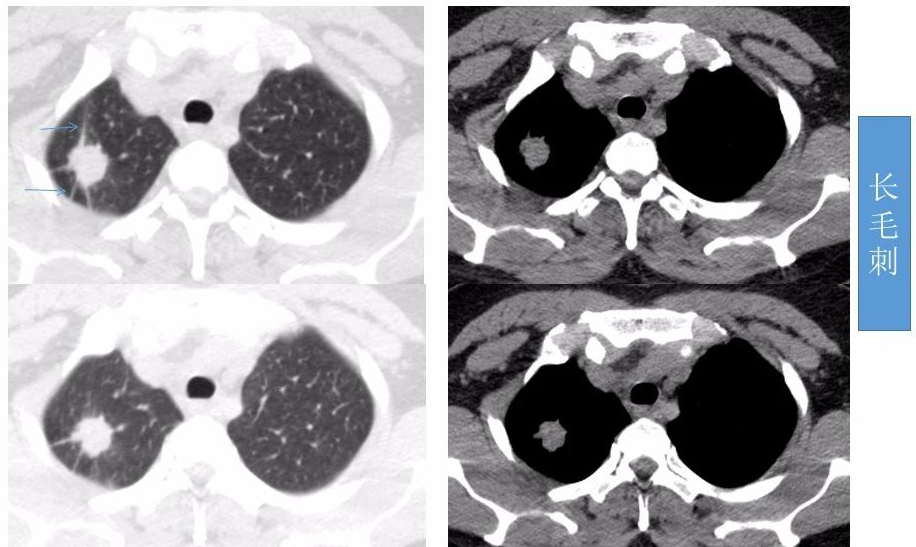
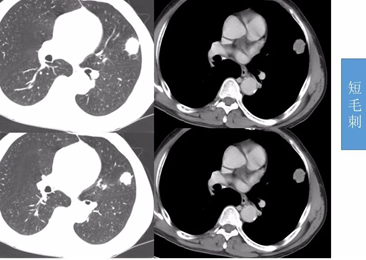
毛刺征:指肿块边缘伸出3-15条不等的毛刺影,分为长毛刺和短毛刺。长度>5mm为长毛刺,长度≤5mm为短毛刺,≤2mm为棘突征,97%为恶性肿瘤。毛刺是由于肿瘤细胞阻塞肺血管或者淋巴管,引起肺小叶间隔增厚和局部纤维化,或者是临近少量肺泡塌陷肺不张所致。据统计毛刺征对恶性肿瘤的预测值高达90%。
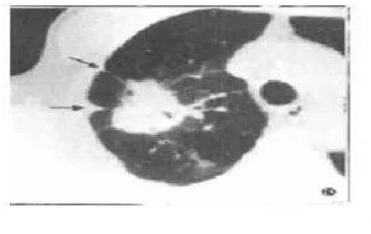
胸膜凹陷征:肿瘤与胸膜之间的线形或三角形影像,发生率约50%,腺癌和细支气管肺泡癌多见。形成条件:瘤体方向的纤维化收缩,胸膜无增厚粘连,瘤体内纤维化--根本动力。影响因素:瘤体与壁层胸膜的距离。
小结:
CT征象重叠越多,越倾向恶性肿瘤。
高危征象不止代表恶性,还有良性,识别良性病变同样重要。
在某种程度上,病变形态特征可能比大小更能提示癌症的特征。
需要联合多种手段,如增强、三维重建等,且需要结合临床综合分析。
04 光镜下的观察
(1) 腺癌(亚型包括腺泡样腺癌、乳头状腺癌、细支气管肺泡癌、实性黏液细胞癌及混合性腺癌)
腺泡样腺癌:椭圆形腺体或管腔结构。
乳头状腺癌:纤维血管轴心或乳头组成。
微乳头状腺癌:具有简单的乳头结构但没有血管轴心,预后较差。
实性腺癌:大而多形性的细胞组成,呈片状或巢状分布,癌细胞呈泡状核,核仁明显,胞质较为丰富,嗜酸性。
细支气管肺泡癌:肺泡间隔内衬相对一致的钉突样癌细胞,未见间质浸润。
注:2004年WHO分类中提出几种变异型腺癌:胎儿型腺癌、黏液性(胶样)腺癌、黏液性囊腺癌、印戒细胞癌、透明细胞腺癌。
胎儿型腺癌:管状结构,癌细胞呈柱状,胞质内见空泡,形态似子宫内膜癌,有特征性的“桑葚样小体”。
黏液性(胶样)腺癌:黏液湖及呈条带状排列淡染的柱状癌细胞。
黏液性囊腺癌:顶浆分泌的柱状杯状癌细胞,细胞核中度异型,囊内充满黏液。
印戒细胞癌:印戒细胞的胞核被胞质内大量的黏液推挤到一侧。
透明细胞腺癌:胞质透明的癌细胞组成。
(2) 鳞状细胞癌
鳞状细胞癌可见角化珠或单细胞角化现象及细胞间桥,是诊断鳞状细胞癌所必备的要点。
具有鳞化特征的肿瘤如无单细胞角化、角化珠形成或细胞间桥,应诊断位大细胞癌。
注:2015年版WHO确认的变异亚型有:角化型鳞癌、非角化型鳞癌、基底细胞样鳞癌
角化型鳞癌:可见角化珠或单细胞角化现象及细胞间桥。
非角化型鳞癌:缺乏角化珠、单个细胞角化和细胞间桥,需要与实性型腺癌和大细胞癌等鉴别,非角化型鳞癌(属于低分化的鳞癌)。
基底细胞样鳞癌:癌细胞小似基底细胞样,癌巢周围的细胞呈栅栏状排列,癌细胞异型性明显,可见粉刺样坏死,间质水肿黏液样。
(3) 大细胞癌
大细胞癌:瘤细胞体积较大,呈单个或合体样成片排列,多角形,细胞核深染,核仁大,可见多个核仁。缺乏鳞癌和腺癌的特征。
大细胞癌的变异亚型:透明细胞癌、横纹肌样大细胞癌、淋巴上皮样癌。
透明细胞癌:多角形细胞,胞质透明或泡沫样。
横纹肌样大细胞癌:横纹肌样细胞,胞质内嗜酸性包涵体,核大深染,部分可见核仁。
淋巴上皮样癌:大的成片分布的合体样细胞,泡状核。伴淋巴细胞、浆细胞、组织细胞等炎症细胞浸润,肿瘤边界呈推挤性改变。
(4) 小细胞癌
具有很高的核浆比例,胞质很少或缺失,细胞边界不清,核染色质颗粒状,挤压明显,坏死常见。
(5) 类癌
肿瘤细胞呈多边形,大小一致,核居中,染色质呈细颗粒状,胞质较丰富,嗜酸性。核仁一般不明显,肿瘤细胞最常见的生长方式为器官样、小梁样,间质富于血管,其他生长方式包括乳头状、假腺样、滤泡样、菊形团样。
(6) 黏液表皮样癌
3种细胞类型:黏液细胞、鳞状细胞及中间型细胞
低级别肿瘤:囊性区域并混杂实性区域构成(囊性区域由柱状细胞、杯状细胞、黏液细胞、立方状细胞、透明细胞、嗜酸性细胞组成)
高级别肿瘤:实性区域构成,间质可出现水肿、透明变性、钙化、骨化、肉芽肿反应。
(7) 腺样囊性癌
圆形黏液基质被胞质较小的小椭圆形细胞所包绕。
(8) 肺转移性肿瘤的组织学特征
原发部位常见于胰腺、胃肠道及乳腺:出现黏液湖特点的黏液癌,黏液中漂浮着一些上皮样细胞。
转移性乳腺癌:组织学形态呈实性或小梁状的肿瘤,肿瘤内出现粉刺样坏死区,肿瘤细胞相对一致。
转移性前列腺癌:患者为男性,CK7-,肿瘤形态呈相对一致的腺腔样结构,形态较一致,核仁明显。
转移性甲状腺乳头状癌:乳头状结构,细胞出现核沟,核内有假包涵体。
转移性黑色素瘤:细胞含有较大的红核仁。
肾细胞癌转移:肿瘤细胞一致、核仁明显、胞质丰富透明。
05 免疫组化

06 鉴别诊断
将实体性腺癌从鳞状细胞癌中分类出来,对患者选择化疗药物治疗具有重要意义,比如鳞状细胞癌患者应用贝伐单抗可能发生致命性大出血。
肺低分化实性鳞状细胞癌需与大细胞癌和低分化实性腺癌的鉴别。
小细胞癌需要与基底样癌、淋巴瘤、Merkel细胞癌鉴别。
典型类癌主要与AC、LCNEC、SCLC鉴别,这些肿瘤的组织学形态、细胞形态及免疫组化表达均相似,核分裂及坏死是鉴别的主要依据。
黏液表皮样癌需要与腺鳞癌、实性腺癌、鳞状细胞癌相鉴别。
腺样囊性癌需要与类癌、基底细胞样鳞癌、多形性腺瘤、伴有筛状生长方式的腺癌、转移性腺样囊性癌(头颈部的ACC可发生肺转移,需要结合病史及临床检查加以鉴别)。
一般转移到肺的肿瘤包括肺、胃肠道、乳腺、胰腺、肾、黑色素瘤、甲状腺、肝脏及前列腺(胃、乳腺、卵巢、前列腺及肺一般通过淋巴结转移;乳腺、肾、结肠和睾丸肿瘤一般通过血行播散)。
07 临床预后
对于符合微浸润腺癌诊断标准的患者,如果肿瘤被完整切除,则患者5年的生存率几乎达100%。
大细胞癌的预后判断主要取决于患者的一般状态和诊断时TNM分期,大细胞癌生存率比实性型腺癌和非角化鳞癌要差,横纹肌样大细胞癌预后更差。
低级别的MEC预后较好,高级别的MEC预后与其它非小细胞癌类似。
ACC通常表现为惰性的临床经过,在肿瘤切除10-15年可能会发生局部的复发,肿瘤晚期可出现远处转移。
参考文献:
(美)卡格.肺癌外科病理新进展[M].余英豪等译,北京:人民卫生出版社,2012


