【Blood Cancer J】关于双抗治疗MM中感染的监测、预防和治疗:专家小组共识建议
时间:2023-08-08 15:34:31 热度:37.1℃ 作者:网络
双特异性抗体相关感染
双特异性抗体 (BsAb) 是多发性骨髓瘤 (MM) 治疗中一类新兴的免疫治疗药物,目前处于开发后期的主要是靶向 BCMA 的BsAb(Teclistamab 和 elranatamab,前者已获得FDA批准上市),此外Talquetamab(靶向GPRC5D)和cevostamab(靶向FcRH5)等也正在RRMM中开发。
与常规 MM 治疗方案相比,BsAb的感染风险有所增加,与 BsAbs 相关的感染相关不良事件 (AE) 包括导致感染风险增加的AE,如血细胞减少症和低丙球蛋白血症 (HGG),及感染 AE 本身。
此外,在 BsAb治疗 MM 的临床试验中观察到与 T 细胞和/或 B 细胞免疫缺陷相关的机会性感染倾向,可能导致严重疾病如耶氏肺孢子菌肺炎 (PJP) 的风险增加,及巨细胞病毒 (CMV) 和乙型肝炎病毒 (HBV) 的再激活。BCMA BsAb治疗的感染率为33%-76%,表明通过 BCMA 信号传导效应的感染风险增加(也有学者认为感染主要是COVID-19,因为BsAb的开发主要处于大流行期间,此外BsAb的感染率高也跟MM本身高感染率有关,原因在于浆细胞的免疫调节功能失调)。
目前已经有 MM 患者感染管理和预防的一般指南和建议,以及感染管理的 CAR T 细胞指南。鉴于BsAb已成为 MM 的治疗选择,也需要关于感染诊断、监测、预防和治疗的指导。
2022年8月,13名欧美专家(12名MM专家和1名感染专家)组成的小组经过检索文献和会议讨论,提供了双特异性抗体治疗MM患者相关感染的共识建议,可用于指导感染风险因素的管理,还可用于指导监测、预防和治疗细菌、病毒和真菌感染,为接受 BsAb 单药治疗或联合治疗的患者的感染风险、预防和管理提供信息。专家小组建议近日发表于《Blood Cancer Journal》,现整理主要内容供各位老师参考,如需原文请联系zhaolongfei169。

专家小组使用会议后分级标准评估推荐等级:
●I级:经验性;但需要更多的数据支持
●IIA和 IIB 级:经验性,可用于支持建议的数据略多
●IIC级:基于常规实践,有足够的支持性证据
●III级:认为是强制性实践,具有强有力的可用证据。
13位作者以1-5分的量表提供建议(分别对应 I-III 级),计算平均评分并四舍五入至最接近的整数。
文献检索结果概述
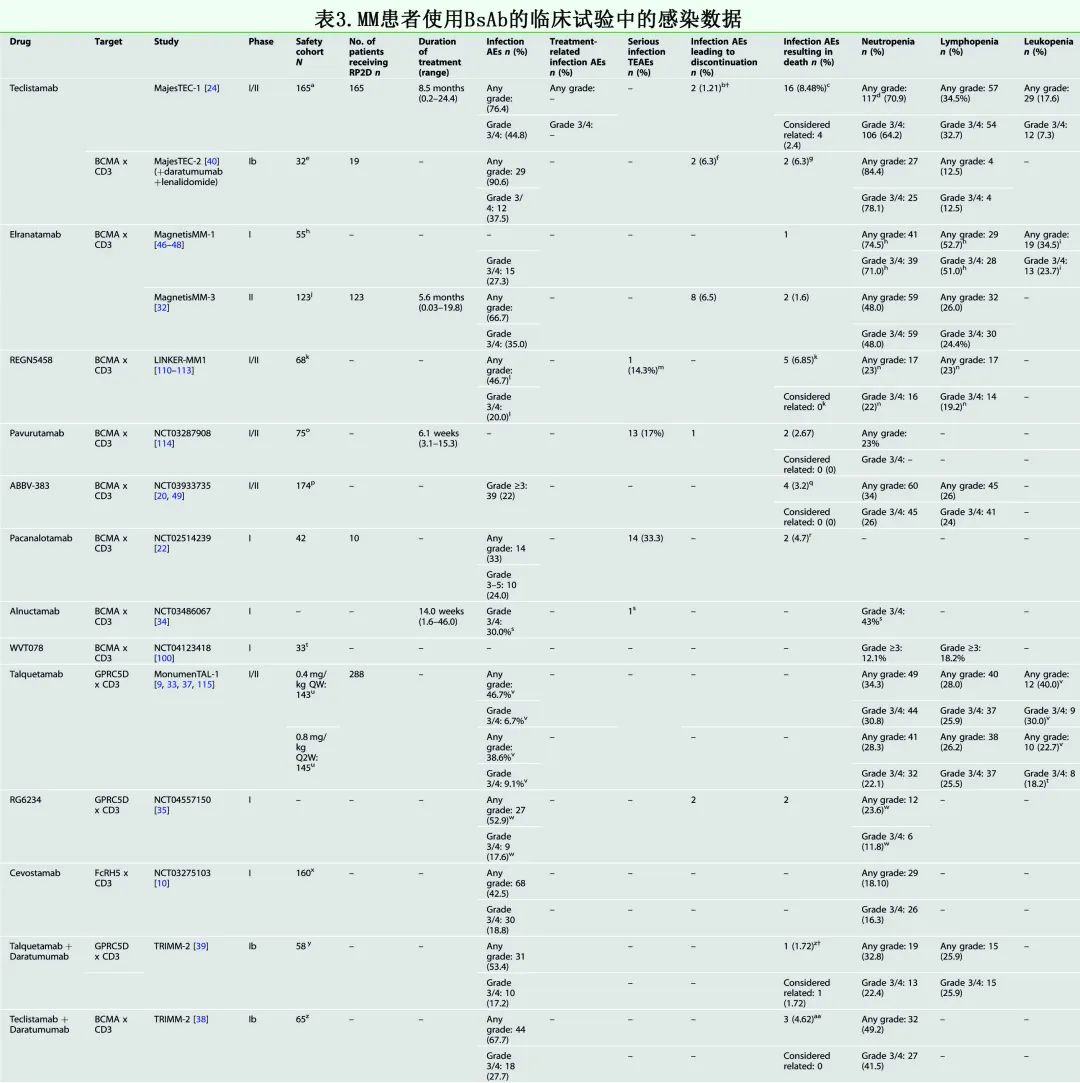
MM患者使用BsAb的临床试验中的感染数据
由于许多 BsAb 仍处于早期开发阶段,目前可用的感染数据有限。teclistamab 和 elranatamab 有大样本量临床试验:elranatamab的MagnetisMM-3研究队列A(既往无BCMA治疗)中有123例患者,teclistamab的 MajesTEC-1研究中有165例患者(表3)。
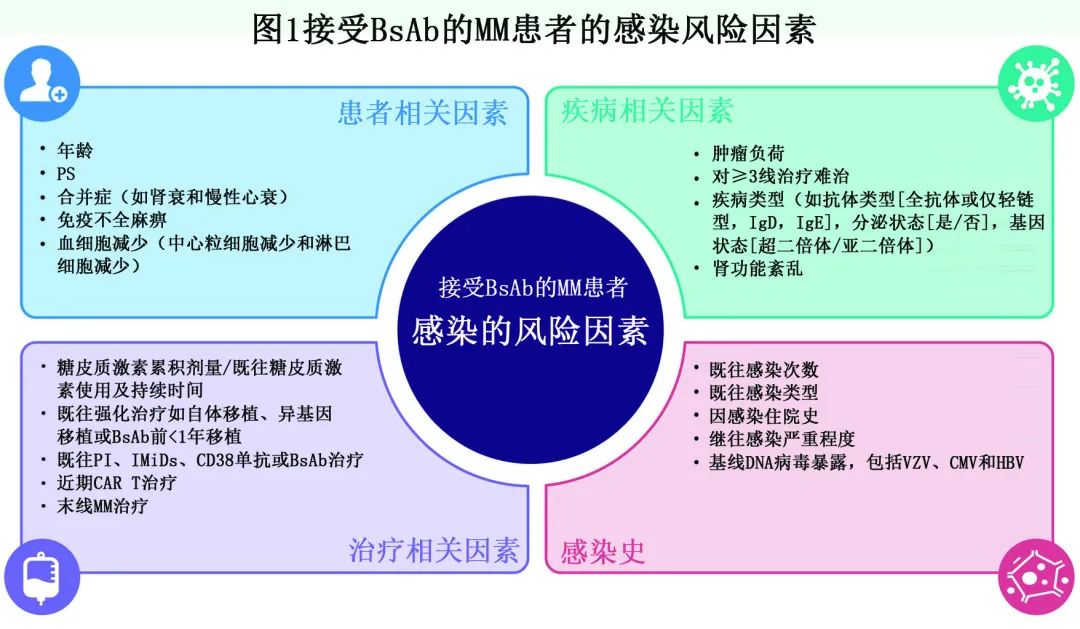
感染的风险因素
风险因素概述。所有接受 BsAb 的 MM 患者都应高度警惕感染风险和发生,该小组按患者、疾病和治疗相关因素对分析因素进行了分类(图1)。
共识建议
对于每个单独的 BsAb,单药治疗和联合治疗的数据均尚不成熟,无法从每个建议中得出现阶段的建议,因为许多 BsAb 仍处于早期开发阶段且数据尚未发表。
专家的决定是基于所有 BsAb 单药治疗和联合治疗的建议,但主要基于 teclistamab的I/II 期 MajestTEC-1 研究和 elranatamab 的II 期 MagnetisMM-3 研究的数据,包括部分重点关注其他 BsAb 的较小临床试验,以及借鉴自己的临床经验;原因在于这些研究具有以 II 期推荐剂量接受 BsAb 的最大患者人群。应该注意的是,有较小的 BsAb 研究在亚组中评估了不同的剂量,因此报告的感染发生率是基于不同的给药患者组。
BCMA 以外靶点(如 GPRC5D 和FcRH5)的 BsAb可能具有不同的感染率和风险,取决于剂量、给药间隔和患者特征,未来的建议可能需要考虑这些变量。应该考虑的是,目前 BsAb 临床试验的数据是在既往多线治疗的患者人群中开展的,因此感染风险可能增加【Eur J Cancer】感染在多发性骨髓瘤患者中整体较高,并非仅仅双抗的缺陷。下表总结了小组的主要建议。
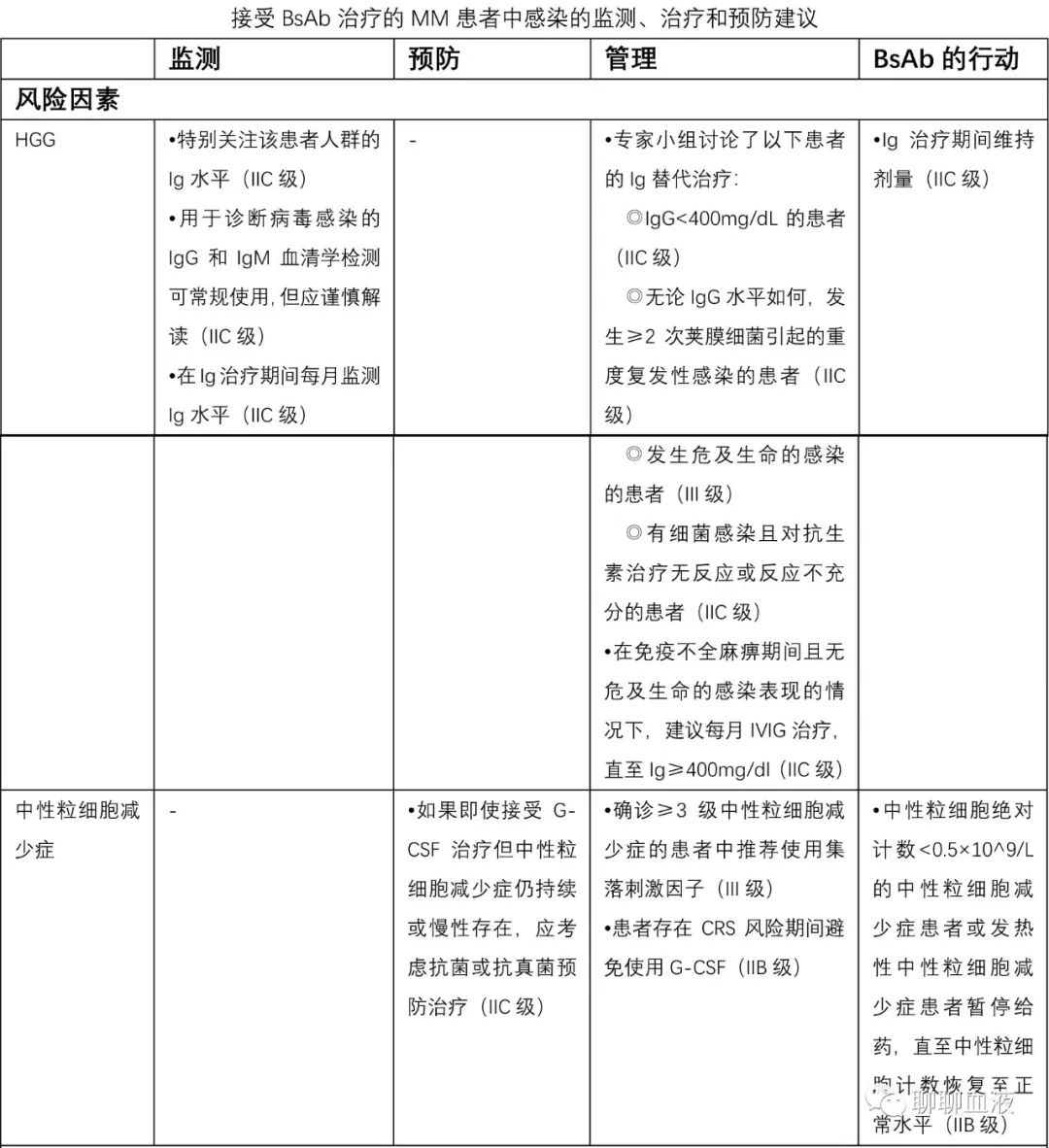
接受BsAb治疗的MM患者中感染的监测、治疗和预防建议
(使用手机查看表格可能效果不好,末尾转换为图片版,可放大查看)
监测
预防
管理
BsAb的行动
风险因素
HGG
•特别关注该患者人群的Ig水平(IIC级)
•用于诊断病毒感染的IgG和IgM血清学检测可常规使用,但应谨慎解读(IIC级)
•在Ig治疗期间每月监测Ig水平(IIC级)
-
•专家小组讨论了以下患者的Ig替代治疗:
◎IgG<400mg/dL的患者(IIC级)
◎无论IgG水平如何,发生≥2次荚膜细菌引起的重度复发性感染的患者(IIC级)
◎发生危及生命的感染的患者(III级)
◎有细菌感染且对抗生素治疗无反应或反应不充分的患者(IIC级)
•在免疫不全麻痹期间且无危及生命的感染表现的情况下,建议每月IVIG治疗,直至Ig≥400mg/dl(IIC级)
•Ig治疗期间维持剂量(IIC级)
中性粒细胞减少症
-
•如果即使接受G-CSF治疗但中性粒细胞减少症仍持续或慢性存在,应考虑抗菌或抗真菌预防治疗(IIC级)
•确诊≥3级中性粒细胞减少症的患者中推荐使用集落刺激因子(III级)
•患者存在CRS风险期间避免使用G-CSF(IIB级)
•中性粒细胞绝对计数<0.5×10^9/L的中性粒细胞减少症患者或发热性中性粒细胞减少症患者暂停给药,直至中性粒细胞计数恢复至正常水平(IIB级)
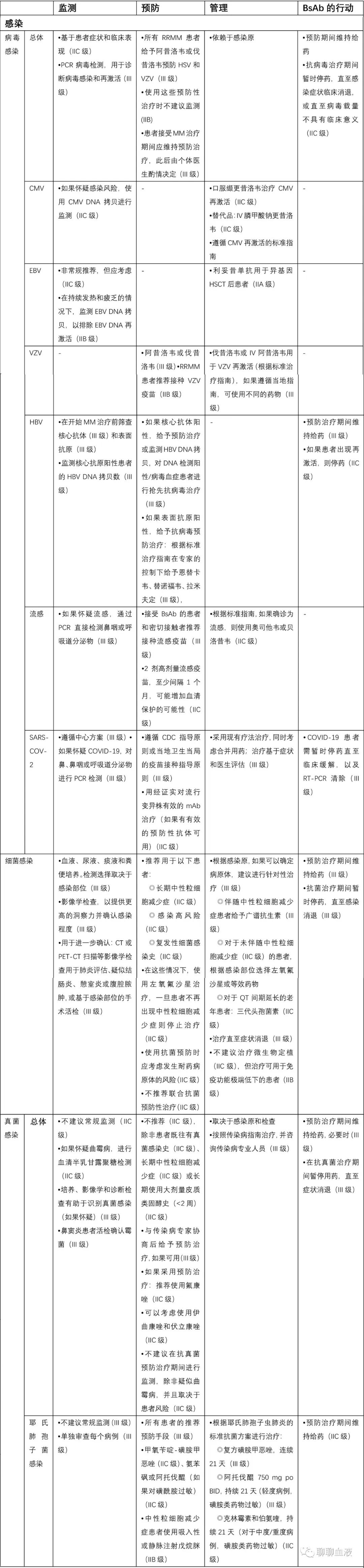
感染
病毒感染
总体
•基于患者症状和临床表现(IIC级)
•PCR病毒检测,用于诊断病毒感染和再激活(III级)
•所有RRMM患者给予阿昔洛韦或伐昔洛韦预防HSV和VZV(III级)
•使用这些预防性治疗时不建议监测 (IIB)
•患者接受MM治疗期间应维持预防治疗,此后由个体医生酌情决定(III级)
•依赖于感染原
•预防期间维持给药
•抗病毒治疗期间暂时停药,直至感染症状临床消退,或直至病毒载量不具有临床意义(IIC级)
CMV
•如果怀疑感染风险,使用CMV DNA拷贝进行监测(IIC级)
-
•口服缬更昔洛韦治疗CMV再激活(IIC级)
•替代品:IV膦甲酸钠更昔洛韦(IIC级)
•遵循CMV再激活的标准指南
-
EBV
•非常规推荐,但应考虑(IIC级)
•在持续发热和疲乏的情况下,监测EBV DNA拷贝,以排除EBV DNA再激活(IIB级)
-
•利妥昔单抗用于异基因HSCT后患者(IIA级)
-
VZV
-
•阿昔洛韦或伐昔洛韦(III级)•RRMM患者推荐接种VZV疫苗(IIB级)
•伐昔洛韦或IV阿昔洛韦用于VZV再激活(根据标准治疗指南),如果遵循当地指南,可使用不同的药物(III级)
-
HBV
•在开始MM治疗前筛查核心抗体(III级)和表面抗原(III级)
•监测核心抗原阳性患者的HBV DNA拷贝数(III级)
•如果核心抗体阳性,给予预防治疗或监测HBV DNA拷贝,对DNA检测阳性/病毒血症患者进行抢先抗病毒治疗(III级)
•如果表面抗原阳性,给予抗病毒预防治疗:根据标准治疗指南在专家的控制下给予恩替卡韦、替诺福韦、拉米夫定(III级),
-
•预防治疗期间维持给药(III级)
•如果患者出现再激活,则停药(IIC级)
流感
•如果怀疑流感,通过PCR直接检测鼻咽或呼吸道分泌物(III级)
•接受BsAb的患者和密切接触者推荐接种流感疫苗(III级)
•2剂高剂量流感疫苗,至少间隔1个月,可能增加血清保护的可能性(IIC级)
•根据标准指南,如果确诊为流感,则使用奥司他韦或贝洛昔韦(IIC级)
-
SARS-COV-2
•遵循中心方案(III级)•如果怀疑COVID-19,对鼻、鼻咽或呼吸道分泌物进行PCR检测(III级)
•遵循CDC指导原则或当地卫生当局的疫苗接种指导原则(III级)
•用经证实对流行变异株有效的mAb治疗(如果有有效的预防性抗体可用)(IIC级)
•采用现有疗法治疗,同时考虑合并用药;治疗基于症状和医生评估(III级)
•COVID-19患者需暂时停药直至临床缓解,以及RT-PCR清除(III级)
细菌感染
•血液、尿液、痰液和粪便培养。检测选择取决于感染部位(III级)
•影像学检查,以提供更高的洞察力并确认感染程度(III级)
•用于进一步确认:CT或PET-CT扫描等影像学检查用于肺炎评估、疑似结肠炎、憩室炎或腹腔脓肿,或基于感染部位的手术活检(III级)
•推荐用于以下患者:
◎长期中性粒细胞减少症(IIC级)
◎感染高风险(IIC级)
◎复发性细菌感染史(IIC级)
•在这些情况下,使用左氧氟沙星治疗,一旦患者不再出现中性粒细胞减少症则停止治疗(IIC级)
•使用抗菌预防时应考虑发生耐药病原体的风险(IIC级)
•不推荐联合抗菌预防性治疗(IIC级)
•根据感染原,如果可以确定病原体,建议进行针对性治疗(III级)
◎伴随中性粒细胞减少症患者给予广谱抗生素(III级)
◎对于未伴随中性粒细胞减少症(IIC级)的患者,根据感染部位选择左氧氟沙星或等效药物
◎对于QT间期延长的老年患者:三代头孢菌素(IIC级)
•治疗直至症状消退(III级)
•不建议治疗微生物定植(IIC级),但治疗可用于免疫功能极端低下的患者(IIB级)
•预防治疗期间维持给药(III级)
•抗菌治疗期间暂时停药,直至感染消退(III级)
真菌感染
一般
•不建议常规监测(IIC级)
•如果怀疑曲霉病,进行血清半乳甘露聚糖检测(IIC级)
•培养、影像学和诊断检查有助于识别真菌感染(如果怀疑)(III级)
•鼻窦炎患者活检确认霉菌(III级)
•不推荐(IIC级),除非患者既往有真菌感染史(IIC级)、长期中性粒细胞减少症(IIC级)或长期使用大剂量皮质类固醇史(<2周)(IIC级)
•与传染病专家协商后给予预防治疗,如果可用(III级)
•如果采用预防治疗:推荐使用氟康唑(IIC级)
•可以考虑使用伊曲康唑和伏立康唑(IIC级)
•不建议在抗真菌预防治疗期间进行监测,除非疑似曲霉病,并且取决于患者风险(IIC级)
•取决于感染原和检查
•按照传染病指南治疗,并咨询传染病专业人员(III级)
•预防治疗期间维持给药,必要时(III级)
•在抗真菌治疗期间暂停用药,直至症状消退(III级)
耶氏肺孢子菌感染
•不建议常规监测(III级)
•单独审查每个病例(III级)
•所有患者的推荐预防手段(III级)
•甲氧苄啶-磺胺甲恶唑(IIC级)、氨苯砜或阿托伐醌(如果对磺酰胺过敏)(IIC级)
•中性粒细胞减少症患者使用吸入性或静脉注射戊烷脒(IIB级)
•根据耶氏肺孢子虫肺炎的标准抗菌方案进行治疗:
◎复方磺胺甲恶唑,连续21天(III级)
◎阿托伐醌750 mg po BID,持续21天(轻度病例,磺胺类药物过敏)(III级)
◎克林霉素和伯氨喹,持续21天(对于中度/重度病例,磺胺类药物过敏)(IIC级)
•预防治疗期间维持给药(IIC级)
疫苗接种
-
-
•遵循减毒活疫苗使用的一般指南,但应注意,活疫苗禁用于MM患者(IIC级)
•确保干细胞移植后疫苗接种(III级)
•在无移植史的患者中,根据CDC指南推荐接种COVID-19疫苗(III级)
•建议无移植史的患者每年接种流感疫苗、肺炎球菌疫苗和水痘带状疱疹疫苗(III级)
•密切接触者应接种季节性疫苗(III级)
•护理MM患者的医疗人员应充分免疫接种,并应接受季节性疫苗(III级)
•在前往感染流行区之前,患者应接受旅行疫苗接种,并咨询疾病专家(III级)
-
-

参考文献
Raje N,et al. Monitoring, prophylaxis, and treatment of infections in patients with MM receiving bispecific antibody therapy: consensus recommendations from an expert panel.Blood Cancer J . 2023 Aug 1;13(1):116. doi: 10.1038/s41408-023-00879-7.


