红蓝光及5-氨基酮戊酸光动力疗法在痤疮中的应用
时间:2023-08-06 17:30:41 热度:37.1℃ 作者:网络
痤疮是一种好发于青少年的慢性炎症性皮肤病,在全球的患病率约为9.4%,主要表现为面部及胸背部的粉刺、丘疹、脓疱、囊肿、结节,后期可遗留瘢痕,局部或系统药物治疗通常是一线选择,但药物治疗的疗程较长,且存在药物不良反应或禁忌证,使部分患者难以接受。近年光疗技术发展迅速,光疗的作用得到了广泛认可,我国痤疮指南将光动力疗法 (photodynamic therapy,PDT)作为中重度或重度痤疮的替代选择方法,将红蓝光治疗作为中度痤疮的备选治疗。
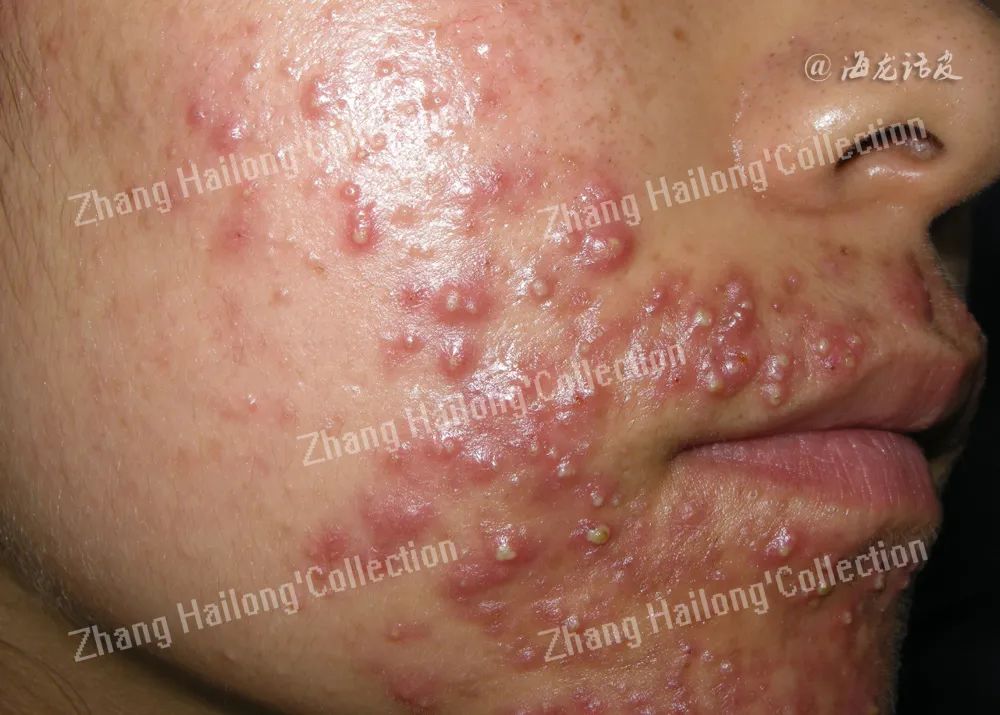
相关研究也证实,红蓝光及5-氨基酮戊酸光动力疗法(5-aminolevulinic acid photo-dynamic therapy,ALA-PDT)可通过杀灭痤疮丙酸杆菌、抑制皮脂分泌、改善毛囊皮脂腺导管异常角化、抗炎等在痤疮的治疗中发挥作用。本文综述红蓝光及ALA-PDT治疗痤疮的作用机制及临床应用。
痤疮的发病机制
痤疮发病机制仍未完全阐明。雄激素诱导的皮脂过度分泌、毛囊皮脂腺导管角化异常、痤疮丙酸杆菌增殖、炎症和免疫反应等与之相关。部分患者的发病还受遗传、内分泌及饮食等因素影响。雄激素是皮脂腺增生和皮脂过度分泌的主要诱因,皮脂过度分泌是痤疮发生的前提;毛囊皮脂腺导管角化异常,可导致皮脂排泄受阻,上皮细胞和大量的皮脂积聚于毛囊口,从而形成粉刺;痤疮丙酸杆菌通过激活角质形成细胞和皮脂腺细胞TOLL样受体,使TLR2、TLR4表达增加,促进TNF-α、IL-1α及IL-8等炎症因子产生,激发下游系列级联反应,从而形成痤疮特征性的炎性皮损。
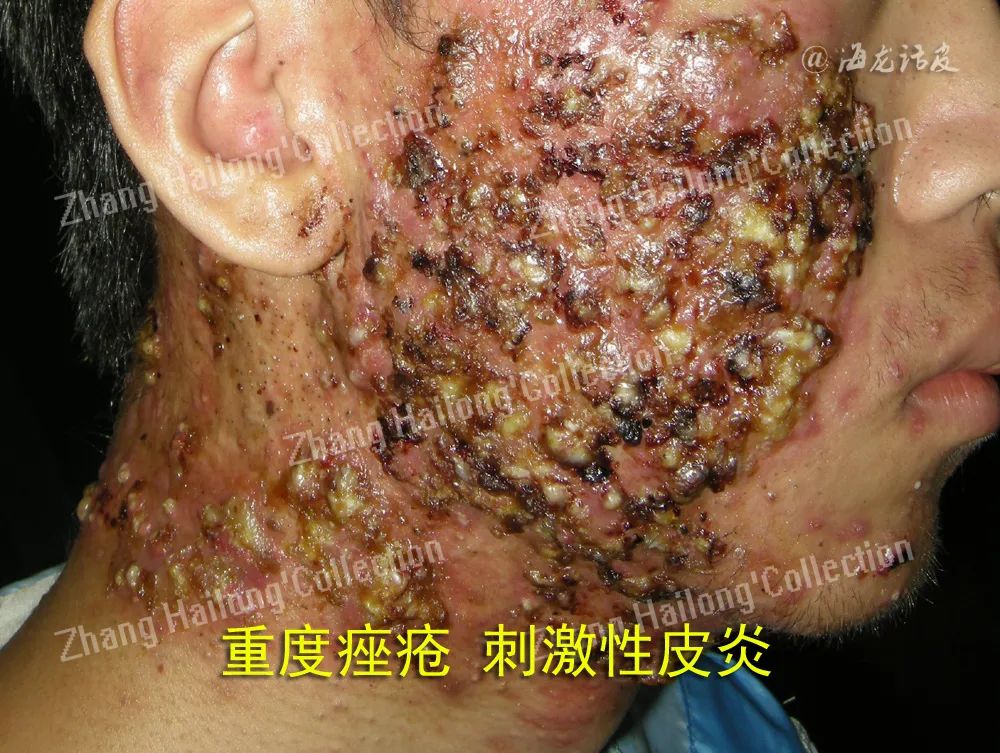
光疗的作用机制
1、红光的作用机制:
红光(波长620~760nm)可减少中性粒细胞浸润,下调TLR2,抑制IL-1α、IL-1β等炎症介质释放,发挥抗炎作用。研究发现,红光一方面可抑制皮脂腺细胞增殖,另一方面也可通过抑制Akt/mTOR信号通路进而抑制皮脂腺合成脂质;据报道,低强度红光通过抑制角质层增厚促进毛囊皮脂腺过度角化正常化;此外,红光还可诱导新生胶原生成,进而促进组织修复过程;红光也可增加基质金属蛋白酶抑制剂2含量,抑制基质金属蛋白酶活性,使新合成的胶原蛋白免受其降解,进而改善痤疮后瘢痕;此外,红光还可改善皮肤屏障;虽然红光对卟啉的光活化作用较蓝光弱,但由于具有更强的组织穿透力,红光可作用于皮脂腺或更深层,杀灭深部痤疮丙酸杆菌。
2、蓝光的作用机制:
痤疮丙酸杆菌可产生内源性卟啉,包括粪卟啉III和少量原卟啉IX,其最大吸收峰为407~420nm,蓝光(波长410~490nm)将内源性卟啉激活为不稳定卟啉,该物质与三态氧结合形成单态氧,可损伤细胞膜,迅速杀灭浅层痤疮丙酸杆菌;研究表明,蓝光也可通过促进抗菌肽LL-37产生,发挥抗菌作用;据报道,蓝光抑制IL-1α,IL-8,细胞间粘附分子生成,在痤疮中发挥一定的抗炎作用;此外,蓝光抑制皮脂细胞的增殖,减少皮脂溢出;同时,蓝光可诱导角质形成细胞分化,抑制其增殖,促进毛囊皮脂腺过度角化正常化。
3、ALA-PDT的作用机制:
光敏剂、光源、氧是PDT的三大要素。PDT常用的光敏药物为ALA,ALA是血红素合成的前体物质,本身无光敏性,当给予大量外源性ALA后,毛囊皮质单位优先选择性吸收ALA,并经过一系列酶促反应在线粒体内生成大量光敏性物质原卟啉Ⅸ,在特定波长的激发光源照射下原卟啉Ⅸ被激活,吸收光能转化给周边氧分子,生成单态氧、氧自由基等活性氧物质,发挥多种生物学作用。研究发现,ALA-PDT一方面可抑制皮脂腺细胞生长,促进其凋亡,另一方面也可通过抑制AMPK/SREBP-1通路进而抑制皮脂分泌;ALA-PDT也可通过杀灭痤疮丙酸杆菌和调节皮肤微生物组成在痤疮中发挥治疗作用;此外,ALA-PDT可下调角质形成细胞中TLR2和TLR4表达,抑制IL-1α、TNF-α和IL-8分泌,发挥抗炎作用;同时,ALA-PDT还通过抑制角质形成细胞分化和增殖,诱导其凋亡,从而改善毛囊皮脂腺导管异常角化。
光疗在痤疮中的应用
1、红蓝光在痤疮中的应用:
研究表明红光单独疗法可用于治疗痤疮。在一项对30例轻、中度痤疮患者的研究中,使用便携式红光装置照射一侧面部,每天2次,每次15分钟,治疗8周后,与未治疗侧相比,治疗侧的非炎性和炎性皮损均明显改善。Aziz-Jalali等对28例轻、中度痤疮患者进行研究,患者两侧面部分别接受低强度红光或低强度红外线治疗,每周2次,持续6周,与红外线治疗侧相比,红光照射侧皮损明显好转,且无明显不良反应。近期,Li等研究发现红光和蓝光治疗轻、中度痤疮疗效相似,但红光的不良反应少于蓝光。Wu等对红光治疗痤疮的疗效及安全性进行Meta分析后认为,红光治疗痤疮的疗效与其他传统治疗无明显差异。
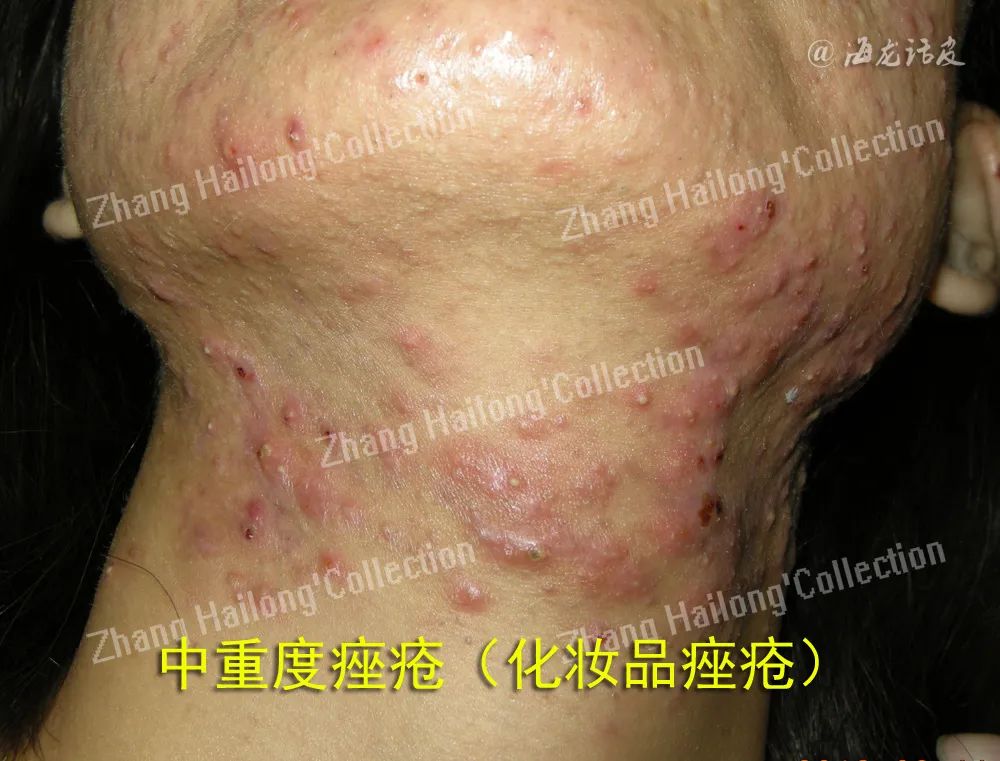
多项研究支持蓝光单独疗法用于治疗痤疮。Kawada等的一项针对30例轻、中度痤疮患者研究显示,每周2次照射蓝光,治疗5周后,痤疮皮损可减少64% 。Tzung等对31例患者进行左右对照研究,结果显示与非治疗侧相比,蓝光照射侧皮损明显改善,尤其是丘疹脓疱型皮损,但结节囊肿性质皮损进一步加重。此外,Morton等研究发现蓝光可以改善轻、中度痤疮患者的炎性皮损,但对粉刺无明显影响。Gold等研究发现与局部使用1%克林霉素溶液相比,蓝光照射治疗轻、中度痤疮效果更好。Cheema等对124例痤疮患者进行随机对照研究,结果显示蓝光在治疗轻、中度痤疮方面优于局部外用4%过氧化苯甲酰乳膏。然而也有研究发现,蓝光照射治疗II、III级痤疮与局部外用5%过氧化苯甲酰疗效相似,但前者的副作用较少。
蓝光对卟啉的光活化作用强,但组织穿透较浅,红光对卟啉的光活化作用较弱,但组织穿透更深,红蓝光联合疗法治疗痤疮可以产生协同效应,多项研究证明了红蓝光联合治疗痤疮的疗效。Lee等对24例轻至中重度痤疮患者研究发现,红蓝光联合治疗8周,非性皮损和炎性皮损分别改善34. 28%和77. 93%,作者认为,红蓝光联合是一种有效、安全、无痛的治疗轻至中重度寻常痤疮的方法,尤其适用于丘疹脓疱性皮损。Papageorgiou等研究发现,红蓝光联合治疗轻、中度痤疮在改善炎性皮损方面明显优于蓝光。然而,黄林等的研究显示,红蓝光联合与单纯蓝光治疗面部痤疮总体疗效无差别,但对不同类型皮疹的疗效不同,红蓝光联合治疗深在的脓疱、结节、囊肿疗效优于单纯蓝光疗法,而单纯蓝光疗法治疗较浅的丘疹疗效优于红蓝光联合。此外,Papageorgiou等发现红蓝光联合治疗轻、中度痤疮优于5%过氧化苯酰乳膏。Alba等对22例轻、中度青少年痤疮患者进行研究,发现与局部外用10%水杨酸相比,红蓝光联合疗法在减少脓疱方面效果更好,安全性更高。近期Nitayavardhana等对30例中至重度痤疮患者的研究表明,每周2次分别接受蓝光和红光治疗,与每周1次先后接受蓝光和红光治疗效果无明显差异,因此,考虑到治疗的便利性,可选择每周1次治疗方案。
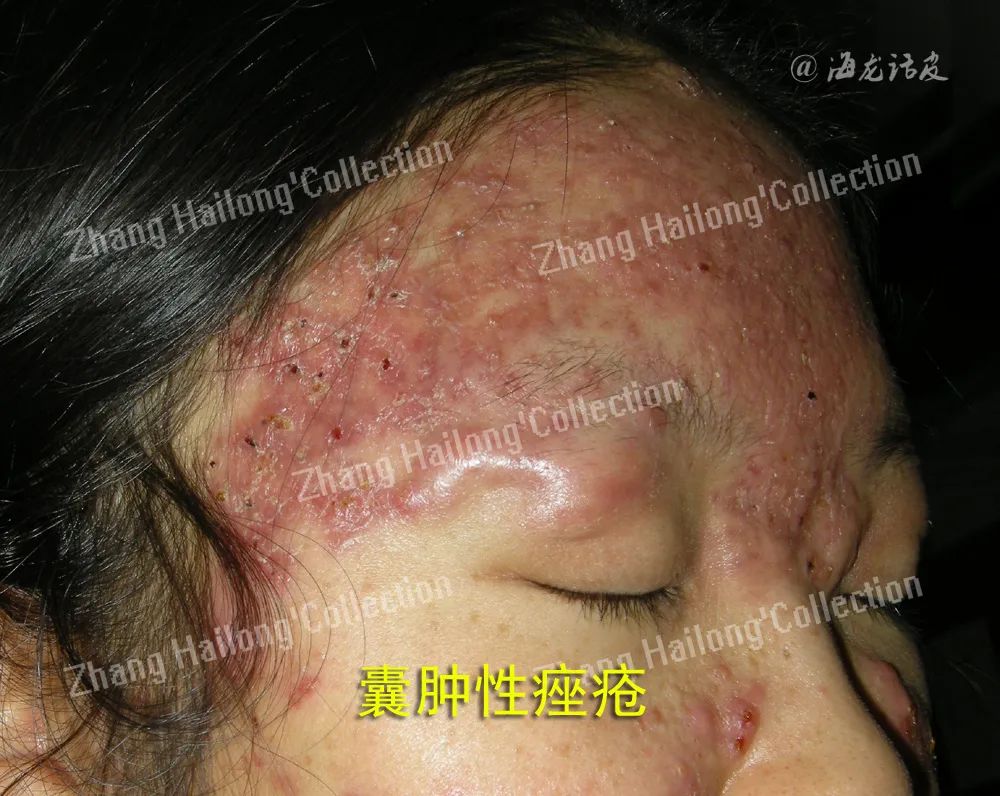
有学者将红蓝光家庭光疗用于痤疮的治疗,并取得一定的效果。Kwon等将35例轻至中度痤疮患者随机分为手持式LED红蓝光设备组或假设备对照组,每天2次照射,共治疗4周,第12周时,与对照组相比,治疗组皮损明显改善,炎性和非炎性皮损分别减少77%和54% ,无严重不良反应。Wheeland等对58例轻、中度痤疮患者的研究表明,家庭蓝光治疗不仅对炎性皮损有效,还可降低痤 疮复发的频率和严重程度,改善皮肤光泽度、透明度、肤色、质地等。
2、ALA-PDT在痤疮中的应用:
在所有光疗中,PDT治疗痤疮的证据最多,ALA为最常用的光敏剂。Liu等进行了一项150例中至重度痤疮患者的随机对照研究,结果显示ALA-PDT疗效优于红蓝光联合治疗,分别有92%、44%的患者炎性皮损清除率达到60%及以上。Xu等在一项95例患者的随机对照研究中发现,与单独使用米诺环素相比,ALA-PDT联合米诺环素显著提高了中至重度痤疮患者的疗效和生活质量。此外,Nicklas等研究了46例痤疮患者,发现在减少痤疮病变方面ALA-PDT优于多西环素和阿达帕林凝胶联合治疗。
ALA-PDT的疗效和不良反应发生率与ALA浓度相关。Yin等研究表明与10%、15%ALA相比,20%ALA-PDT治疗中国中至重度痤疮患者,完全清除率更高,但不良反应的发生率和严重程度明显增加,因此Yin等建议使用10%或15%ALA的ALA-PDT治疗中国中至中度痤疮患者。Zhang等研究也发现,10%ALA-PDT治疗重度痤疮疗效优于5%ALA-PDT,有效率分别为95.7%和69.6%。然而,另一项对中国患者的研究表明,使用3%、5%或10%ALA-PDT治疗中至重度痤疮,疗效相似。我国ALA-PDT疗法皮肤科临床应用指南推荐使用5%ALA凝胶或溶液治疗中重度和重度痤疮疗。
ALA-PDT常见不良反应包括疼痛、红斑、水肿、 瘙痒、烧灼感、渗出、脓疱、色素沉着等,治疗中疼痛是ALA-PDT的主要不良反应。缩短ALA的敷药时间和增加红光剂量,可达到与传统ALA-PDT相似疗效,明显减轻疼痛。此外,陈建霞等研究发现二步照射法(40mW/cm2、8min,65mW/cm2、15min),相较于一步照射法(65mW/cm2、20min)能有效控制ALA-PDT治疗过程中的相关疼痛。近期,Wu等对90例中至重度痤疮患者的随机对照研究显示,新的三步辐照方法(40mW/cm2、5min, 80mW/cm2、12. 5min,40mW/cm2 、5min)比两步方案(40mW/cm2、5 min,80mW/cm2、15min)更显著地缓解疼痛,且疗效相似。Shi等研究发现,敷药前用粉刺压出器、火针或梅花针对皮损进行预处理,可提高疗效,并减轻疼痛评分。
红光是PDT最常用的激发光源,日光、强脉冲光(Intense pulse light,IPL)、蓝光、脉冲染料激光(pulsed dye laser,PDL)也可作为ALA-PDT的光源。一项对80例中至重度痤疮患者的随机对照研究显示,红光-ALA-PDT和日光-ALA-PDT的疗效相同,缓解率超过 90% ,而日光-ALA-PDT治疗较少引起疼痛。Zhang等研究发现,红光-ALAPDT比IPL-ALA-PDT更有效,但 IPL-ALA-PDT的不良反应更少。Barolet等研究发现,在红光-ALAPDT治疗前,进行15分钟的红外线照射,疗效优于单独使用红光-ALA-PDT。然而,有研究表明蓝光-ALA-PDT与蓝光单独疗法相比,效果无明显差异。
总结与展望
光疗是治疗痤疮的重要手段,由于使用的治疗参数、测量方法、评估时间等不同,相关研究的结果不完全一致,大部分研究显示红蓝光及ALA-PDT治疗痤疮的疗效及安全性良好。为提高治疗效果,临床上可选择红光和蓝光单独或联合疗法用于痤疮的治疗。此外,对于其他治疗方案失败或患者不耐受的情况下,ALA-PDT单独疗法可作为备选方法。
参考文献:
[1]张敏,陈崑.红蓝光及5-氨基酮戊酸光动力疗法在痤疮中的应用[J].皮肤科学通报,2022,39(1):35-40.


